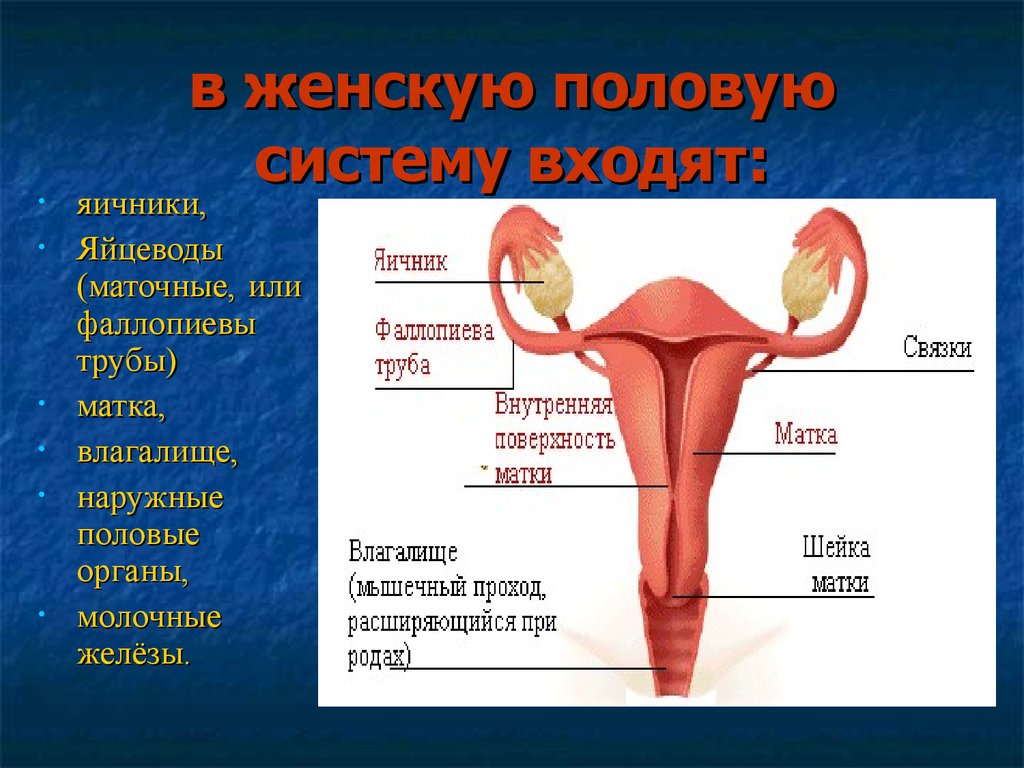
Нарушение половой и репродуктивной функции
Репродуктивная функция в человеческом организме обеспечивается несколькими органами, позволяющими осуществлять процесс полового размножения (воспроизведения). Если рассматривать ее комплексно, то необходимо отметить, что в соответствии с определением ВОЗ, недостаточно не иметь заболеваний органов этой системы, для того чтобы считаться здоровым и способным к продолжению рода человеком. Дополнительными критериями полноценной репродуктивности являются также умственное, психическое и физическое здоровье и благополучие (в социальном смысле). К сожалению, мы не сможем в одной статье осветить все аспекты, поэтому сконцентрируемся исключительно на физиологической стороне вопроса – самой репродуктивной системе, к которой относятся и половые органы.
Фактически, все нарушения половой функции можно свести к нескольким категориям:
- врожденная дисфункция;
- нарушения, вызванные травмами, заболеваниями и расстройством других систем организма;
- естественная дисфункция (возникающая в результате возраста).

С чисто физиологической точки зрения, если постоянные партнеры, регулярно живущие половой жизнью без предохранения, не смогли зачать ребенка на протяжении года, можно говорить о высокой вероятности нарушения репродуктивной функции. Отметим, что это не означает, что пара стопроцентно бесплодна – такое можно утверждать только после прохождения мужчиной и женщиной полного обследования и сдачи множества анализов. Но вот поводом для посещения специалистов такая ситуация является однозначно – иногда бывает достаточно легкой корректировки, чтобы устранить эту проблему, а иногда требуется серьезное и длительное лечение.
Врожденная дисфункция
Врожденные нарушения репродуктивной функции у мужчин и женщин отличаются, хотя и в одном, и другом случае их можно охарактеризовать как, в основном, анатомические особенности/отклонения. У женщин это патологии развития половых органов, например матки и влагалища, вплоть до их отсутствия (по статистике, до 0,02% общего количества женщин рождаются с такими нарушениями).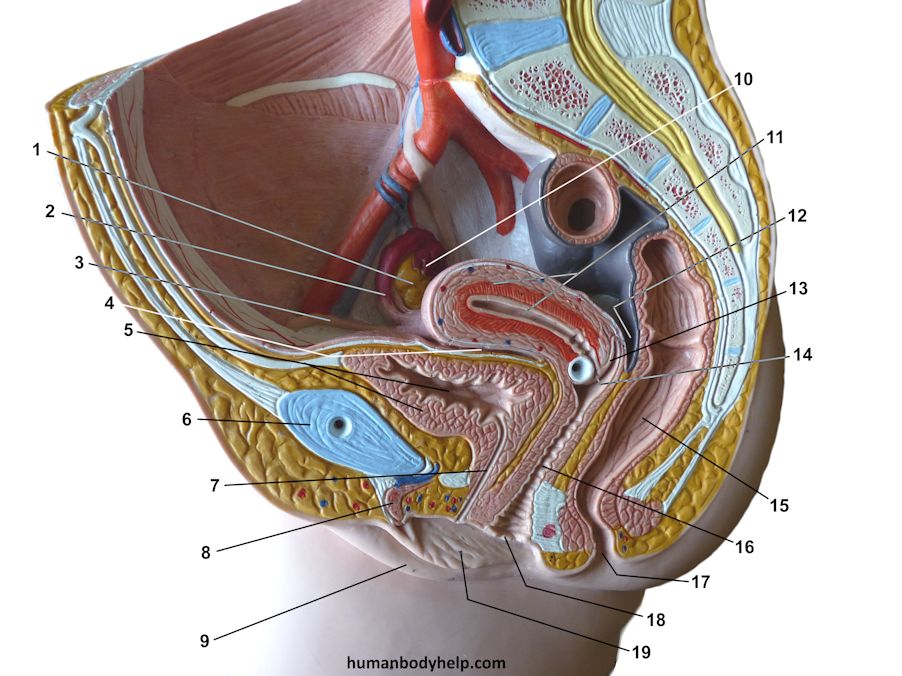 Также известны случаи бесплодия, обусловленные генетическими причинами (хромосомные мутации).
Также известны случаи бесплодия, обусловленные генетическими причинами (хромосомные мутации).
Мужчины могут оказаться инфертильными в результате неправильно сформированного члена и уретры, отсутствия семенных протоков, и других анатомических врожденных пороков. Генетические нарушения приводят к различным патологиям сперматогенеза – слабоподвижным, дефектным, мертвым сперматозоидам, сниженному количеству нормальных или даже полному отсутствию самой спермы. Совершенно очевидно, что ни о каком репродуктивном здоровье, во всех этих случаях, не может быть и речи – люди с такими нарушениями нуждаются в консультации со специалистом и лечении/корректировке патологий.
Нарушения, вызванные травмами и заболеваниями
Вследствие серьезного физического отличия половых органов мужчин и женщин, нарушения репродуктивной функции обуславливаются различными причинами, которые мы и рассмотрим далее. Мужское бесплодие возникает по одной из следующих причин:
1. Анатомические. Сюда относятся различные травмы и анатомические нарушения половых органов, из-за которых невозможен нормальный половой акт и, как следствие, зачатие.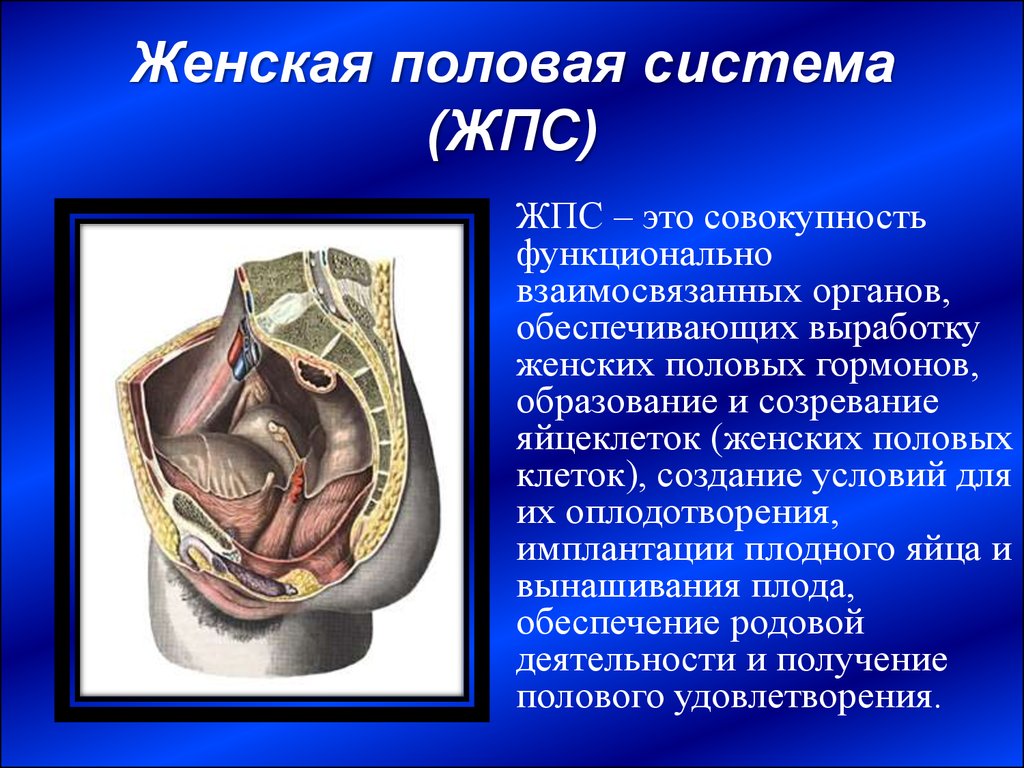
2. Иммунологические. Организм начинает вырабатывать антиспермальные антитела, что приводит к бесплодию. Считается, что не менее 10% случаев репродуктивной дисфункции возникает именно из-за выработки этих антител. Как правило, такой сбой иммунной системы возникает из-за травм, простатита, онкозаболеваний, варикоцеле, гомосексуальных контактов, инфекций и операций.
3. Нарушение сперматогенеза. Процесс продукции сперматозоидов в семенных каналах зависит от множества внешних и внутренних факторов, которые могут легко его нарушить:
- травмы половых органов, в частности яичек;
- инфекции половых органов, полученные в результате заражении ЗППП (хламидиоз, трихомоноз и т.д.)
- воздействие лучевой терапии, высокой температуры, химиотерапии, постоянной вибрации, токов ВЧ или радиации;
- отравление лекарственными средствами, ядами, тяжелыми металлами и др. веществами;
- авитаминоз, диабет, стрессы, повышенная физнагрузка, дисбаланс питания;
- дисфункция щитовидки, почек, печени и надпочечников;
- последствия инфекционных заболеваний, например, орхит после гриппа или туберкулеза;
- употребление алкоголя, никотина, наркотиков, малоподвижность, гипоксия.

4. Гормональные патологии репродуктивности. В эту категорию относят нарушения функционирования гипоталамуса и гипофиза, приводящие к нарушению выработки двух гормонов гонадотропинов. Они участвуют в процессе производства тестостерона, от которого не только зависит развитие половых органов, но и сперматогенез. Отметим, что и другие гормоны (адрогены, глюкокортикоиды), играющие не последнюю роль в работе половой системы, также зависят от того, насколько правильно работает гипофиз и гипоталамус. В эндокринологии выделяют несколько разных видов нарушений гипотоламо-гипофизарной системы, которые могут оказать негативное влияние на репродуктивную функцию.
5. Сексуальные расстройства. В эту категорию относят нарушения эрекции, психологические/неврологические анэякуляции, снижение/отсутствие влечения и подобные расстройства.
6. В отдельную группу выделяются случаи, когда причину репродуктивной дисфункции установить не удается даже после тщательных обследований и сдачи анализов.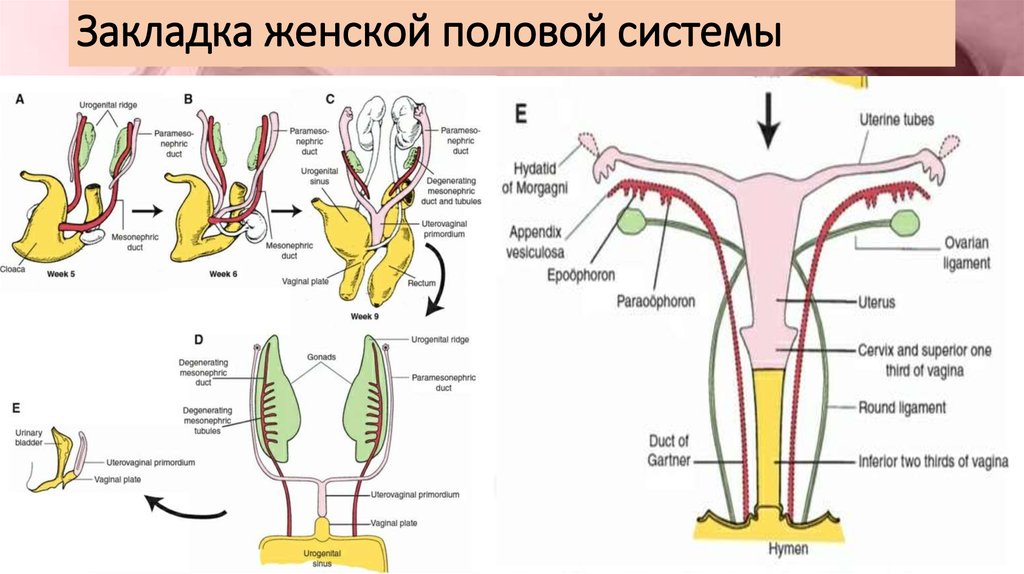 Несмотря на то, что это случается довольно редко, такие случаи имеются и их тоже нужно упомянуть. Для описания таких состояний зачастую используется термин «идиопатическое бесплодие».
Несмотря на то, что это случается довольно редко, такие случаи имеются и их тоже нужно упомянуть. Для описания таких состояний зачастую используется термин «идиопатическое бесплодие».
Рассмотрим причины женской репродуктивной дисфункции. Так же, как и мужские, причины приобретенного женского бесплодия можно разделить на несколько категорий, а именно:
1. Анатомические. В эту группу относят ситуации, когда женские половые органы могут быть неспособны к зачатию в результате перенесенных травм, неудачных операций, удаленных маточных труб, рубцов или других физических нарушений. Сюда же относят такие заболевания, как эндометриоз, гипоплазия матки и другие патологии строения.
2. Иммунологические. Из-за сбоев в иммунной системе, организм женщины может ошибочно посчитать сперматозоиды партнера и собственную яйцеклетку чужеродными организмами, что и приводит к их уничтожению. Считается также, что по этой же причине могут происходить выкидыши на ранних сроках беременности. Причинами таких сбоев иммунной системы являются травмы, инфекции различных заболеваний, анальный секс без средств предохранений, наличие в эякуляте партнера антиспермальных антител.
3. Гинекологические. Название весьма условно, так как в эту группу входит довольно широкий перечень причин, вызывающих репродуктивную дисфункцию. Это разнообразные воспалительные процессы, возникшие спайки, непроходимость труб, опухоли яичников/матки (кистомы и миомы) и т.д.
4. Гормональные. Нарушения работы эндокринной системы являются причиной примерно трети всех случаев бесплодия. К таким расстройствам гормональной системы относят следующие:
- дисфункция гипоталамо-гипофизарной системы, что приводит к сбоям менструального цикла и нарушениям в производстве гормонов;
- различные нарушения работы яичников, приводящие к появлению кист и повышенной выработке мужских гормонов;
- плохая работа щитовидной железы;
- преждевременное наступление менопаузы.
5. Сексуально-психологические. В эту категорию относят как проблемы сексуального плана, например, слабое возбуждение, так и психологические – дискомфорт в отношениях и недостаточное доверие партнеру.
Естественная дисфункция
Как и все остальные организмы, человек проходит во время жизни несколько стадий, последним из которых является старость. Одно из самых популярных определений старости гласит, что это период с момента утраты человеком репродуктивной способности и до самой смерти. Отметим, что у каждого человека момент наступления старости индивидуален и нет четкой градации, во сколько лет наступает бесплодие. Есть усредненные данные, по которым старость начинается с 50-60 лет.
Стоит обратить внимание, что функция продолжения рода не исчезает мгновенно – этот процесс растягивается на годы. У женщин количество и качество вырабатываемых яйцеклеток начинает чувствительно снижаться с 38-40 лет, а у мужчин объем спермы и % качественных сперматозоидов – чуть позже с 50-55 лет.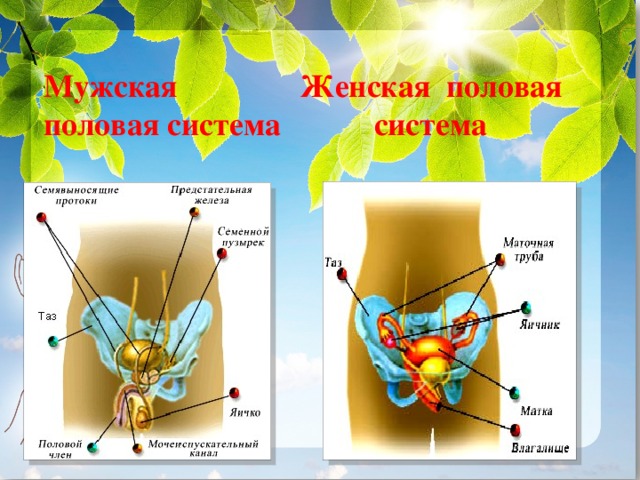 Возрастное угасание не совсем верно считать нарушением половой и репродуктивной функции, ведь это естественный процесс. А вот парам, у которых не получается совершить зачатие и возраст которых находится в «группе риска», безусловно стоит его рассматривать как одну из возможных причин.
Возрастное угасание не совсем верно считать нарушением половой и репродуктивной функции, ведь это естественный процесс. А вот парам, у которых не получается совершить зачатие и возраст которых находится в «группе риска», безусловно стоит его рассматривать как одну из возможных причин.
Приём ведут специалисты
Показать ещё
Особенности репродуктивной системы в различные возрастные периоды жизни женщины
Дается характеристика репродуктивной системы женщины, особенности ее функционирования в зависимости от времени онтогенеза. Рассматриваются возможные отклонения и осложнения в репродуктивной системе, их патогенез в различные периоды жизни. Приводится динамика численности женского населения в целом и в отдельных возрастных группах, ее влияние на демографическую ситуацию в республике.
Организм человека представляет собой комплекс физиологических систем, нормальная работа которых обеспечивает его существование как индивидуума.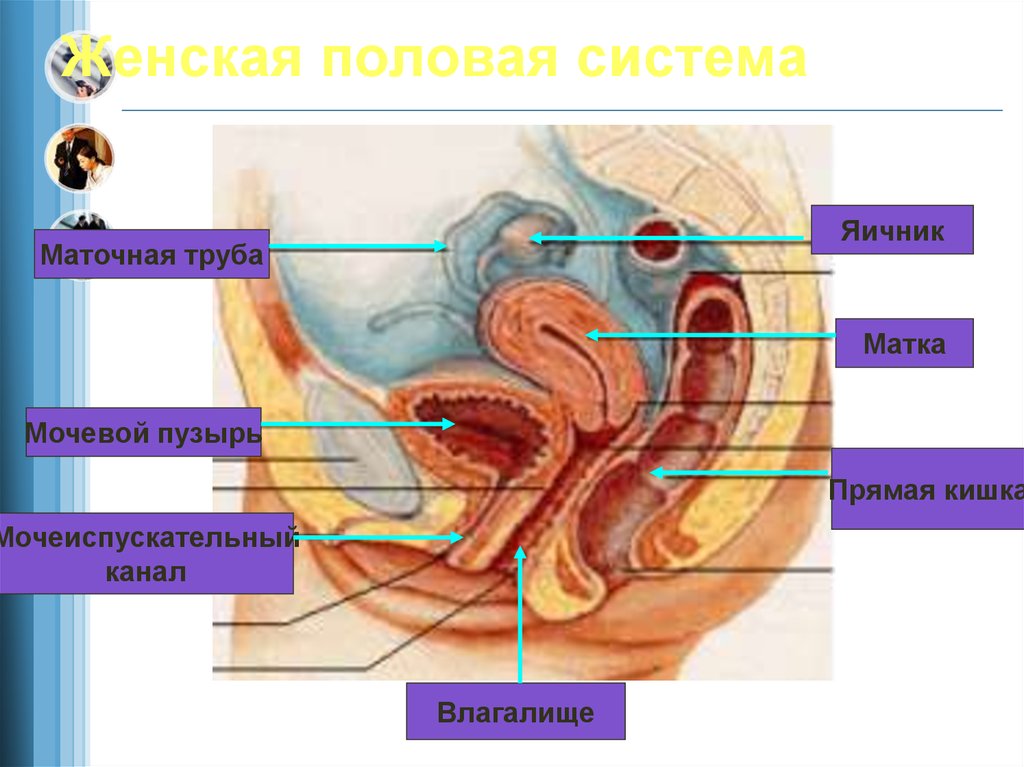
При нарушении любой из систем организма наступают расстройства, часто несовместимые с жизнью. Но есть система, которая не участвует в процессах жизнеобеспечения, однако ее значение чрезвычайно велико — она обеспечивает продолжение рода человека. Это репродуктивная система. Как и все системы организма, репродуктивная система закладывается и начинает развиваться в период внутриутробного развития. Данная система является уникальной: если все остальные жизненно важные системы сформированы и функционируют с момента рождения до смерти, то репродуктивная работает только в определенный отрезок времени — в период расцвета всех жизненных сил. Генетически этот период запрограммирован на возраст 15—49 лет.
Оптимальным возрастом для реализации основных функций репродуктивной системы считается 20—40 лет, когда организм женщины полностью подготовлен к зачатию, вынашиванию, рождению и вскармливанию ребенка.
Нормальное функционирование этого механизма зависит от скоординированного взаимодействия гипоталамуса, гипофиза, яичников и эндометрия, которое обеспечивает регулярность менструаций каждые 21—35 дней, что позволяет судить о регулярной овуляции и в общей сложности о функциональной состоятельности репродуктивной системы. Любое заболевание тканей и органов репродуктивной системы или органов эндокринной системы может вызвать нарушения или отсутствие овуляции, что проявляется нерегулярными маточными кровотечениями.
Функционально все органы и системы организма женщины находятся в тесной взаимосвязи: активация деятельности одной системы организма обязательно влечет за собой активацию деятельности других. Например, при беременности все органы и системы материнского организма работают с повышенной нагрузкой, количество и качество которых нарастает с увеличением срока беременности, что обеспечивает нормальное ее течение, развитие плода и подготавливает организм женщины к родам и лактации.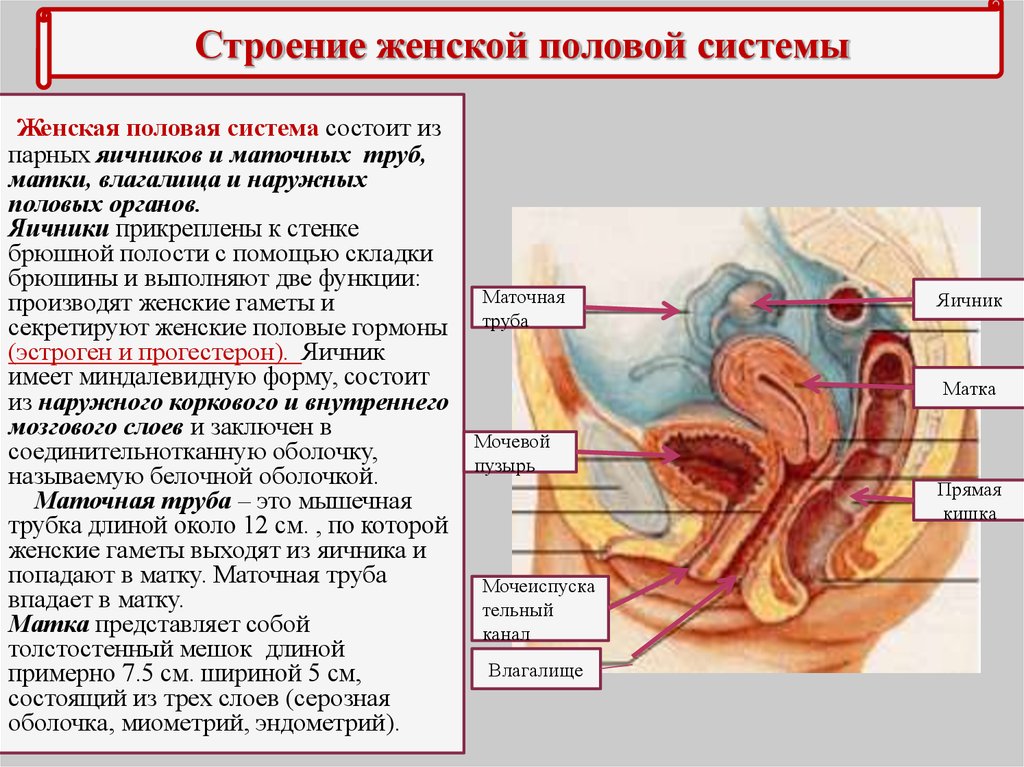
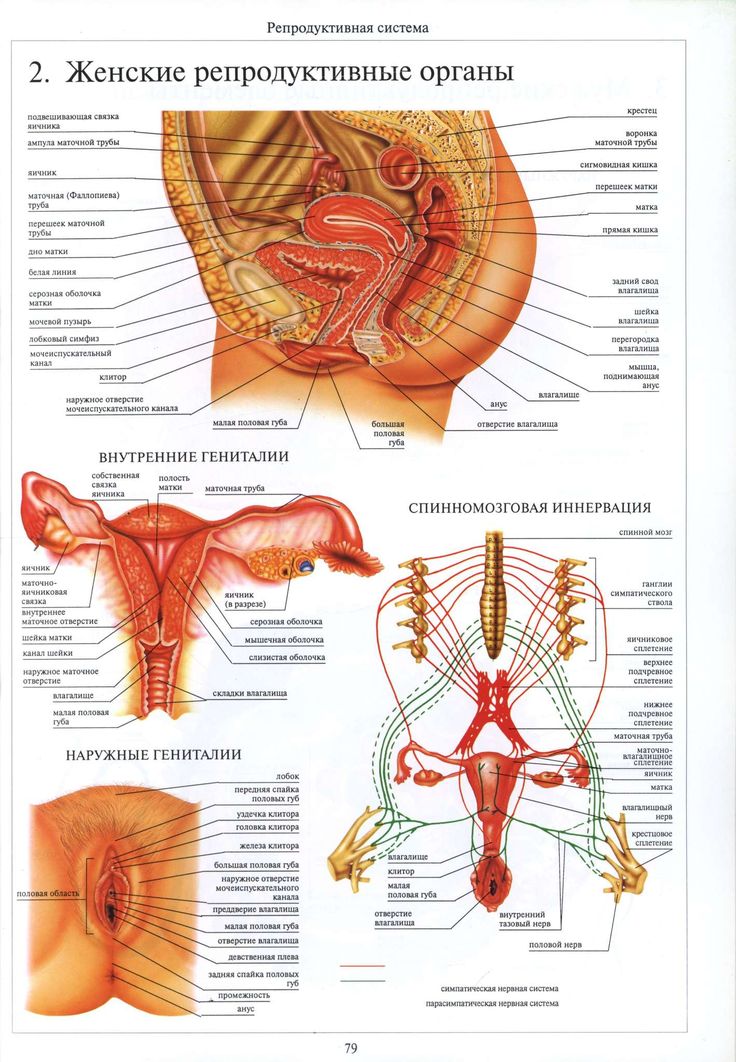
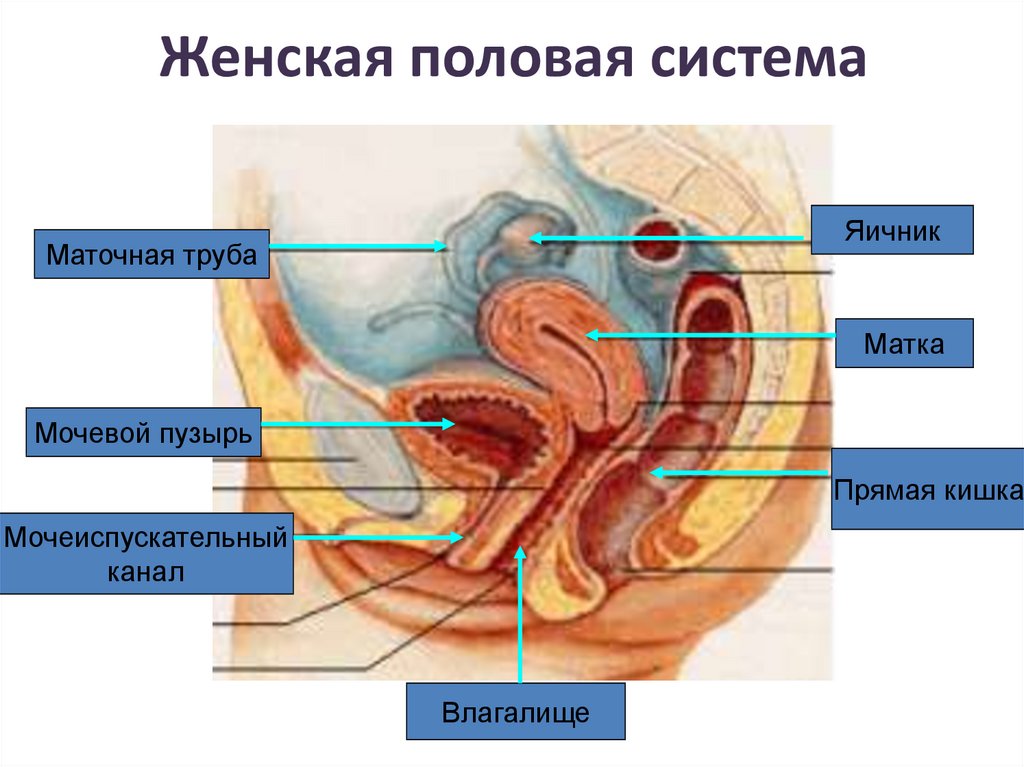
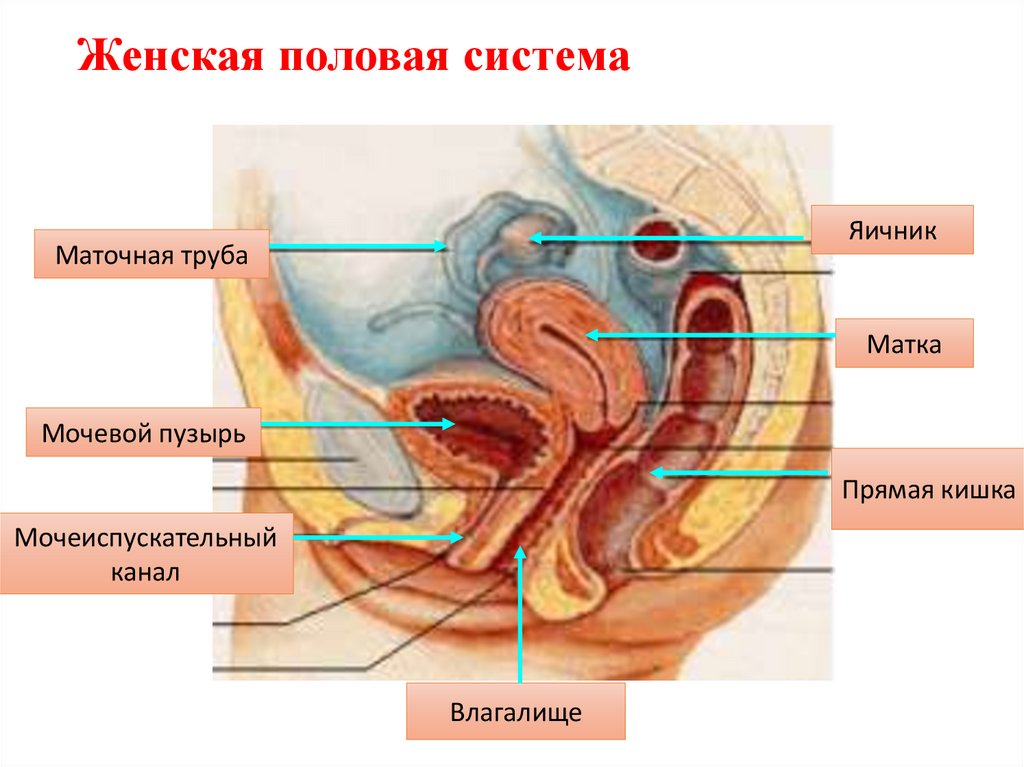
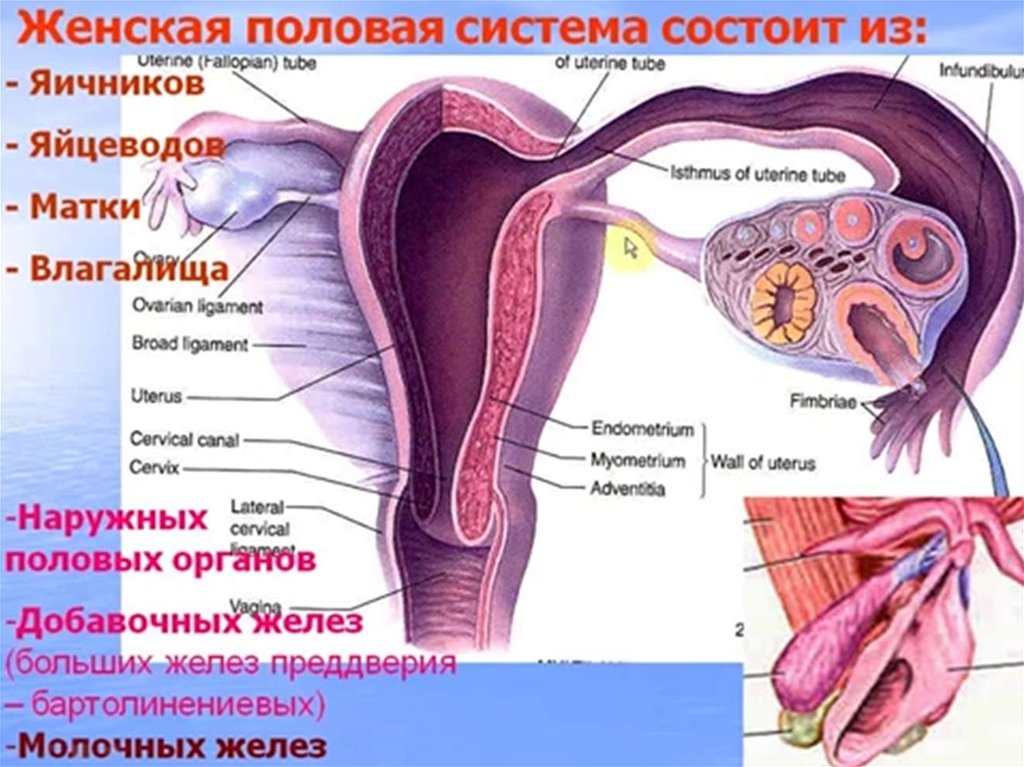
Репродуктивная система женщин представлена анатомо-функциональной системой, обеспечивающей воспроизводство организма. Анатомически она представляет собой совокупность женских внутренних и наружных половых органов, расположенных в области малого таза, между прямой кишкой и мочевым пузырем в нижней части живота. Внутренними женскими половыми органами являются: яичники, маточные трубы, матка и влагалище, наружными — лобок, большие и малые половые губы, преддверие влагалища, клитор, большие железы преддверия влагалища, девственная плева. Репродуктивную систему женщины характеризуют четыре специфических функции: менструальная, половая, детородная и секреторная, нормальная реализация которых обеспечивает продолжение рода человека [4].
Внутренними женскими половыми органами являются: яичники, маточные трубы, матка и влагалище, наружными — лобок, большие и малые половые губы, преддверие влагалища, клитор, большие железы преддверия влагалища, девственная плева. Репродуктивную систему женщины характеризуют четыре специфических функции: менструальная, половая, детородная и секреторная, нормальная реализация которых обеспечивает продолжение рода человека [4].
Функциональное состояние репродуктивной системы женщины во многом определяется возрастными анатомо-физиологическими особенностями, в зависимости от которых различают следующие периоды жизни женщины: антенатальный, периоды детства, полового созревания, половой зрелости, климактерический (пременопауза, менопауза, перименопауза и постменопауза). Границы между периодами весьма условны и меняются в зависимости от индивидуальных условий развития, наследственных, биологических и социальных факторов. Современная трактовка существующих возрастных проблем репродукции, установление причинно-следственных взаимоотношений формирования соматического, репродуктивного здоровья и качества жизни в пубертатном, репродуктивном и менопаузальном периодах дает возможность разрабатывать стратегию ведения женщины от ее внутриутробного развития до старости.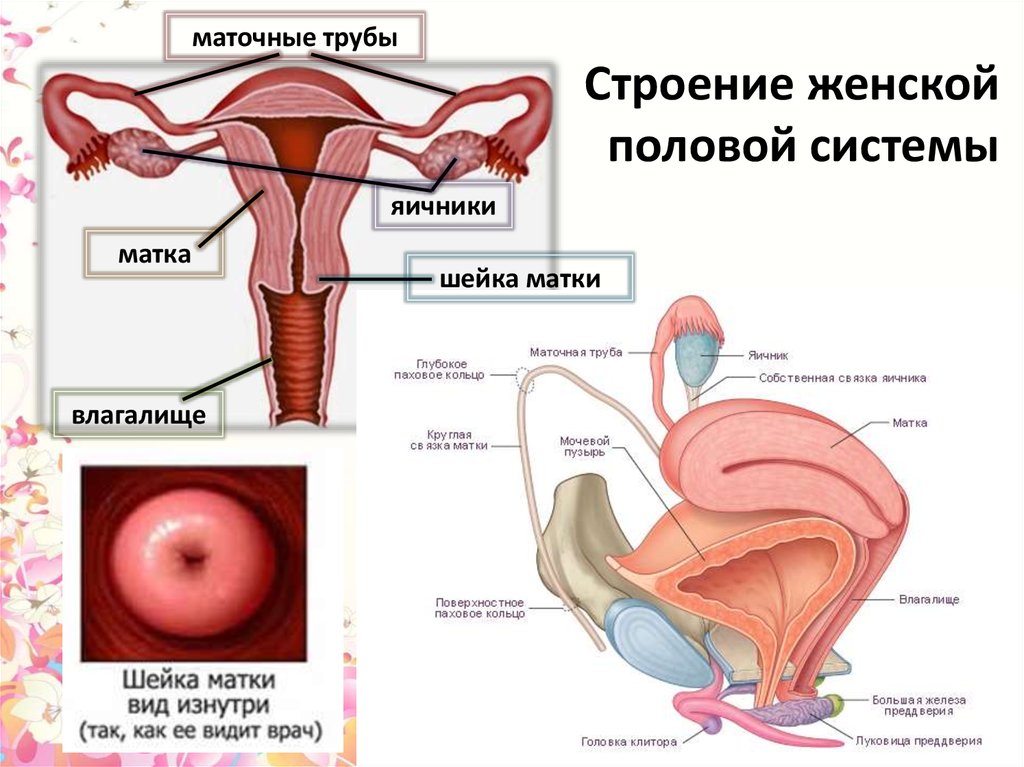 Коррекция выявленных нарушений, основанная на определении взаимоотношений систем организма, ответственных за его репродуктивную систему, позволяет по-новому представить патогенез многих болезней и нарушений системы репродукции, улучшить ее состояние в различные возрастные периоды, уменьшить репродуктивные потери [5].
Коррекция выявленных нарушений, основанная на определении взаимоотношений систем организма, ответственных за его репродуктивную систему, позволяет по-новому представить патогенез многих болезней и нарушений системы репродукции, улучшить ее состояние в различные возрастные периоды, уменьшить репродуктивные потери [5].
Ключевые слова: возраст, детство, климактерический период, климактерический синдром, менопауза, половое созревание, репродуктивная система
Автор(ы): Герасимович Г. И.
Медучреждение: Белорусский государственный медицинский университет
Обзор женской репродуктивной системы — Проблемы женского здоровья
By
Джессика Э. Маклафлин
, доктор медицинских наук, Медицинский университет Южной Каролины
Полный обзор/редакция, апрель 2022 г. | Изменено в сентябре 2022 г.
| Изменено в сентябре 2022 г.
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
ПОЛУЧИТЕ БЫСТРЫЕ ФАКТЫ
Тематические ресурсы
ВИДЕО
Женская репродуктивная система состоит из наружных половых органов Женские наружные половые органы Наружные половые органы включают лобок, большие половые губы, малые половые губы и клитор. Область, содержащая эти структуры, называется вульвой. Наружные половые органы имеют… читать дальше и внутренние половые органы Женские внутренние половые органы Внутренние половые органы образуют путь (половые пути). Этот путь состоит из следующих частей: Влагалище (часть родовых путей), где откладываются сперматозоиды и откуда ребенок может… читать дальше . Другие части тела также влияют на развитие и функционирование репродуктивной системы.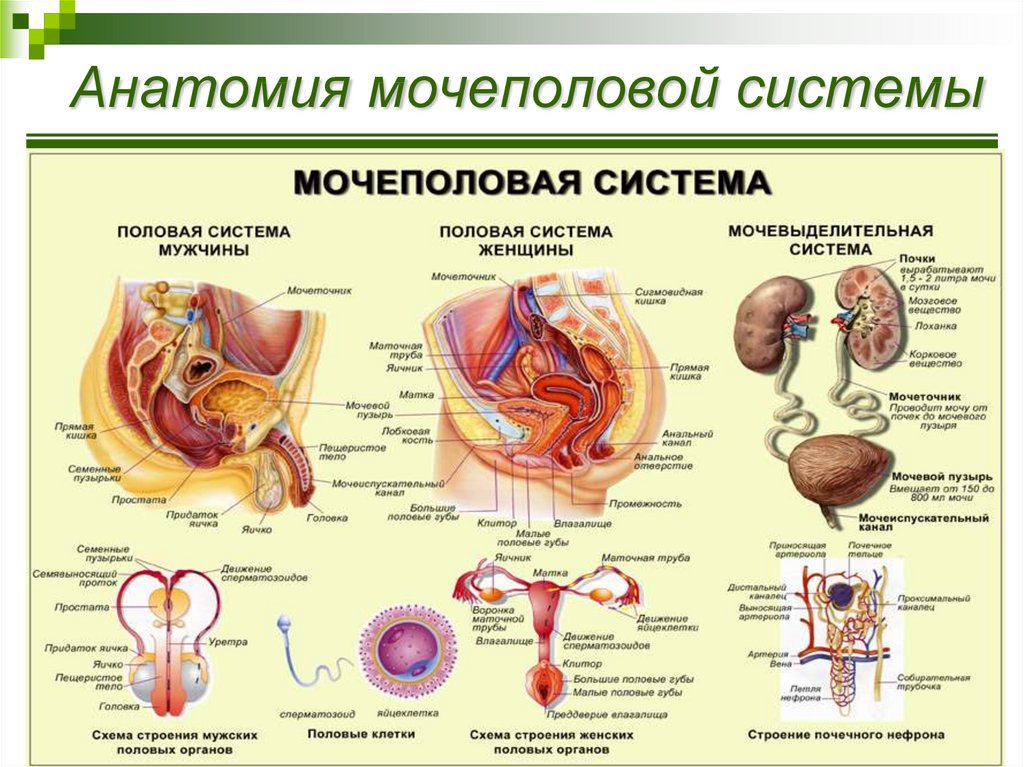 Среди них:
Среди них:
Гипоталамус (область головного мозга)
Гипофиз Обзор гипофиза Гипофиз представляет собой железу размером с горошину, расположенную внутри костной структуры (турецкого седла) в основании головного мозга. Турецкое седло защищает гипофиз, но оставляет очень мало места для расширения… читать далее (расположено в основании головного мозга, непосредственно под гипоталамусом)
Надпочечники Обзор надпочечников В организме есть два надпочечника, по одному в верхней части каждой почки. Это железы внутренней секреции, которые выделяют гормоны в кровь. Каждый надпочечник состоит из двух частей. Продолговатый мозг: внутренний… читать далее (расположен над почками)
Гипоталамус управляет взаимодействием половых органов, гипофиза и надпочечников для регулирования женской репродуктивной системы (см. рисунок Основные эндокринные железы). Эти части тела взаимодействуют друг с другом, выделяя гормоны. Гормоны — это химические мессенджеры, которые контролируют и координируют деятельность в организме.
Гормоны — это химические мессенджеры, которые контролируют и координируют деятельность в организме.
Гипоталамус вырабатывает гонадотропин-рилизинг-гормон, который стимулирует гипофиз к выработке лютеинизирующего гормона и фолликулостимулирующего гормона. Эти гормоны стимулируют яичники к выработке женских половых гормонов, эстрогена и прогестерона, а также некоторых мужских половых гормонов (андрогенов). (Мужские половые гормоны стимулируют рост волос на лобке и в подмышечных впадинах в период полового созревания Половое созревание у девочек Половое созревание — это последовательность событий, в ходе которых происходят физические изменения, приводящие к появлению взрослых физических характеристик и способности к воспроизведению. Эти физические изменения регулируются изменениями в организме. .узнайте больше и поддерживайте мышечную массу как у девочек, так и у мальчиков.) После родов гипоталамус дает сигнал гипофизу вырабатывать пролактин – гормон, стимулирующий выработку молока.
Надпочечники вырабатывают небольшое количество женских и мужских половых гормонов.
Основные железы внутренней секреции
Основными железами эндокринной системы являются гипоталамус, гипофиз, щитовидная железа, паращитовидные железы, островковые клетки поджелудочной железы, надпочечники, яички у мужчин, и яичники у женщин. |
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
Авторское право © 2022 Merck & Co., Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.
Проверьте свои знания
Пройди тест!Женская репродуктивная система | гистология
Слайд 239 Яичник, обезьяна, H&E Виртуальный слайд
Слайд 269 Яичник, обезьяна, PAS пятна Просмотр виртуального слайда
Слайд 235 Яичник, человек, H & E Просмотр виртуального слайда
Слайд 234 Яичник, человеческий, H & E View Virtual Slide
Slide 234-19196666666 234-1 . , H&E Виртуальный слайд
, H&E Виртуальный слайд
Препарат 234-2 Яичник человека, трихромное пятно Виртуальный препарат
Препарат 236a Виртуальный препарат Яичник человека, H&2 Обзор: Яичники представляют собой парные органы, расположенные по обе стороны от матки. Они прикрепляются одним краем, воротами, к широкой связке матки складкой брюшины, мезовариумом. Используя слайд 239 , изучите общую топографию яичника и обратите внимание на многочисленные сосуды, впадающие в него через широкую связку. Внутренний мозговой слой (присутствует на большинстве препаратов) сильно васкуляризирован и состоит из рыхлого ядра соединительной ткани. Осмотрите наружную кору яичника, состоящую из стромы и многочисленных фолликулов на разных стадиях развития. В слайд 239 , обратите внимание на слой коллагеновой соединительной ткани, белочную оболочку непосредственно под поверхностным эпителием (мезотелий/серозная оболочка, часто ошибочно называемым «зародышевым эпителием»), покрывающим яичник. Изучите строму коры головного мозга на слайде 239 и обратите внимание на завитки плотно упакованных веретенообразных фибробластов. Кора также содержит много ооцитов (300 000–400 000 при рождении), встроенных в эту кортикальную строму. Из-за различий в срезах, возрасте и стадии цикла вам придется изучить несколько препаратов, чтобы изучить все аспекты развития фолликулов, атрезии и образования желтого тела. Примордиальные и первичные фолликулы: Изучите несколько примордиальных фолликулов с помощью слайда 239 или 269 и обратите внимание, что они состоят из большого ооцита, окруженного слоем уплощенных фолликулярных клеток. Затем исследуйте внешний вид первичных фолликулов. Просмотреть изображение, на котором большой ооцит окружен слоем кубовидных фолликулярных клеток (также хорошо показано на слайде 238 ). Эти фолликулярные клетки пролиферируют, образуя рыхлый многослойный гранулезно-клеточный слой. Вторичные фолликулы: Изучите структуру нескольких вторичных фолликулов View Image и обратите внимание, что между многослойными гранулезными клетками есть большие лакуны, которые сливаются, образуя фолликулярный антральный отдел. Стромальные клетки, окружающие фолликул, дифференцировались, образуя внутренний слой (theca interna) пухлых клеток, секретирующих предшественники стероидов, и внешний слой (theca externa), состоящий из концентрически расположенных стромальных клеток, которые обеспечивают поддержку развивающемуся фолликулу. Слайд 235 также имеет хорошие тека-слои (см. ниже). Зрелый/граафовский фолликул: По мере дальнейшего развития фолликул становится графовым или овуляторным фолликулом View Image (Этот фолликул на самом деле довольно мал, чтобы быть настоящим граафовым фолликулом) . Зона гранулезы теперь состоит из многих слоев кубовидных фолликулярных эпителиальных клеток, расположенных на периферии большого, хорошо сформированного фолликулярного антрального отдела. Ооцит достиг своего полного размера, располагается эксцентрично внутри фолликула в небольшом бугорке, кумулюс придатка которого выступает в антральный отдел. Зона пеллюцида окружена сплошным слоем фолликулярных клеток, лучистым венцом. Из-за своего размера ооцит не будет присутствовать в каждом отделе фолликула, но исследуются другие компоненты третичного фолликула. Внутренняя тека отделена от гранулезных клеток отчетливой базальной мембраной. Клетки наружной теки представляют собой плотно упакованные веретенообразные клетки, которые сливаются с клетками внутренней теки и окружающей стромой. Атретические фолликулы: Поскольку содержимое только одного фолликула у человека обычно овулирует за один раз, другие стимулированные к развитию фолликулы должны дегенерировать или подвергнуться атрезии View Image. Атрезия не ограничивается зрелыми фолликулами, а может начаться на любой стадии развития фолликула. Ранние атретические изменения включают: слипание ядерного хроматина (пикноз), сморщивание и лизис цитоплазмы ооцита, гранулезных или фолликулярных клеток. Осмотрите пикнотические гранулезные клетки, которые выпадают в фолликулярный антральный отдел. Базальная мембрана, которая отделяет клетки гранулезы от внутренней теки, также может значительно утолщаться, образуя так называемую «стеклянную мембрану». Эти изменения особенно хорошо показаны на 9Слайд 0005 H&E 234 (просмотр изображения) и , окрашенный трихромом, № 234-2 (просмотр изображения). Желтое тело: После овуляции фолликул, в котором находилась яйцеклетка, разрушается, сильно скручивается и заполняется сосудами, образуя желтое тело. Просмотреть изображение (желтое тело). Изучить слайд 236a и обратите внимание, что желтое тело кажется бледным и сильно складчатым. Если яйцеклетка оплодотворяется и имплантируется, желтое тело увеличивается и становится желтым телом беременности. Изучите внутренние клетки лютеина гранулезы (образованы из оставшихся клеток гранулезы ) и внешние клетки тека-лютеина, которые происходят из оставшихся клеток внутренней теки . Оба типа клеток полиэдрические, заполнены каплями липидов и имеют центрально расположенные ядра.3

 Ободок нейтрального гликопротеина, zona pellucida (светлая зона), окружает ооцит, отделяя его от окружающих клеток гранулезы. Слайд 269 окрашен PAS, так что выделены углеводы и соединительная ткань. Используя этот слайд, исследуйте прозрачную зону нескольких меньших фолликулов. Стромальные клетки образуют плотную оболочку (теку) вокруг фолликула.
Ободок нейтрального гликопротеина, zona pellucida (светлая зона), окружает ооцит, отделяя его от окружающих клеток гранулезы. Слайд 269 окрашен PAS, так что выделены углеводы и соединительная ткань. Используя этот слайд, исследуйте прозрачную зону нескольких меньших фолликулов. Стромальные клетки образуют плотную оболочку (теку) вокруг фолликула.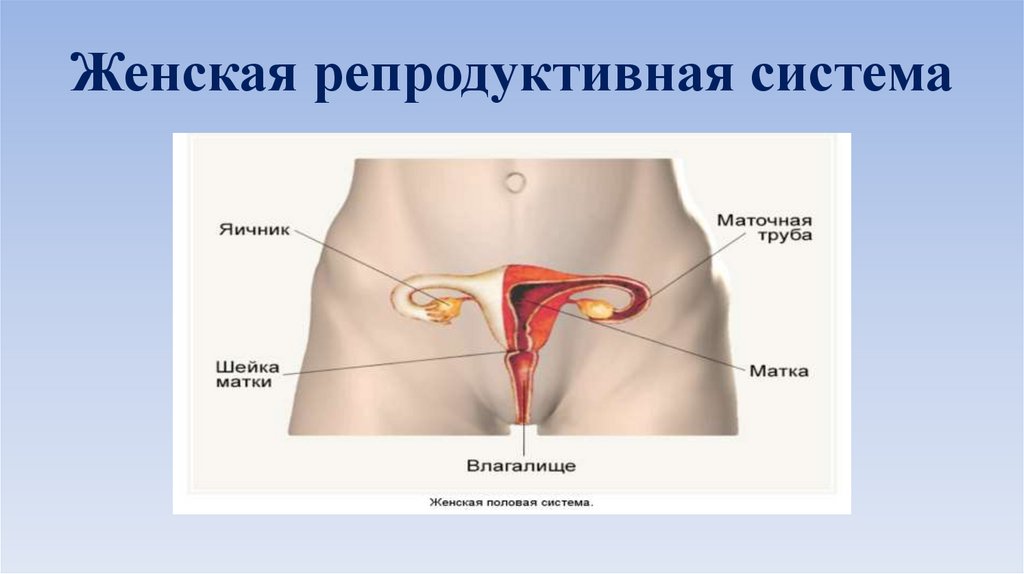
 Обратите внимание, что theca interna имеет богатое капиллярное кровоснабжение , что особенно хорошо продемонстрировано на слайде 235 View Image.
Обратите внимание, что theca interna имеет богатое капиллярное кровоснабжение , что особенно хорошо продемонстрировано на слайде 235 View Image.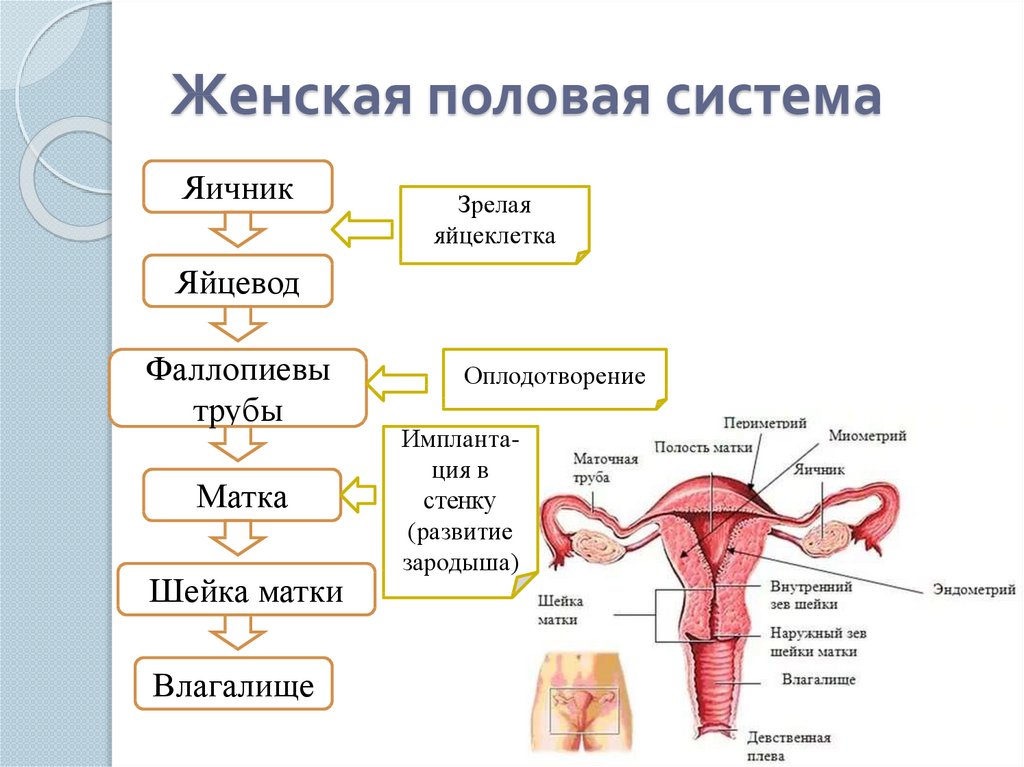 Убедитесь, что вы можете отличить атретические изменения от артефактов, связанных с усадкой вследствие фиксации. Макрофаги могут в конечном итоге проникнуть в центр более крупных атретических фолликулов, которые в конечном итоге замещаются рыхлой соединительной тканью.
Убедитесь, что вы можете отличить атретические изменения от артефактов, связанных с усадкой вследствие фиксации. Макрофаги могут в конечном итоге проникнуть в центр более крупных атретических фолликулов, которые в конечном итоге замещаются рыхлой соединительной тканью.