Норма холестерина в крови у мужчин и женщин: как нормализовать высокий холестерин
Норма холестерина: какова она и как ее узнать? Существует ли «хороший» холестерин? Можно ли привести повышенный холестерин к норме.
Холестерин: что, где и откуда?
Прежде чем ответить на эти вопросы, давайте вспомним, что такое холестерин.
Холестерин – это жироподобное вещество Часть его, вместе с другими липидами, например триглицеридами, всасывается в кишечнике, часть – является продуктом синтеза клеток печени. Но, прежде чем стать строительным материалом для нашей кожи и мембран клеток, поучаствовать в синтезе половых гормонов, желчных кислот и витамина Д, ему необходимо оказаться в тканях организма и органах, которые его с нетерпением ждут. Но как? Раствориться в крови, основой которой является вода, холестерин не может. Для этого наш организм придумал свой собственный внутренний «Деливери-клаб», ну или «Яндекс-доставку», если вам больше нравится. Липиды: холестерин, триглицериды, фосфолипиды в месте всасывания или в месте их синтеза упаковываются с помощью специальных белков-переносчиков в особые белково-жировые комплексы – липопротеиды (липо- жир, протеид – белок (лат)) и отправляются в путешествие по организму. Зимой и летом, в холод и зной. Ну чем не курьерская доставка? Ученые называют ее липидным обменом.
Зимой и летом, в холод и зной. Ну чем не курьерская доставка? Ученые называют ее липидным обменом.
Тот «курьер», который несет холестерин из кишечника и печени к тканям и органам, в которых те нуждаются, называется холестерин липопротеидов низкой плотности, сокращенно ХС-ЛНП. За ними закрепился имидж «плохого» холестерина (попозже поговорим, почему). Тот же, который собирает остатки холестерина в крови и тканях и несет его назад в печень, называют холестерин липопротеидов высокой плотности — ХС-ЛВП- именно он носит гордое звание «хорошего» холестерина. Кстати, из принесенного назад в печень холестерина образуется желчь. Да, та самая, которая переваривает(расщепляет) поступающие с пищей жиры. Вот так, можно сказать, что «жир переваривает жир».
Организму, как теперь понятно, нужен и «хороший» и «плохой» холестерин. Самое важное — чтобы их количество было сбалансированным. Если в организме возникает избыток «плохого» холестерина, то клетки тканей и органов просто не успевают его использовать, усвоить, и тогда он начитает откладываться внутри стенок артерий, формируя атеросклеротические бляшки.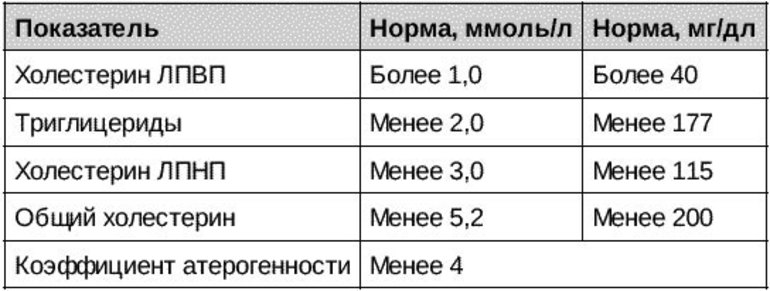 Повышенная концентрация ХС-ЛНП связана с увеличением риска атеросклероза: бляшек становится больше, а сама бляшка становится толще и протяжённее. Со временем просвет артерии может стать таим узким, что какому-нибудь органу или его части начинает попросту не хватать поступающей крови. Ученые связывают появление таких бляшек внутри сосудов с повышенным риском сердечно-сосудистых заболеваний и смерти. А человек в реальной жизни может столкнуться с самыми различными проблемами: от банального головокружения до развития серьезных проблем со здоровьем (стенокардия, инфаркт миокарда, ишемический инсульт или перемежающаяся хромота).
Повышенная концентрация ХС-ЛНП связана с увеличением риска атеросклероза: бляшек становится больше, а сама бляшка становится толще и протяжённее. Со временем просвет артерии может стать таим узким, что какому-нибудь органу или его части начинает попросту не хватать поступающей крови. Ученые связывают появление таких бляшек внутри сосудов с повышенным риском сердечно-сосудистых заболеваний и смерти. А человек в реальной жизни может столкнуться с самыми различными проблемами: от банального головокружения до развития серьезных проблем со здоровьем (стенокардия, инфаркт миокарда, ишемический инсульт или перемежающаяся хромота).
Норма холестерина: существует ли она? Что такое риск сердечно-сосудистых заболеваний?
Как же узнать, сколько в нашем организме холестерина, какого больше: хорошего или плохого? Что делать, если в организме уже повышен уровень липидов или даже есть злополучные атеросклеротические бляшки?
Самый первый шаг, который вы можете сделать, чтобы ответить на эти вопросы –cдать кровь из вены в любой из лабораторий на липидный профиль. Такой анализ дает достаточно широкое представление об обмене холестерина и других липидов внутри вас. Разумеется, результаты этого анализа стоит показать врачу.
Такой анализ дает достаточно широкое представление об обмене холестерина и других липидов внутри вас. Разумеется, результаты этого анализа стоит показать врачу.
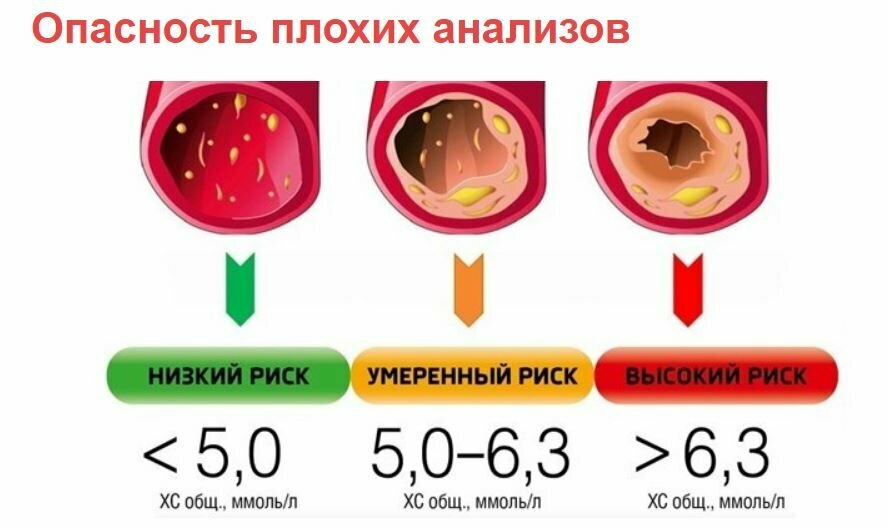
Вопреки расхожему мнению и многочисленным статьям, гуляющим по Интернет-сети, серьезные клинические исследования показали, что безопасный уровень общего холестерина (ОХС) для человека любого возраста, и пола находится на отметке 5,2 ммоль/л и ниже, после которого регистрируется значительный прирост смертности от ишемической болезни сердца (ИБС).1,5, то есть у людей чаще развивается ИБС, которая становится причиной смерти. Что касается «плохого» холестерина (ХС-ЛНП), то у здорового человека рекомендуемый уровень ниже 3, 5 ммоль/л.
Более того, специалисты в области атеросклероза и кардиологи настаивают, что нет усредненной нормы холестерина, к которой нужно стремиться. Норма индивидуальна для каждого человека и будет зависеть от многих фактов: есть уже у человека сердечно-сосудистое заболевание, или еще нет, а также от того, насколько высок риск развития такого заболевания.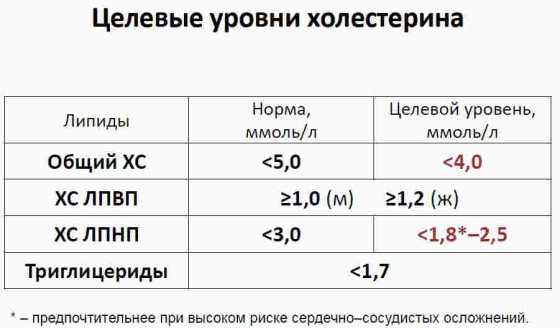 А вы знаете, что к сердечно-сосудистым заболеваниям (ССЗ)специалисты относят болезни, основной причиной которых является атеросклероз? Это и та самая ИБС, которую мы уже упоминали, и ишемический инсульт, и аневризма брюшной аорты, и еще несколько таких же смертельно-опасных заболеваний.
А вы знаете, что к сердечно-сосудистым заболеваниям (ССЗ)специалисты относят болезни, основной причиной которых является атеросклероз? Это и та самая ИБС, которую мы уже упоминали, и ишемический инсульт, и аневризма брюшной аорты, и еще несколько таких же смертельно-опасных заболеваний.
Поэтому задача врача как можно точнее определить, какой же риск развития этих ССЗ у пациента: низкий, умеренный, высокий или очень высокий? Именно для этого он отправляет вас на ЭГК, УЗИ сердца, заставляет относить баночки в лабораторию и сдавать кровь на холестерин и сахар. Зачем это ему все это знать? Однозначно не для того, чтобы напугать вас или вашу любимую маму? Единственная цель врача: установить ваш риск, чтобы приложить все усилия для его снижения. То есть выявить, болезни, состояния, привычки, которые этот риск повышают и постараться повлиять на это: лекарствами или рекомендациями. Для расчета такого риска используют специальные таблицы. Они есть на столе у каждого терапевта или кардиолога.
Если мы сегодня говорим о нормах холестерина, то вам важно запомнить главное: чем выше риск, тем строже требованию к уровню «плохого» холестерина в вашей крови. Поэтому, для кого-то ХС ЛНП 3, 0 ммоль/л будет нормой, а кому-то врач порекомендует снизить его минимум вдвое и как можно скорее. Именно для того, чтобы не дать риску сердечно-сосудистого заболевания превратиться в само сердечно-сосудистое заболевание – реализоваться, как говорят врачи.
Поэтому, если вам показалось, что врач зануда и измучил вас дообследованиями – лучше поблагодарите его. Однозначно, он на вашей стороне. Согласитесь, что лучше не дать случиться инфаркту миокарда или инсульту, чем потом лечить подобную сердечно-сосудистую катастрофу и ее последствия.
Риск, конечно, будет высоким, если у человека уже есть некоторые болезни: перенесенные инфаркты и инсульты, ишемическая болезнь сердца, артериальная гипертензия, хронические заболевания почек или сахарный диабет со стажем и осложнениями. А сейчас мы вас немного озадачим: оказывается, что ваш пол, возраст, курение, уровни артериального давления (АД) и плохого холестерина могут повысить ваш риск в несколько раз, даже по отдельности, и, уж тем более, в совокупности.
А сейчас мы вас немного озадачим: оказывается, что ваш пол, возраст, курение, уровни артериального давления (АД) и плохого холестерина могут повысить ваш риск в несколько раз, даже по отдельности, и, уж тем более, в совокупности.
И вот если на паспортный возраст и генетический пол повлиять невозможно (если вы знаете как — умоляем, поделитесь лайфхаком), то на курение, уровни АД и холестерина – можно и достаточно успешно. Только представьте себя, что, если курящий мужчина 48 лет с АД 155/90 мм. рт. ст и плохим холестерином 5 ммоль/л просто бросит курить, риск ССЗ у него снизится вдвое. А если еще снизит давление до 130/80 мм. рт. ст и плохой холестерин на треть, то его риск столкнуться с инфарктом, инсультом снизится в 3,5 раза (для тех, кто любит проценты – на 350%)2,4 .Врачей это впечатляет давно. Надеемся и вы теперь впечатлились.
Целевые значения плохого холестерина (то есть те, при которых ваш риск развития ССЗ снижается до минимума) и других показателей липидного обмена.
ССЗ — сердечно-сосудистые заболевания
ХС ЛНП – Холестерин липопротеидов низкой плотности
ХС ЛВП – Холестерин липопротеидов высокой плотности
ТГ — триглицериды
*- уровень ХС -ЛВП, при которых риск сердечно-сосудистой смерти минимален2
Что делать, если ваш холестерин повышен?
Ну вот вы обследовались, сдали все анализы, узнали свой риск, выяснили, например, что уровень вашего плохого холестерина далек от «персональной «нормы. И что со всем этим делать?
У нас для вас хорошая новость: у докторов есть решение!
Для снижения уровня холестерина врачи назначают специальные лекарства (липидснижающие препараты), и, в подавляющем большинстве, это будут статины.
Именно статины уменьшают выработку в нашем организме «плохого» холестерина и позволяют снизить его до нормальных значений. И это не единственный их положительный эффект. Но о том, как работают статины и какую защиту дарят они нашему организму – мы поговорим в следующей статье. А сейчас просто запомните: статины – это нужно и важно!
А сейчас просто запомните: статины – это нужно и важно!
Если выразиться научным языком – статины позволяют замедлять прогрессирование атеросклероза, способствуют снижению риска инсультов и инфаркта миокарда. А для нас с вами – это означает долгие годы здоровой и полноценной жизни. То есть самый обычной, а не в инвалидном кресле. Именно поэтому их назначают на неопределенно долгий срок, а не курсами. (Вы же не подумали, что наша печень может взять выходной и, например, неделю или месяц не вырабатывать плохой холестерин, а потом снова начать?)
Случается, что статины в одиночку не справляются и не снижают концентрацию ХС ЛНП до безопасных норм. В таком случае врач может назначить дополнительные лекарства, которые влияют на всасывание или участвуют в метаболизме липидов. Дозы препаратов всегда подбирает врач. Ваша задача – внимательно выполнять его рекомендации. Ведь даже самые эффективные лекарства не помогают, если их не принимать!
А еще каждому пациенту с повышенным холестерином (гиперхолестеринемией) все современные медицинские рекомендации предлагают изменить свой образ жизни. Вовсе не обязательно в один день стать веганом, или начать прямо сегодня бегать по десять километров.
Вовсе не обязательно в один день стать веганом, или начать прямо сегодня бегать по десять километров.
Важное: всем пациентам, имеющим повышенный риск ССЗ необходимо бросить курить. Точка. Совсем бросить. Да, все бросить. И то, что вы подумали, тоже. Никаких других вариантов для обеспечения здоровья сосудов.
Не помешает и активнее двигаться. Чтобы повлиять на метаболизм липидов и снизить уровень холестерина нужно обеспечить в течение недели не менее 2, 5 часов активных физических упражнений, ну или 5 часов умеренных. Не думайте, что энергичное щелканье телевизионным пультом в поисках любимого канала или двухчасовое почесывание за ухом вашей обожаемой кошки будет засчитано. А вот, например, ежедневные полчаса на велосипеде со скоростью выше 15 км/час (кстати, эта средняя скорость лошади) или непрерывное копание грядки (чтоб хорошо вспотеть), ну или 30 минут безостановочного плавания в бассейне — идеально подойдут. Если же вы предпочитаете неспешность и размеренность – умножайте время на два. То есть часовая прогулка в будний день – ваше ежедневное новое удовольствие. Кстати, для ослабленных и маломобильных пациентов, даже 10–15 минут посильной физической активности2 в день уже значительно снижает те самые сердечно-сосудистые риски.
То есть часовая прогулка в будний день – ваше ежедневное новое удовольствие. Кстати, для ослабленных и маломобильных пациентов, даже 10–15 минут посильной физической активности2 в день уже значительно снижает те самые сердечно-сосудистые риски.
Разумеется, то, что мы едим – тоже влияет на обмен холестерина, хотя с пищей мы получаем не больше 30% от его общего количества. Остальные 70% наш любимый организм сделает сам. Да, такой вот холестериновый завод мы с вами. Он производит, видите ли, а нам потом плавай, крути педали и голодай!
Но на самом деле, голодать совсем не обязательно. Просто нужно чуть внимательнее смотреть на то, что мы едим. Например, уменьшить в рационе количество вредных продуктов, таких, как транс-жиры (тех, что в маргарине и дешевой магазинной выпечке) и не злоупотреблять продуктами, от природы богатых холестерином: креветками, красной икрой, субпродуктами (печень, легкие, мозги), жирными сортами свинины и говядины. Кстати, сильнее, чем потребление продуктов, содержащих жир, на уровень холестерина влияют продукты, содержащие сахар. Поэтому крайне важно снизить потребление сахара и простых углеводов (белого хлеба, сладких газировок) и почаще вместо пироженки или шоколадки выбирать яблоко или морковку. А лучше две. Кстати, продукты растительного происхождения не содержат холестерин. Совсем. Не благодарите.
Поэтому крайне важно снизить потребление сахара и простых углеводов (белого хлеба, сладких газировок) и почаще вместо пироженки или шоколадки выбирать яблоко или морковку. А лучше две. Кстати, продукты растительного происхождения не содержат холестерин. Совсем. Не благодарите.
Более того, есть продукты, которые могут помочь снизить уровень «плохого» холестерина в крови и повысить уровень «хорошего». Готовы? Записываем: рыба (любая), растительное масло (оливковое тут получает Оскар за полезность из-за своих омега-3) фрукты, овощи, цельнозерновые злаки и клетчатка, частое употребление бобовых культур, орехов и молочных продуктов с низким содержанием жира. Поздравляем: вы только что записали Средиземноморскую диету, признанную учеными всего мира источником долголетия. Вы спросите, а как же вино (какие же итальянцы без вина)?
Российские рекомендации по Дислипидемиям /поясняют нам:: «… умеренное употребление алкоголя (не более 50 мг в день крепких напитков, 200 мг красного или белого вина и не более 350 мл пива во время приема пищи) является приемлемым, при условии, что уровень триглицеридов не повышен, отсутствует гипертоническая болезнь и/или печеночная недостаточность.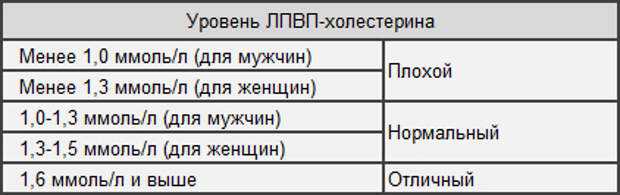 »1 Некоторые ученые настаивают на полном отказе от алкоголя для долгой и здоровой жизни. А вы уж решайте сами.
»1 Некоторые ученые настаивают на полном отказе от алкоголя для долгой и здоровой жизни. А вы уж решайте сами.
Контроль уровня холестерина
Итак. По назначению врача вы начали принимать статины, выкинули из холодильника всю жирную пищу, похудели и немножко почувствовали себя итальянцем. Все? Можно спать спокойно?
Спать спокойно можно и нужно (качественный сон нам крайне необходим), а вот уровень холестерина вновь стоит проконтролировать, и особенно того самого, «плохого». Когда? Приблизительно через 2–3 месяца после того, как вы начали пить препараты, принялись активно двигаться и наслаждаться диетой средиземноморских долгожителей. Если вы все делали правильно, то скорее всего вам удалось снизить концентрацию вашего холестерина в крови. Но если он все еще выше допустимых норм, то вероятнее всего ваш врач может порекомендовать вам увеличить дозу статина или добавить еще один класс липидснижающих препаратов. Вы же помните – нужно привести плохой холестерин к вашей персональной норме, а потом еще и удержать его на этом уровне.
Остался, кажется, один вопрос: с какого возраста и как часто нужно контролировать свой холестерин
Пришло время сказать несколько слов о холестерине и детях.
Если в вашей семье есть случаи ранней внезапной сердечной смерти или случай инфаркта миокарда у родителей, бабушек или дедушек( до 60 лет для женщин и до 55 для мужчин), или вдруг у родителей обнаружены очень высокие цифры ОХС ( выше 7, 5 ммоль/Л), то определить уровень ОХС стоит даже маленькому ребенку. Потому что иногда нарушение обмена холестерина связано с поломкой одного или нескольких генов и передается по наследству. Обычно у таких людей на теле есть особые признаки значимого повышения концентрации холестерина в крови в виде особых образований на коже или сухожильях – ксантом. Называется это Семейная Гиперхолестеринемия (СГХС). Встречается это генетическое заболевание достаточно редко, но в случае такой наследственной проблемы необходимо раннее начало терапии лекарствами (их в этом случае назначают даже детям), чтобы не дать проявиться атеросклерозу уже в молодом возрасте.
Возрастные нормы показателей холестерина в крови у детей (по Либерману-Бурхардту)3
Если же вы не обнаружили в своей семье вышеописанных признаков раннего атеросклероза, у вас нормальное артериальное давление, глюкоза крови и вес, то контролировать уровень ОХС и основные показатели липидного обмена рекомендовано начинать с 40 лет и делать это регулярно2.
В заключение
Современная медицина достигла небывалых высот: ученые научились пересаживать сердце, излечивать редкие генетические болезни и бороться с раком. Но еще пятьдесят лет назад великий врач и философ Николай Амосов написал: “ Не надейтесь, что врачи… сделают вас здоровыми. Они могут спасти жизнь, даже вылечить болезнь, но лишь подведут к старту. А дальше учитесь полагаться на себя.”
Будьте здоровы!
Список литературы
1. Caggiula A. W. et al. The multiple risk factor intervention trial (MRFIT): IV. Intervention on blood lipids //Preventive Medicine. – 1981. – Т. 10. – №. 4.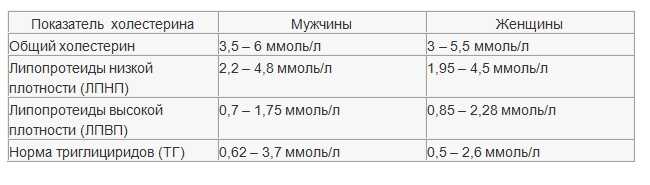 – С. 443-475.
– С. 443-475.
2. Профилактика хронических неинфекционных заболеваний в Российской Федерации. Национальное руководство 2022. Кардиоваскулярная терапия и профилактика. 2022;21(4):3235. doi:10.15829/1728-8800-2022-3235. EDN DNBVAT
3. Лазарева Л.А., Лазарев А.Н., Полный курс по расшифровке анализов, М. Издательство АСТ, 2017; 123-125, (224)
4. 2021 Рекомендации ESC по профилактике сердечно-сосудистых заболеваний в клинической практике. Российский кардиологический журнал. 2022;27(7):5155. https://doi.org/10.15829/1560-4071-2022-5155
5. Нормальные показатели анализа крови (нормы в анализе крови — общий, биохимический, коагулограмма) //Сайт Национального общество по изучению атеросклероза [Электронный ресурс] , 26 декабря 2022 URL: https://noatero.ru/ru/normalnye-pokazateli-krovi
Норма сахара и холестерина в крови у мужчин и женщин
Читать «Север-Пресс» в
В последние годы растет количество случаев сосудистых заболеваний, причем болезни проявляются не только у пожилых, но и у мужчин и женщин среднего возраста.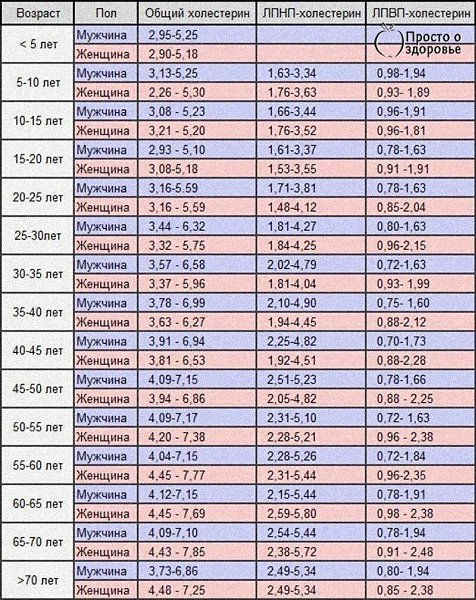 Поэтому очень важно следить за показателем сахара, колебания которого чреваты самыми разными заболеваниями, порой опасными для жизни. И если «сахар в крови» — это что-то более-менее понятное, то о чем говорит повышенный уровень холестерина?
Поэтому очень важно следить за показателем сахара, колебания которого чреваты самыми разными заболеваниями, порой опасными для жизни. И если «сахар в крови» — это что-то более-менее понятное, то о чем говорит повышенный уровень холестерина?
Холестерин — это вещество, чем-то схожее с жиром. Печень человека занимается производством холестерина, а также он поступает в тело вместе с пищей. Холестерин выполняет важные для человека функции, но при этом он может оседать на сосудах, образовывая бляшки. В будущем они могут стать причиной сосудистых заболеваний, поэтому так важно следить за уровнем сахара и холестерина в крови, подчеркнул блогер Владимир Поташёв, отказавшийся от сахара и начавший следить за уровнем сахара и холестерина.
Какими должны быть нормы холестерина и сахара у женщин и мужчин
Норма холестерина у женщин
- в норме показатель общего холестерина: 3,6 — 5,2 ммоль/л;
- повышенный умеренно: 5,2 — 6,19 ммоль/л;
- повышенный значительно: более 6,19 ммоль/л;
- холестерин ЛПНП (липопротеины низкой плотности): нормальный показатель — 3,5 ммоль/л, повышенный — от 4,0 ммоль/л;
- холестерин ЛПВП: нормальный показатель — 0,9-1,9 ммоль/л, опасным для здоровья считается уровень ниже 0,78 ммоль/л.

Норма холестерина у мужчин
- в норме показатель общего холестерина: 3,6 — 5,2 ммоль/л;
- холестеринЛПНП: нормальный показатель — 2,25 — 4,82 ммоль/л;
- холестерин ЛПВП: нормальный показатель — 0,7 — 1,7 ммоль/л.
Уровень сахара
Норма натощак определяется утром после ночного сна, составляет от 59 до 99 мг в 100 мл крови:
- нижняя граница нормы составляет 3,3 ммоль/л,
- верхняя — 5,5 ммоль/л.
Надлежащий уровень глюкозы после еды. Сахар в крови определяется через два часа после еды, в норме он не должен превышать 141 мг/100 мл (7,8 ммоль/л).
Нормальные значения сахара и холестерина у взрослых людей (в зависимости от возраста)
- младше 5 лет: в пределах 2,90-5,18 ммоль/л;
- 5-10 лет: в пределах 2,26-5,30 ммоль/л;
- 10-15 лет: в пределах 3,21-5,20 ммоль/л;
- 15-20 лет: в пределах 3,08-5,18 ммоль/л;
- 20-25 лет: в пределах 3,16-5,59 ммоль/л;
- 25-30 лет: в пределах 3,32-5,75 ммоль/л;
- 30-35 лет: в пределах 3,37-5,96 ммоль/л;
- 35-40 лет: в пределах 3,63-6,27 ммоль/л;
- 40-45 лет: в пределах 3,81-6,53 ммоль/л;
- 45-50 лет: в пределах 3,94-6,86 ммоль/л;
- 50-55 лет: в пределах 4,20-7,38 ммоль/л;
- 55-60 лет: в пределах 4,45-7,77 ммоль/л;
- 60-65 лет: в пределах 4,45-7,69 ммоль/л;
- 65-70 лет: в пределах 4,43-7,85 ммоль/л;
- от 70 лет: в пределах 4,48-7,25 ммоль/л.

Важно: за вышеперечисленными показателями необходимо следить постоянно, и для контроля их уровня стоит время от времени сдавать анализы. На это не уйдет очень много времени, а своевременный контроль позволит избежать множества проблем в будущем. Также стоит обратить внимание на лечебные процедуры и соблюдать диету.
Что важно знать о нормах холестерина и сахара: мнение ямальского врача
Показатели сахара и холестерина в крови меняются с возрастом. Нормы показателей для мужчин и женщин почти не меняются относительно возраста. Показатели могут ухудшаться с возрастом из-за снижения обменных процессов, неправильного образа жизни и экологических факторов.
Стандартом диагностики уровней глюкозы крови и холестерина является биохимический анализ венозной крови. На основании полученных данных лабораторной диагностики лечащим врачом определяется дальнейшая индивидуальная тактика ведения пациента.
Для поддержания нормального уровня глюкозы и холестерина нужно вести здоровый образ жизни.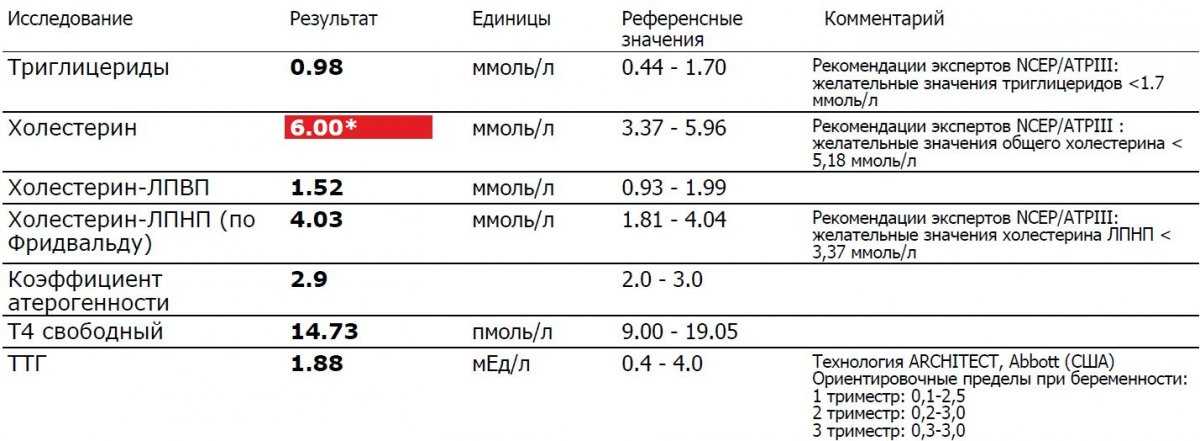 Соблюдать принципы рационального питания, режим труда и отдыха, гигиену сна, контролировать массу тела, отказаться от вредных привычек, а также увеличить двигательную активность.
Соблюдать принципы рационального питания, режим труда и отдыха, гигиену сна, контролировать массу тела, отказаться от вредных привычек, а также увеличить двигательную активность.
Прежде всего поддержание хороших показателей глюкозы и холестерина в крови зависит от питания. Основной его принцип — сокращение количества пищи с большим содержанием углеводов и жиров. Особо «опасными» считаются продукты, в составе которых есть рафинированный сахар: кондитерские изделия, конфеты, шоколад, сладкие газированные напитки.
Валерия Сапрынская
терапевт Ямальского центра общественного здоровья и медицинской профилактики
По возрасту, ЛПНП, ЛПВП и др.
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Healthline показывает вам только бренды и продукты, которые мы поддерживаем.
Наша команда тщательно изучает и оценивает рекомендации, которые мы делаем на нашем сайте.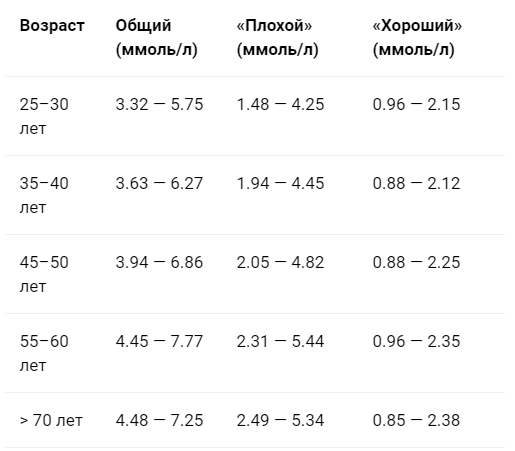 Чтобы установить, что производители продукта соблюдали стандарты безопасности и эффективности, мы:
Чтобы установить, что производители продукта соблюдали стандарты безопасности и эффективности, мы:
- Оценить ингредиенты и состав: Могут ли они причинить вред?
- Проверьте все утверждения о пользе для здоровья: Соответствуют ли они существующим научным данным?
- Оцените бренд: Работает ли он добросовестно и соответствует ли он лучшим отраслевым практикам?
Мы проводим исследования, чтобы вы могли найти надежные продукты для вашего здоровья и хорошего самочувствия.
Узнайте больше о нашем процессе проверки.Рекомендуемый уровень общего холестерина составляет менее 200 миллиграммов на децилитр (мг/дл) для большинства взрослых и менее 170 мг/дл для детей. Женщинам обычно требуется больше ЛПВП (хорошего холестерина), чем мужчинам.
Хорошее здоровье сердца подобно строительному кирпичику: оно накапливается. Это особенно верно, когда речь идет о высоком уровне холестерина.
Холестерин — это жировое вещество, вырабатываемое вашей печенью. Он также содержится в некоторых продуктах. Ваше тело нуждается в холестерине, чтобы нормально функционировать. Но слишком много плохого типа холестерина — липопротеинов низкой плотности (ЛПНП) — подвергает вас риску сердечного приступа или инсульта.
Он также содержится в некоторых продуктах. Ваше тело нуждается в холестерине, чтобы нормально функционировать. Но слишком много плохого типа холестерина — липопротеинов низкой плотности (ЛПНП) — подвергает вас риску сердечного приступа или инсульта.
По данным Центров по контролю и профилактике заболеваний (CDC), высокий уровень холестерина повышает риск сердечных заболеваний.
Пол и гендер существуют в спектрах. В этой статье будут использоваться термины «мужчины», «женщины» или оба термина для обозначения пола, назначенного при рождении. Кликните сюда, чтобы узнать больше.
Общий уровень холестерина — это общее количество холестерина в крови. Он состоит из:
- липопротеинов низкой плотности (ЛПНП)
- липопротеинов высокой плотности (ЛПВП)
- триглицеридов
ЛПНП также называют «плохим» холестерином, поскольку он блокирует кровеносные сосуды и увеличивает риск сердечных заболеваний . ЛПВП считается «хорошим» холестерином, потому что он помогает защитить вас от сердечных заболеваний. Чем выше ваш ЛПВП, тем лучше.
Чем выше ваш ЛПВП, тем лучше.
Общий холестерин также включает количество триглицеридов. Это еще один тип жира, который может накапливаться в организме и считается «строительным материалом» для холестерина.
Высокий уровень триглицеридов и низкий уровень ЛПВП повышают риск сердечных заболеваний.
Американская кардиологическая ассоциация рекомендует всем взрослым проверять уровень холестерина каждые 4–6 лет, начиная с 20-летнего возраста, когда уровень холестерина может начать расти.
С возрастом уровень холестерина имеет тенденцию к повышению. Мужчины, как правило, подвержены более высокому риску повышения уровня холестерина, чем женщины. Тем не менее, риск женщины повышается после того, как она входит в менопаузу.
Людям с высоким уровнем холестерина и другими факторами риска сердечно-сосудистых заболеваний, такими как диабет, рекомендуется более частое тестирование.
Таблица холестерина для взрослых
В соответствии с рекомендациями по контролю уровня холестерина в крови от 2018 г. , опубликованными в Журнале Американского колледжа кардиологов (JACC), эти показатели являются приемлемыми, пограничными и высокими для взрослых.
, опубликованными в Журнале Американского колледжа кардиологов (JACC), эти показатели являются приемлемыми, пограничными и высокими для взрослых.
Все значения указаны в мг/дл (миллиграммы на децилитр) и основаны на измерениях натощак.
| Total cholesterol | HDL cholesterol | LDL cholesterol | Triglycerides | ||
|---|---|---|---|---|---|
| Good | Less than 200 (but the lower the better) | Ideal is 60 or higher; 40 или выше для мужчин и 50 или выше для женщин допустимо | Менее 100; ниже 70 при наличии ишемической болезни сердца | Менее 149; идеальным является | |
| От пограничного до умеренно повышенного | 200–239 | N/A | 130–159 | 150–199 | |
| HIGH | 240 или выше | 60 или выше | 111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111111 годов; 190 считается очень высоким | 200 или выше; 500 считается очень высоким | |
| Низкий | N/A | Менее 40 для мужчин и меньше 50 для женщин | N/A | N/A |
уровней против мужчин в зеренде.
Как правило, рекомендации одинаковы для мужчин и женщин старше 20 лет, хотя они различаются, когда речь идет о холестерине ЛПВП, как показано выше. Женщины должны стремиться к более высокому уровню холестерина ЛПВП.
Дети, которые физически активны, питаются богатой питательными веществами пищей, не имеют избыточного веса и не имеют семейного анамнеза высокого уровня холестерина, имеют более низкий риск высокого уровня холестерина.
Текущие рекомендации рекомендуют всем детям проверять уровень холестерина в возрасте до 9 лет.и 11 лет, а затем снова в возрасте от 17 до 21 года.
Детей с большим количеством факторов риска, таких как диабет, ожирение или семейный анамнез высокого уровня холестерина, следует проверять в возрасте от 2 до 8 лет и повторно в возрасте от 12 до 16 лет.
Таблица холестерина для детей
Согласно JACC, ниже приведены рекомендуемые уровни холестерина для детей:0072
Ваше врач может рекомендовать плановый обработку для высокого уровня.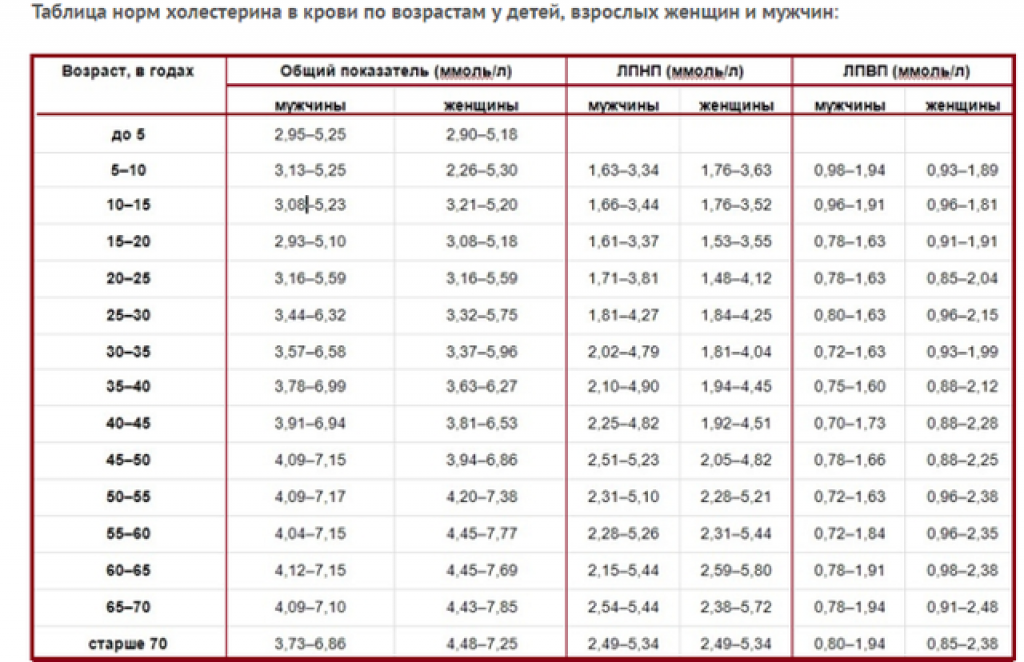 это включает в себя изменения образа жизни и, возможно, лекарства. Это будет варьироваться в зависимости от таких факторов, как другие лекарства, которые вы можете принимать, ваш возраст, пол и общее состояние здоровья.
это включает в себя изменения образа жизни и, возможно, лекарства. Это будет варьироваться в зависимости от таких факторов, как другие лекарства, которые вы можете принимать, ваш возраст, пол и общее состояние здоровья.
Вот некоторые лекарства, которые чаще всего назначают при высоком уровне холестерина:
- Статины. Статины снижают уровень холестерина ЛПНП, замедляя выработку холестерина печенью.
- Желчные кислоты секвестранты . Секвестранты желчных кислот представляют собой вещества, используемые для пищеварения. Эти смолы могут снижать уровень холестерина в крови, связываясь с желчными кислотами и удаляя их, заставляя организм расщеплять холестерин ЛПНП для создания желчных кислот.
- Ингибиторы всасывания холестерина. Ингибиторы всасывания холестерина могут блокировать всасывание холестерина из пищи, иногда в сочетании со статинами.
- Бемпедоевая кислота.
 Бемпедоевая кислота помогает остановить фермент печени, АТФ-цитрат-лиазу, от образования холестерина. Этот препарат часто комбинируют со статинами для увеличения пользы для людей с семейной гиперхолестеринемией, наследственным заболеванием, которое может вызвать раннее заболевание сердца.
Бемпедоевая кислота помогает остановить фермент печени, АТФ-цитрат-лиазу, от образования холестерина. Этот препарат часто комбинируют со статинами для увеличения пользы для людей с семейной гиперхолестеринемией, наследственным заболеванием, которое может вызвать раннее заболевание сердца. - Ингибиторы PCSK9. Ингибиторы PCSK9, которые также часто используются при семейной гиперхолестеринемии, в виде инъекционных препаратов помогают печени поглощать и удалять больше холестерина ЛПНП из крови.
Лекарства также можно использовать для лечения факторов, способствующих повышению уровня холестерина, таких как триглицериды. Их можно использовать в дополнение к некоторым из вышеперечисленных препаратов.
«Одним из заблуждений является то, что люди могут плохо контролировать уровень холестерина в течение многих лет, а затем решить принять меры. К тому времени бляшка уже могла образоваться», — говорит доктор Юджиния Гианос, директор по профилактике сердечно-сосудистых заболеваний в Northwell Health в Нью-Йорке.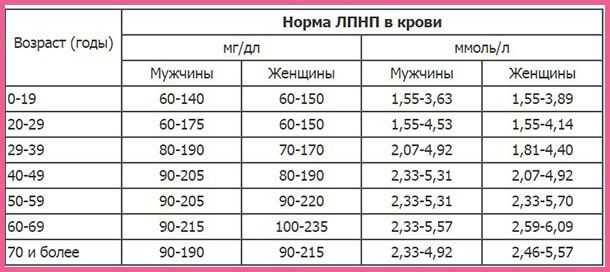
Хорошая новость заключается в том, что изменение образа жизни достаточно эффективно помогает снизить уровень холестерина. Они также довольно просты и могут быть выполнены в любом возрасте и при большинстве способностей.
- Упражняйтесь, если можете. Физическая активность может помочь вам похудеть и повысить уровень холестерина ЛПВП. Стремитесь уделять от 30 до 60 минут в день умеренным сердечно-сосудистым упражнениям, таким как езда на велосипеде, бег трусцой, плавание и танцы, по крайней мере, 5 раз в неделю.
- Ешьте больше клетчатки. Попробуйте добавить в свой рацион больше клетчатки, например, замените белый хлеб и макароны цельнозерновыми.
- Ешьте полезные жиры: К полезным жирам относятся оливковое масло, авокадо и некоторые орехи. Все эти жиры не повысят уровень ЛПНП.
- Ограничьте потребление насыщенных жиров. Уменьшите количество продуктов с высоким содержанием насыщенных жиров, таких как сыр, цельное молоко и жирное красное мясо.

- Ограничьте употребление красного и переработанного мяса, продуктов, подслащенных натрием и сахаром. Здоровая для сердца диета фокусируется на фруктах, овощах, цельнозерновых продуктах, птице, рыбе и орехах, ограничивая при этом переработанное мясо, избыток натрия и добавленный сахар.
- Если вы курите, подумайте о том, чтобы бросить. Курение снижает уровень холестерина ЛПВП. Отказ от курения может помочь вам лучше контролировать уровень холестерина.
- Ограничьте потребление алкоголя. Американская кардиологическая ассоциация рекомендует употреблять алкоголь в умеренных количествах, что означает, в среднем, не более двух порций алкоголя в день для мужчин и не более одной порции алкоголя в день для женщин. Употребление слишком большого количества алкоголя может повысить уровень триглицеридов в крови и привести к таким состояниям, как гипертония (высокое кровяное давление) и мерцательная аритмия.
- Добейтесь здорового для вас веса.
 Снижение избыточной массы тела может помочь снизить уровень холестерина.
Снижение избыточной массы тела может помочь снизить уровень холестерина. - Проверьте свои уровни. Вы можете обратиться к врачу или использовать домашний набор для проверки уровня холестерина. Вы можете приобрести набор для тестирования онлайн на сайте LetsGetChecked здесь.
Есть несколько заметных симптомов высокого уровня холестерина. Экстренные симптомы, такие как инсульт или сердечный приступ, могут быть единственным индикатором ущерба от высокого уровня холестерина. Это означает, что необходим регулярный контроль врача.
Большинству людей следует проверять уровень холестерина с помощью анализа крови каждые 4–6 лет. Ваш врач может порекомендовать более частый скрининг, если вы страдаете одним из следующих заболеваний:
- сердечно-сосудистые заболевания в анамнезе
- высокий уровень холестерина в семье
- высокое кровяное давление
- если вы курите
- имеете избыточный вес или ожирение
Прочтите эту статью на испанском языке.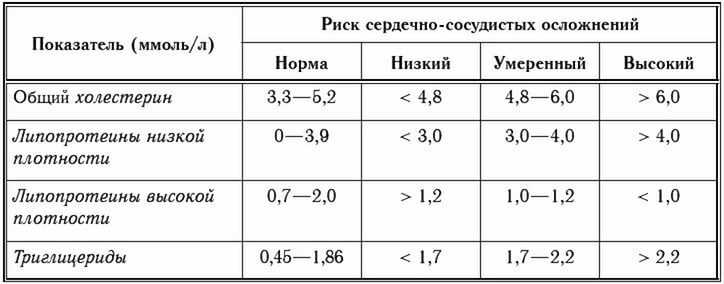
целей по снижению уровня холестерина
Am Семейный врач. 2001;63(2):323-324
Почему важно иметь нормальный уровень холестерина?
Высокий уровень холестерина может увеличить риск сердечного приступа или инсульта. У вас еще более высокий риск, если у вас также есть другие факторы риска, такие как:
Возраст старше 45 лет для мужчин и старше 55 лет для женщин
Курение
Диабет
Ожирение/избыточный вес
Физическая неактивность
Высокое кровя возраста или у вашей матери или сестры до достижения ею 65-летнего возраста
Низкий уровень холестерина ЛПВП
Что означает термин «общий холестерин»?
Термин «общий холестерин» относится к общему количеству различных видов холестерина в крови. Одним из видов холестерина является холестерин ЛПНП. Другой вид холестерина ЛПВП. «LDL» означает липопротеины низкой плотности. ЛПНП – это «плохой» холестерин. «ЛПВП» означает липопротеины высокой плотности. ЛПВП – это «хороший» холестерин.
Одним из видов холестерина является холестерин ЛПНП. Другой вид холестерина ЛПВП. «LDL» означает липопротеины низкой плотности. ЛПНП – это «плохой» холестерин. «ЛПВП» означает липопротеины высокой плотности. ЛПВП – это «хороший» холестерин.
Почему ЛПНП называют «плохим» холестерином?
ЛПНП называют «плохим» холестерином, потому что он может вызывать накопление жира и холестерина в стенках ваших кровеносных сосудов. Если уровень ЛПНП был высоким в течение многих лет, это накопление может закупорить артерии, ведущие к сердцу или мозгу. Артерии могут быть частично или полностью заблокированы. Медицинское название этой закупорки — «атеросклероз». Закупорка артерий к сердцу может вызвать сердечный приступ. Засорение артерий головного мозга может привести к инсульту.
Каков нормальный уровень холестерина?
Нормальный уровень общего холестерина меньше 200. Нормальный уровень ЛПНП меньше 130. Нормальный уровень ЛПВП выше 35.
Высокий уровень ЛПВП лучше.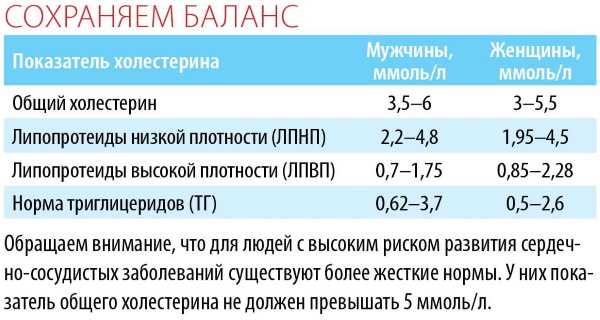 Уровень ЛПВП выше 60 является лучшим. ЛПВП называют «хорошим» холестерином, потому что он помогает выводить холестерин из организма. Таким образом, ЛПВП помогает предотвратить сердечные заболевания и инсульт. Регулярные физические упражнения — хороший способ повысить уровень ЛПВП.
Уровень ЛПВП выше 60 является лучшим. ЛПВП называют «хорошим» холестерином, потому что он помогает выводить холестерин из организма. Таким образом, ЛПВП помогает предотвратить сердечные заболевания и инсульт. Регулярные физические упражнения — хороший способ повысить уровень ЛПВП.
Если ваш общий уровень холестерина составляет от 200 до 239, у вас пограничный уровень. Слово «пограничный» используется потому, что уровни от 200 до 239 близки к высоким. Общий холестерин 240 или выше является высоким уровнем.
Если ваш уровень ЛПНП составляет от 130 до 159, у вас пограничный уровень. Если ваш уровень ЛПНП составляет 160 или выше, у вас высокий уровень.
Каким должен быть мой уровень ЛПНП?
Это зависит. Если у вас нет болезни сердца, вашей целью будет снижение уровня ЛПНП до уровня менее 130. Если у вас есть заболевание сердца, вашей целью будет снижение уровня ЛПНП до уровня менее 100. Но даже если вы этого не сделаете, Если у вас есть сердечные заболевания, лучше снизить уровень ЛПНП как можно ниже.
Как снизить уровень ЛПНП и общего холестерина?
Хорошим началом является низкожировая, полезная для сердца диета. Старайтесь не есть жирные куски говядины и свинины. Ешьте больше курицы, индейки и рыбы. Пейте обезжиренное молоко вместо цельного. Избегайте других жирных молочных продуктов, таких как сыр, масло и мороженое. Избегайте жареной пищи. Ешьте много свежих фруктов и овощей.
Как насчет приема препарата для снижения уровня холестерина?
Если вы придерживаетесь диеты с низким содержанием жиров в течение трех-шести месяцев, но все еще не достигли своей цели, поговорите со своим врачом о приеме лекарств для снижения уровня холестерина.
Когда вы принимаете лекарство для снижения уровня холестерина, старайтесь принимать его каждый день примерно в одно и то же время. Снижение уровня холестерина, вызванное препаратом, длится всего один или два дня после прекращения приема лекарства.
Обязательно сообщите своему врачу о любых изменениях в организме, которые могут быть побочным действием лекарства. Кроме того, поговорите со своим врачом, если вы беспокоитесь о приеме лекарства.
Кроме того, поговорите со своим врачом, если вы беспокоитесь о приеме лекарства.
Если лекарство от холестерина не помогает достаточно снизить уровень ЛПНП после нескольких месяцев лечения, врач может увеличить дозу. Также может помочь переход на другое лекарство от холестерина.
Еще один способ заставить лекарство от холестерина работать – добавить к лечению второе лекарство. Ваш врач может попробовать различные методы лечения, чтобы определить, какое из них работает для вас. Даже если вы принимаете лекарства для снижения уровня холестерина, все равно важно соблюдать диету, полезную для сердца.
Где я могу найти дополнительную информацию о лечении высокого уровня холестерина?
Спросите своего врача, где вы можете найти информацию о холестерине. В вашей библиотеке могут быть книги о высоком уровне холестерина и сердечных заболеваниях. На веб-сайтах Национального института сердца, легких и крови и Американской кардиологической ассоциации есть полезная информация.


 Бемпедоевая кислота помогает остановить фермент печени, АТФ-цитрат-лиазу, от образования холестерина. Этот препарат часто комбинируют со статинами для увеличения пользы для людей с семейной гиперхолестеринемией, наследственным заболеванием, которое может вызвать раннее заболевание сердца.
Бемпедоевая кислота помогает остановить фермент печени, АТФ-цитрат-лиазу, от образования холестерина. Этот препарат часто комбинируют со статинами для увеличения пользы для людей с семейной гиперхолестеринемией, наследственным заболеванием, которое может вызвать раннее заболевание сердца.
 Снижение избыточной массы тела может помочь снизить уровень холестерина.
Снижение избыточной массы тела может помочь снизить уровень холестерина.