Контроль холестерина. Норма холестерина у пожилых
Многие знают, что холестерин бывает «плохим» и «хорошим». Но что это значит? Как с ним жить? Как правильно контролировать его уровень в крови, и какова норма холестерина должна быть в пожилом возрасте? Рассмотрим тему холестерина в новой статье.
Холестерин – это слово пугает многих пожилых людей. Многие знают, что холестерин бывает «плохим» и «хорошим». Но что это значит? Как с ним жить? Как правильно контролировать его уровень в крови, и какова норма холестерина должна быть в пожилом возрасте? Рассмотрим самые главные вопросы, волнующие людей пожилого возраста, следящих за своим здоровьем: что такое холестерин, какую опасность он представляет, как его контролировать.
Что такое холестерин и стоит ли его бояться
Холестерин — это химическое соединение природного происхождения, содержащееся в мембранах клеток организма и синтезирующийся печенью.
Какова же роль холестерина в организме человека?
- Главный строительный материал мембран клеток организма, без холестерина клетки разрушаются.

- Холестерин участвует в процессе образования надпочечниками важных стероидных и половых гормонов. При снижении холестерина на гормональном уровне снижается половая активность, нарушается углеводный обмен (человек испытывает упадок сил, недостаток энергии).
- На солнце холестерин преобразуется в витамин D, который так необходим организму для крепости костей и правильной работы нервной системы.
- Большая часть холестерина преобразуется в желчь, которая необходима для нормального переваривания пищи.
Недостаток холестерина как заболевание встречается редко. Причиной может быть наследственное заболевание, вызывающие нарушение усвоения жиров. Такая болезнь называется гипертиреозом.
Избыток холестерина в крови встречается чаще. Такое заболевание носит название — гиперхолестеринемия.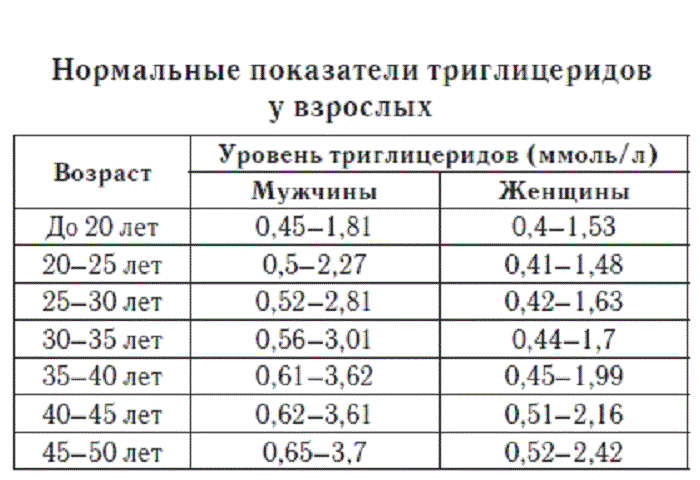 Холестерин, который не был использован клетками организма как строительный материал, остаётся в крови и начинает накапливаться, оседая на стенках сосудов, со временем закупоривая их, образуя холестериновые бляшки.
Холестерин, который не был использован клетками организма как строительный материал, остаётся в крови и начинает накапливаться, оседая на стенках сосудов, со временем закупоривая их, образуя холестериновые бляшки.
Высокий холестерин вызывает опасность возникновения таких болезней:
-
атеросклероз;
-
инфаркт;
-
инсульт;
-
ишемическая болезнь сердца;
-
сердечная недостаточность;
-
образование камней в желчном пузыре.
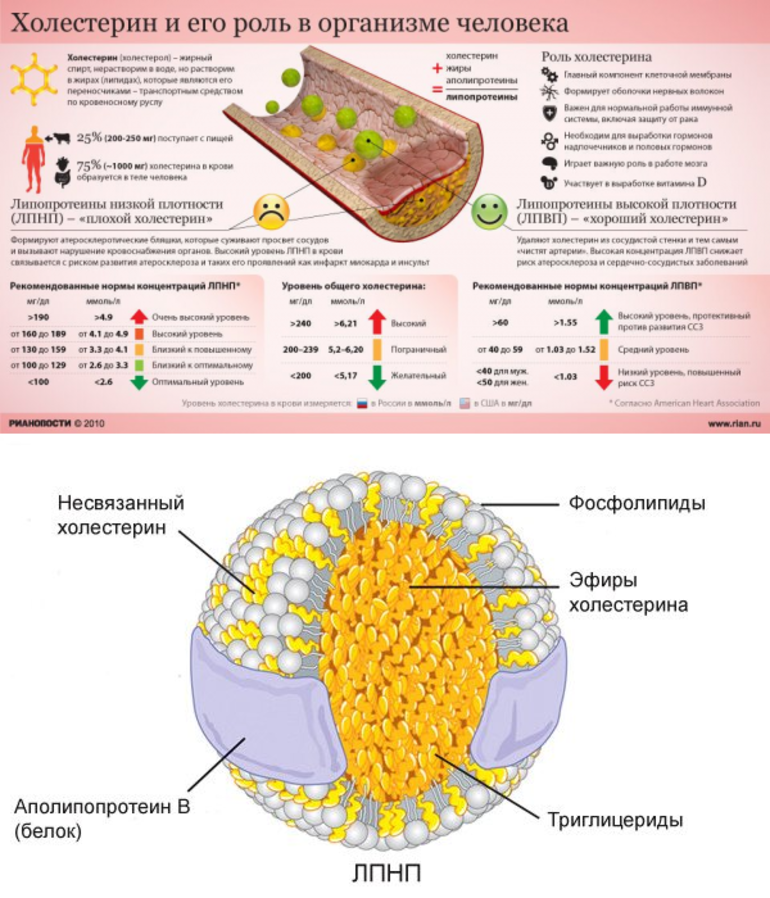
«Плохой» и «хороший» холестерин
Холестерин называют «плохим» и «хорошим». Хотя это не совсем верно. Правильно выделять два вида холестерина: высокой плотности (ЛПВП) и низкой плотности (ЛПНП).
Холестерин низкой плотности играет основную роль в построении клеточных мембран, но если его количество в крови повышается, тогда он начинает оседать на стенках кровеносных сосудов.
Холестерин высокой плотности играет роль транспортировщика, помогая выводить излишек ЛПНП в печень, а потом из организма.
Причины повышения холестерина у людей пожилого возраста
Количество холестерина в крови зависит от пола и возраста человека. Поэтому для мужчин и для женщин нормы холестерина в крови разные.
| Возраст | Мужчины | Женщины | ||
| ЛПНП | ЛПВП | ЛПНП | ЛПВП | |
| 50-55 | 2,31 до 5,10 | 0,72 до 1.63 | 2,28 до 5,21 | 0,96 до 2,38 |
| 55-60 | 2,28 до 5,26 | 0,72 до 1,84 | 2,31 до 5,44 | 0,96 до 2,35 |
| 60-65 | 2,15 до 5,44 | 0,78 до 1,91 | 2,59 до 5,80 | 0,98 до 2,38 |
| 65-70 | 0,78 до 1,94 | 2,38 до 5,72 | 0,91 до 2,48 | |
| Старше 70 | 2,49 до 5,34 | 0,80 до 1,94 | 2,49 до 5,34 | 0,85 до 2,38 |
Причины высокого холестерина у людей пожилого возраста
- Основным поставщиком холестерина являются продукты животного происхождения: мясо и молочные продукты, а так же трансжиры – ненасыщенные жиры, имеющие в своем химическом составе «лишний» водород.
 Поэтому, пожилым людям крайне необходимо придерживаться здорового питания, ограничивая приём таких продуктов, как:
Поэтому, пожилым людям крайне необходимо придерживаться здорового питания, ограничивая приём таких продуктов, как:
— жирное мясо, сало;
— молоко с высоким содержанием жира, сметана, майонез;
— полуфабрикаты, колбасы;
— фабричные кулинарные изделия;
— мороженое;
— фастфуд;
— еда, приготовленная во фритюре;
— кофе.
- Излишняя масса тела так же может послужить толчком к повышению холестерина. Люди пожилого возраста с избыточной массой тела страдают высоким кровяным давлением. Это негативно влияет на стенки сосудов, что влечет за собой накопление холестериновых бляшек. Поэтому между лишним весом и повышением холестерина, несомненно, существует прочная связь. При снижении массы тела количество холестерина в крови так же уменьшается.
- Отсутствие физической активности. Люди пожилого возраста ведущие малоподвижный образ жизни наиболее склонны к повышению холестерина.
 Необходимо заниматься физическими упражнениями ежедневно по 30 минут, либо совершать ежедневные прогулки, уровень холестерина при этом снижается.
Необходимо заниматься физическими упражнениями ежедневно по 30 минут, либо совершать ежедневные прогулки, уровень холестерина при этом снижается.
- Возрастные изменения. Чем старше становится человек, тем выше содержание холестерина в крови. У женщин этот уровень повышается в период постменопаузы.
- Заболевания, такие как сахарный диабет, нарушение работы щитовидной железы, болезни почек и печени приводят к повышению холестерина в крови.
- Некоторые медикаменты могут повысить холестерин. Диуретики, стероиды, препараты от аритмии, иммунодепрессанты.
Как контролировать холестерин в пожилом возрасте?
Повышение холестерина опасно тем, что если не контролировать его количество, то на первых порах этот процесс пройдёт незаметно. И только со временем, когда начнут проявляться проблемы со здоровьем, может выясниться что причина этих заболеваний повышенный холестерин.
Если высокий холестерин присутствует в крови достаточно длительное время, он начинает откладываться на стенках сосудов в виде бляшек, постепенно сужая просвет кровеносных сосудов.
Боли в области сердца, отёки ног, варикозное расширение вен, апатия, сонливость, перепады настроения причиной этим недомоганиям может быть повышенный холестерин.
Поэтому людям после 50-ти лет необходимо регулярно сдавать анализы крови на холестерин, чтобы своевременно принять меры, если он будет повышенным.
В домашних условиях так же можно контролировать содержание холестерина в крови. Для этого существуют специальные приборы – биохимические анализаторы, с помощью которых можно контролировать холестерин, а так же уровень сахара в крови.
Как снизить холестерин?
- Ограничьте потребление жирных мясных продуктов.
 Количество жиров в рационе пожилого человека должно составлять 70- 80 граммов в день, людям старшего возраста достаточно 65-70 граммов в день.
Количество жиров в рационе пожилого человека должно составлять 70- 80 граммов в день, людям старшего возраста достаточно 65-70 граммов в день.
- Исключите кофе.
-
Ведите активный образ жизни. Занимайтесь гимнастикой, плаваньем, йогой, танцами. Больше бывайте на свежем воздухе, совершайте пешие прогулки.
- Проконсультируйтесь с врачом по поводу тех лекарственных препаратов, которые вы принимаете.
Если соблюдать эти простые правила, вести здоровый образ жизни, своевременно проходить медицинские обследования, то уровень холестерина всегда будет под вашим контролем. Если заметили какие-то недомогания, лучше сразу обратиться к врачу и не заниматься самолечением.
как подготовиться, зачем сдавать и как читать
Содержание:
Общий анализ на холестеринОснова диагностики нарушений липидного обмена и показателей холестерина в крови. Для анализа берется венозная кровь. Здоровому человеку старше 25 лет рекомендуется не чаще одного раза в пять лет, для контроля состояния здоровья. При выявлении отклонений от нормы врач может назначить регулярный мониторинг показателей холестерина в крови. Общий холестерин показывает содержание в крови холестерина без деления его на так называемый «плохой» и «хороший». Норма показателей колеблется в зависимости от пола и возраста.
Для анализа берется венозная кровь. Здоровому человеку старше 25 лет рекомендуется не чаще одного раза в пять лет, для контроля состояния здоровья. При выявлении отклонений от нормы врач может назначить регулярный мониторинг показателей холестерина в крови. Общий холестерин показывает содержание в крови холестерина без деления его на так называемый «плохой» и «хороший». Норма показателей колеблется в зависимости от пола и возраста.
Расшифровка анализа на холестерин
Допустимое значение содержания холестерина в крови:
таблица расшифровки анализа крови на холестерин для женщин
| Возраст | Норма (в ммоль/л) |
| 25-35 | 3,37-5-96 |
| 35-40 | 3,63-6,27 |
| 40-50 | 3,81-6,53 |
| 50-60 | 4,45-7,77 |
| 60-70 | 4,45-7,69 |
| Старше 70 | 4,48-7,25 |
таблица расшифровки анализа крови на холестерин для мужчин
| Возраст | Норма (в ммоль/л) |
| 25-35 | 3,44-6,58 |
| 35-40 | 3,78-6,99 |
| 40-50 | 3,91-7,15 |
| 50-60 | 4,09-7,17 |
| 60-70 | 4,12-7,15 |
| Старше 70 | 3,73-7,86 |
Анализ на общий на холестерин можно сдавать отдельно или в составе развернутого анализа крови.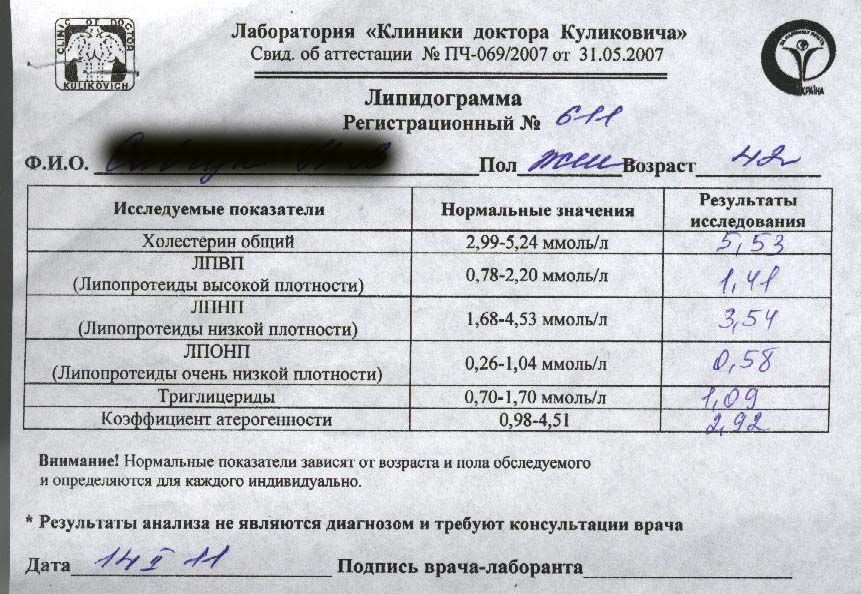 В результате теста этот анализ обозначается аббревиатурой ОХ или латинским сокращением Cho или Chol (Cholesterin).
В результате теста этот анализ обозначается аббревиатурой ОХ или латинским сокращением Cho или Chol (Cholesterin).
Как правильно подготовиться к сдаче анализа на холестерин
Для получения наиболее достоверного результата, следует провести предварительную подготовку к анализу на холестерин:
1. Кровь сдают из вены, строго натощак
2. Последний прием пищи должен быть не раньше 12-14 часов перед анализом
3. Минимум за сутки до сдачи анализа следует отказаться от употребления алкоголя
4. От двух недель перед анализом рекомендуется сохранять привычный режим питания
5. За 10 минут до забора крови на холестерин следует спокойно посидеть
6. Накануне анализа избегайте стрессовых ситуаций, откажитесь от активного отдыха и занятий спортом
7. За двое суток до забора крови не ешьте сладкое
8. За неделю до сдачи анализа прекратите прием медицинских препаратов. Если прием лекарств отменить нельзя, оповестите медицинского работника о том, как и какие медикаменты принимаете
9. Воздержитесь от курения за 2 часа до забора крови
Воздержитесь от курения за 2 часа до забора крови
10. За 2, а лучше 3 недели откажитесь от приема препаратов, нормализующих уровень холестерина в крови.
Например, Lactoflorene® ХОЛЕСТЕРОЛ при регулярном употреблении может снизить уровень общего холестерина в крови на 17%. Такой результат очень хорош для лечения и профилактики провоцируемых холестерином заболеваний, однако анализ крови на холестерин такая эффективность Lactoflorene® ХОЛЕСТЕРОЛ делает недостоверным. Не важно, какую форму выпуска Lactoflorene® ХОЛЕСТЕРОЛ вы принимаете: в порошке или таблетках, действует препарат одинаково, поскольку состав Lactoflorene® ХОЛЕСТЕРОЛ имеет комплекс эффективных в борьбе с повышенным холестерином компонентов. Соединение живых бифидобактерий, природного статина — красного ферментированного риса, витамина PP и антиоксиданта — коэнзима Q10, комплексно выравнивают баланс плохого и хорошего холестерина, при этом снижая и общий уровень содержания холестерина в крови.
Липидограмма, или липидный профильТак принято называть расширенный анализ на холестерин, которые имеет развернутые показатели и демонстрирует наличие в крови не только общего количества холестерина, но и разных липидов: ЛПВП — липопротеины высокой плотности или «хороший холестерин», ЛПНП — липопротеины низкой плотности или «плохой холестерин», ЛПОНП — липопротеины очень низкой плотности, а также триглицериды и коэффициент атерогенности.
ЛПВП (HDL) — участвует в процессах метаболизма, помогает выводить холестерин из сердечно-сосудистой системы, а также
ЛПНП (LDL) и ЛПОНП (VLDL) — может оседать на стенках сосудов, что приводит к заболеваниям сердечно-сосудистой системы.
Триглицериды (TG) — жиры, участники метаболизма и энергетического обмена. Не влияют на уровень холестерина, однако в купе с общим анализом на холестерин демонстрируют риск развития сердечно-сосудистых заболеваний.
Коэффициент или индекс атерогенности — помогает оценивать вероятность возникновения отложений на стенках сосудов и риска развития атеросклероза.
таблица нормы показателей липидограммы
| Показатель | Норма (в ммоль/л) |
| Общий холестерин | 3,2-5,6 |
| Триглецериды | 0,41-1,8 |
| ЛПНП- для мужчин — для женщин | 2,25-4,82 1,92-4,51 |
| ЛПОНП | 0,26-1,04 |
| ЛПВП — для мужчин — для женщин | 0,7-1,710,86-2,28 |
| Коэффициент атерогенности | 2,2-3,5 |
Прочитать анализ крови в общих чертах может каждый пациент. Так по показателям липидограммы можно заподозрить:
Так по показателям липидограммы можно заподозрить:
— Гиперхолестеринемию при превышении показателей общего холестерина границы в 5 ммоль/л. Это сигнал, что в организме могут образовывать атеросклеротические отложения и холестериновые бляшки. Такие состояния опасны для здоровья сердечно-сосудистой системы и могут привести к необратимым последствиям: инфаркт, инсульт, ишемия.
— Гиперлипидемию при высокой концентрации липидов, то есть общий холестерин выше 5 ммоль/л, а триглицериды выше 1,8 ммоль/л. Говорит о нарушениях жирового обмена, что в итоге может стать причиной атеросклероза, тромбоза и других заболеваний сердечно-сосудистой системы.
— Гипертриглицеридемию или нарушения липидного обмена — при увеличенной концентрации триглицеридов, свыше 1,8 ммоль/л. Помимо нарушений липидного баланса Гипертриглицеридемия говорит о возможном наличии у пациента ожирения, сахарного диабета, гипотиреоза, почечной недостаточности, аутоиммунных и других заболеваний.
— Снижение уровня холестерина при экстремально низких показателях холестерина в крови, ниже 3 ммоль/л. Может говорить о циррозе печени, анемии, злокачественных опухолях в печени, гипертиреозе, заболеваниях легких и других патологиях.
Может говорить о циррозе печени, анемии, злокачественных опухолях в печени, гипертиреозе, заболеваниях легких и других патологиях.
Корректно детализировать анализ крови на холестерин, и с учетом анамнеза диагностировать то или иное заболевание может врач. Пациентам достаточно ориентироваться в показателях крови для мониторинга уровня холестерина при лечении и профилактике сердечно-сосудистых заболеваний.
ХОЛЕСТЕРИН ПОД КОНТРОЛЕМ С ХОЛЕСТЕРОЛ
без глютена
без лактозы
СПОСОБСТВУЕТ ПОДДЕРЖАНИЮ
НОРМАЛЬНОГО УРОВНЯ ХОЛЕСТЕРИНА
- профилактика и поддержание нормального уровня холестерина в крови
- контроль уровня холестерина у людей с умеренной гиперхолестеринемией
- снижение риска возникновения сердечно-сосудистых заболеваний
- профилактика и поддержание нормального функционирования сердечно-сосудистой системы
произведено в италии
Каков нормальный диапазон?
Холестерин липопротеинов невысокой плотности (ЛПВП) — это быстрый способ измерения уровня «плохого» холестерина в организме. Чем выше уровень холестерина, отличного от ЛПВП, тем выше риск сердечных заболеваний и инсульта. Типичные диапазоны не-ЛПВП варьируются в зависимости от возраста.
Чем выше уровень холестерина, отличного от ЛПВП, тем выше риск сердечных заболеваний и инсульта. Типичные диапазоны не-ЛПВП варьируются в зависимости от возраста.
Холестерин нужен людям для выполнения определенных функций в организме, включая построение клеток и выработку определенных гормонов и витаминов. Однако избыток холестерина в крови, особенно «плохого» холестерина или холестерина липопротеинов низкой плотности (ЛПНП), губителен для организма.
Профили липидов или липидные панели — это анализы крови, с помощью которых можно измерить уровень холестерина человека. Они помогают врачам прогнозировать чей-либо риск сердечно-сосудистых заболеваний, таких как инсульт и болезни сердца.
Одним из важных показателей уровня «плохого» холестерина в результатах анализа крови является холестерин, не относящийся к ЛПВП.
В этой статье обсуждается не-ЛПВП холестерин, что он включает и его типичный диапазон. Он также исследует другие индикаторы, которые включают тесты на холестерин, и уровни, которые эксперты в области здравоохранения считают здоровыми.
Врачи обычно измеряют уровни холестерина, отличного от ЛПВП, с помощью панели липидов, также известной как тест на холестерин.
Он охватывает все «плохие» типы холестерина в организме путем вычитания ЛПВП, или «хорошего» холестерина, из общего холестерина человека.
Многие эксперты считают, что не-ЛПВП является лучшим предиктором риска сердечно-сосудистых заболеваний, чем соотношение ЛПНП и холестерина, поскольку он охватывает ЛПНП, липопротеины очень низкой плотности (ЛПОНП) и липопротеины, богатые триглицеридами.
Типичный диапазон холестерина, отличного от ЛПВП, зависит от возраста. Любой в возрасте 19 летмладшие должны иметь менее 120 миллиграммов на децилитр (мг/дл). Между тем, он должен быть ниже 130 мг/дл для любого человека в возрасте 20 лет и старше.
Чем выше уровень холестерина, отличного от ЛПВП, тем выше риск сердечных заболеваний.
Узнайте больше о высоком уровне холестерина, отличного от ЛПВП.
Не все липидные панельные тесты включают измерение холестерина, отличного от ЛПВП.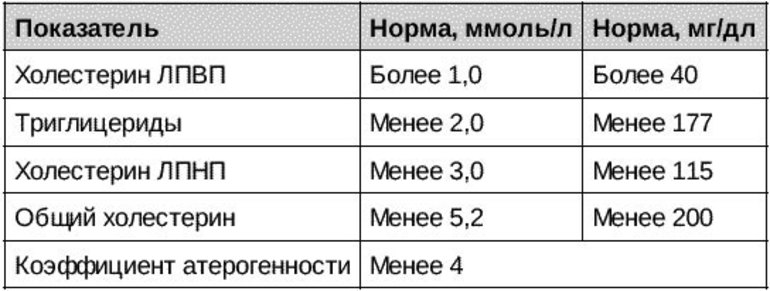 Врач может запросить липидную панель с холестерином, отличным от ЛПВП, если у человека есть заболевание, которое подвергает его более высокому риску сердечных заболеваний.
Врач может запросить липидную панель с холестерином, отличным от ЛПВП, если у человека есть заболевание, которое подвергает его более высокому риску сердечных заболеваний.
Люди могут рассчитать уровень холестерина не-ЛПВП, используя результаты анализов и следуя уравнению: общий холестерин – ЛПВП = не-ЛПВП .
Например, если у человека общий уровень холестерина составляет 240 мг/дл, а уровень ЛПВП — 40, уровень не-ЛПВП составляет 200 мг/дл.
Узнайте больше о соотношении холестерина и о том, почему оно важно.
Тесты на холестерин обычно показывают следующие числа и соотношения:
- Общий холестерин (ОС): Измеряет общее количество холестерина в организме, включая ЛПВП и ЛПНП.
- Уровень ЛПВП: Эксперты в области здравоохранения называют ЛПВП «хорошим» холестерином, который помогает выводить жиры из кровотока. Чем выше уровень ЛПВП, тем ниже риск сердечных заболеваний у человека.
 Узнайте больше об уровнях ЛПВП здесь.
Узнайте больше об уровнях ЛПВП здесь. - Уровень ЛПНП: Эксперты в области здравоохранения называют ЛПНП «плохим» холестерином. Это основная причина накопления холестерина, который блокирует стенки артерий и вызывает атеросклероз. Узнайте больше о ЛПНП здесь.
- Уровень ЛПОНП: ЛПОНП в основном переносят триглицериды из кровотока в ткани организма. ЛПОНП способствуют накоплению бляшек в артериях. Узнайте больше о VLDL здесь.
- Триглицериды: Триглицериды — это тип жира в крови, в котором хранятся неиспользованные калории. Узнайте больше о высоких триглицеридах здесь.
- Соотношение ОХ:ЛПВП: Это соотношение сравнивает ЛПВП с общим холестерином. Эксперты в области здравоохранения считают баллы выше 5 высокими.
- Соотношение ЛПНП-ЛПВП: Врачи обычно используют это соотношение для определения риска сердечных заболеваний у человека. Человек может рассчитать это, разделив ЛПНП на ЛПВП.
 Эксперты в области здравоохранения считают баллы ниже 5 здоровыми.
Эксперты в области здравоохранения считают баллы ниже 5 здоровыми. - Соотношение триглицеридов и ЛПВП: Еще одно соотношение, которое может помочь определить риск развития ишемической болезни сердца. Люди могут рассчитать это, разделив количество триглицеридов на результат ЛПВП.
В приведенной ниже таблице показаны ожидаемые значения здорового уровня холестерина в зависимости от возраста и пола по данным Национального института здоровья (NIH).
| Тип холестерина | Любой в возрасте 19 лет или младше | мужчин в возрасте 20 лет или более | Женщины в возрасте 20 лет 120090900 MG/2.200100 МИГ. /dl | 125–200 mg/dl |
|---|---|---|---|---|
| non-HDL | less than 120 mg/dl | less than 130 mg/dl | less than 130 mg/dl | |
| LDL | less than 100 мг/дл | less than 100 mg/dl | less than 100 mg/dl | |
| HDL | more than 45 mg/dl | 40 mg/dl or higher | 50 mg/dl or higher |
Однако у врача могут быть разные целевые показатели холестерина для людей с существующим или высоким риском сердечно-сосудистых заболеваний.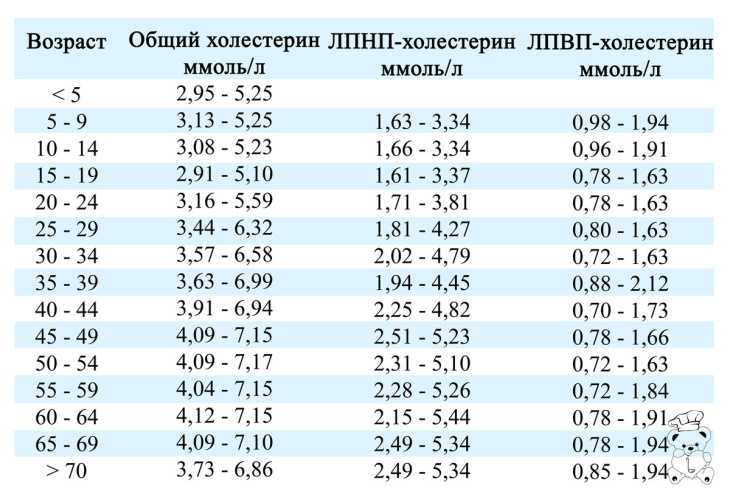
Между тем, желательное соотношение общего холестерина и ЛПВП составляет 5:1, но идеальное соотношение — 3,5 к 1. Исследование 2019 года показывает, что врачи могут использовать соотношение ОХ:ЛПВП для выявления людей с риском раннего острого инфаркта миокарда, а также известный как сердечный приступ.
Узнайте больше о здоровом уровне холестерина здесь.
Высокий уровень холестерина не вызывает симптомов. Человек может определить, есть ли у него высокий уровень холестерина, только если он пройдет тест на липидный профиль.
Эксперты рекомендуют людям регулярно проходить обследование, чтобы контролировать уровень холестерина. Они утверждают, что:
- лиц в возрасте 9–11 лет должны проходить скрининг каждые 5 лет
- мужчин в возрасте 45–65 лет и женщин в возрасте 55–65 лет должны проходить скрининг каждые 1–2 года
- люди старше 65 лет должны проходить ежегодный скрининг
Они также могут попросить лиц с риском сердечно-сосудистых заболеваний чаще проверять свой уровень. К ним относятся люди с:
К ним относятся люди с:
- сердечными заболеваниями
- высоким уровнем холестерина
- диабетом
- высоким кровяным давлением
- ожирением
Человеку, у которого показатели холестерина выходят за пределы типичных диапазонов, следует поговорить со своим врачом. Помимо изменения образа жизни, медицинские работники могут порекомендовать регулярный скрининг для контроля уровня холестерина и определения потребности в лекарствах.
Показатели холестерина, как правило, полезны для получения общего представления об общем состоянии здоровья человека. Тем не менее, многие эксперты считают, что холестерин, не относящийся к ЛПВП, является более надежным показателем риска сердечно-сосудистых заболеваний.
Человеку с высоким уровнем холестерина, отличного от ЛПВП, или нежелательным уровнем холестерина следует проконсультироваться со своим врачом, который может помочь ему достичь или поддерживать здоровый уровень холестерина. Это может включать в себя изменение образа жизни и, в некоторых случаях, рецептурные лекарства.
Использование, что ожидать, результаты
Высокий уровень холестерина может вызвать образование бляшек в крови и кровеносных сосудах. Зубной налет может блокировать или сужать артерии и повышать риск сердечного приступа, инсульта и других сердечно-сосудистых заболеваний.
Проверка уровня холестерина у человека — это простой способ проверить риск развития сердечно-сосудистых заболеваний. Если результаты показывают, что у человека высокий уровень холестерина, врач может назначить лекарства, порекомендовать изменить образ жизни или и то, и другое.
В этой статье объясняется, как работают тесты на холестерин, как часто людям следует их сдавать и что означают результаты. В нем также обсуждаются риски невылеченного высокого уровня холестерина и варианты лечения.
Тест на холестерин также называется профилем липидов. Этот анализ крови измеряет количество холестерина и триглицеридов в крови.
Эта информация может помочь врачам определить, образовались ли бляшки в артериях человека.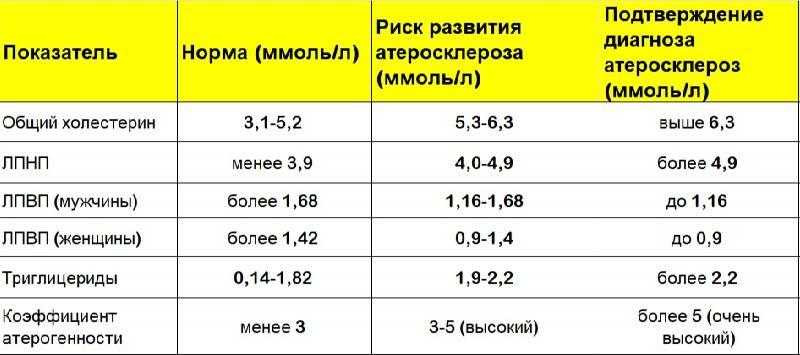
Полный тест на холестерин измеряет следующие четыре типа жиров в крови:
- Уровень общего холестерина: Это общий уровень холестерина в крови человека.
- Холестерин липопротеинов низкой плотности (ЛПНП): Люди часто называют этот тип «плохим холестерином», поскольку он может накапливаться в артериях, повышая риск сердечного приступа и инсульта.
- Холестерин липопротеинов высокой плотности (ЛПВП): Врачи называют это «хорошим холестерином», поскольку он помогает очищать артерии от холестерина ЛПНП.
- Триглицериды: Это жиры в кровотоке, которые дают организму энергию. Если организм не использует эти жиры, он сохраняет их. Высокий уровень может указывать на риск сердечных заболеваний и других проблем со здоровьем.
Риски невылеченного высокого уровня холестерина
Высокий уровень холестерина часто не вызывает никаких признаков и симптомов, но последствия для здоровья могут быть серьезными.
Когда в крови слишком много холестерина, он накапливается в артериях вместе с жиром и другими веществами, образуя отложения, называемые бляшками. Накопление бляшек сужает артерии и уменьшает и замедляет приток крови к сердцу. Если кровоснабжение какой-либо части сердца блокируется, может произойти сердечный приступ.
Чем полезен тест на холестерин?
Тест на холестерин служит инструментом для оценки риска сердечно-сосудистых заболеваний, включая сердечный приступ и инсульт.
Тест позволяет врачу измерять и анализировать уровень жиров в крови. Если в крови слишком много холестерина, врач может порекомендовать лечение для снижения уровня холестерина и снижения риска сердечных заболеваний.
Кто должен получать один и как часто?
Каждый человек должен регулярно проверять уровень холестерина, хотя оптимальная частота зависит от возраста и определенных факторов риска для здоровья.
Американская кардиологическая ассоциация (AHA) рекомендует проверять уровень холестерина у большинства взрослых каждые 4–6 лет, начиная с 20-летнего возраста.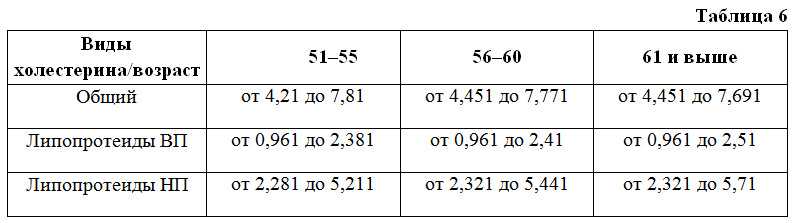 Это тестирование будет продолжаться до тех пор, пока у них низкий риск инсульта или сердечного приступа. После 40 лет врач рассчитает риск человека и может предложить более частое тестирование.
Это тестирование будет продолжаться до тех пор, пока у них низкий риск инсульта или сердечного приступа. После 40 лет врач рассчитает риск человека и может предложить более частое тестирование.
У некоторых людей повышен риск развития высокого уровня холестерина, и им может потребоваться дополнительное обследование. К этим лицам относятся:
- люди с семейной историей сердечных заболеваний или высоким уровнем холестерина
- любой, у кого был высокий уровень холестерина в предыдущем тесте
- люди с диабетом 2 типа
- люди с избыточной массой тела
- люди с ограниченной подвижностью или низким уровнем физической активности
- люди, чья диета богата насыщенными и трансжирами
- курящих
Риск высокого уровня холестерина увеличивается с возрастом. В возрасте до 55 лет женщины обычно имеют более низкие уровни холестерина ЛПНП, чем в среднем мужчины, но их уровни могут повышаться после менопаузы.
Дети также должны проходить анализы на холестерин. Центры по контролю и профилактике заболеваний (CDC) рекомендуют проверять уровень холестерина у ребенка один раз в возрасте 9–11 лет и повторно в возрасте от 17 до 21 года.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют проверять уровень холестерина у ребенка один раз в возрасте 9–11 лет и повторно в возрасте от 17 до 21 года.
Тестирование холестерина обычно не проводится в период полового созревания, поскольку гормоны могут изменить результаты теста.
Тест на холестерин может проводиться натощак или без него.
Большинство тестов на холестерин требуют голодания, что означает, что человек не должен принимать пищу, питье или лекарства в течение 9– за 12 часов до исследования, за исключением воды и, возможно, некоторых других жидкостей, если их рекомендует врач. Из-за этого требования большинство людей предпочитают сдавать анализ на холестерин утром.
Врач заранее сообщит человеку, нужно ли ему голодать. Тест не натощак покажет только уровень общего холестерина. Он не покажет, сколько холестерина составляет ЛПНП или ЛПВП.
Во время и после
Тест на холестерин — довольно простая процедура. Он включает забор крови из вены, и процедура такая же, как и при большинстве других анализов крови.
Перед забором крови техник осмотрит руку, чтобы найти подходящую вену, и обработает участок антисептиком. Затем они наматывают повязку на руку рядом с местом прокола, чтобы помочь вене наполниться кровью.
Затем техник вставит иглу в вену, и кровь соберется во флакон. Они снимут ленту, пока игла все еще находится на месте. Когда во флаконе будет достаточно крови, техник удалит иглу и приложит ватный тампон к месту введения, чтобы остановить кровотечение. Затем они могут покрыть область небольшой повязкой.
После теста особых соображений нет. Большинство людей могут продолжать свой день сразу после теста на холестерин и при необходимости ехать домой. Возможно инфицирование места введения иглы, но это крайне редко и происходит в очень редких случаях.
Результаты теста помогут человеку и его врачу решить, может ли использование лекарств или изменение образа жизни быть полезным.
Результаты будут включать несколько измерений в миллиграммах холестерина на децилитр крови (мг/дл).
The CDC recommends aiming for the following levels of cholesterol and triglycerides:
| Cholesterol and triglycerides | Desirable level |
| Total cholesterol | Below 200 mg/dl |
| LDL Холестерин | Ниже 100 мг/дл |
| Холестерин ЛПВП | На уровне 60 мг/дл или выше |
| Триглицериды | Ниже 150 мг/дл |
Наличие высокого уровня холестерина не означает автоматически, что у человека разовьется болезнь сердца. Есть много способов контролировать уровень холестерина и снизить риск сердечных заболеваний.
Врач может порекомендовать изменить образ жизни и назначить лекарства, которые помогут справиться с высоким уровнем холестерина и снизить его.
Рекомендуемые изменения образа жизни при высоком уровне холестерина включают:
- регулярные физические упражнения
- поддержание умеренного веса
- отказ от курения или отказ от курения
- соблюдение диеты, богатой цельными растительными продуктами и ограничением обработанных пищевых продуктов, насыщенных и трансжиров
- управление стрессом, где это возможно
- стремление к сну 7–9 часов
- ограничение употребления алкоголя потребление
Сахара и углеводы повышают уровень триглицеридов.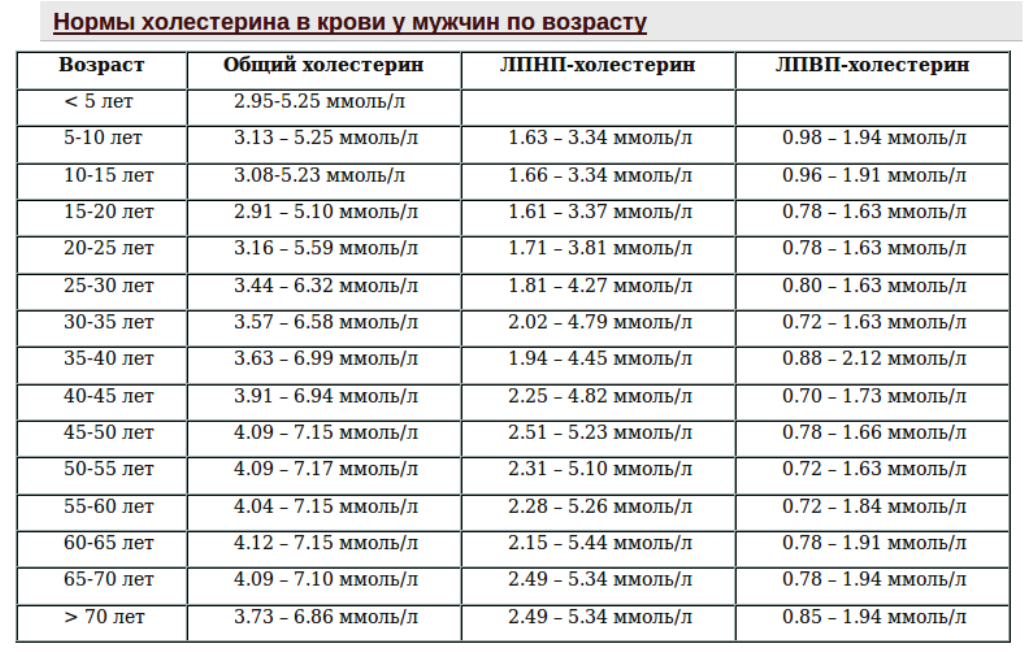 Ограничение потребления сахара и обработанных углеводов при потреблении большого количества продуктов с высоким содержанием клетчатки может помочь снизить этот риск.
Ограничение потребления сахара и обработанных углеводов при потреблении большого количества продуктов с высоким содержанием клетчатки может помочь снизить этот риск.
Врач может прописать лекарство для снижения уровня холестерина. Варианты включают статины, секвестранты желчных кислот, ингибиторы PCSK9 и другие варианты, специально предназначенные для людей с семейной историей высокого уровня холестерина.
Лекарство будет наиболее эффективным, если человек будет использовать его вместе с рекомендациями по образу жизни и диете для снижения уровня холестерина. Многие люди считают, что сочетание мер по изменению образа жизни с приемом лекарств помогает им контролировать уровень холестерина.
Холестерин – это вещество, которое естественным образом содержится в крови. Возраст, некоторые состояния здоровья и определенные привычки образа жизни могут повышать уровень холестерина. Если уровни становятся слишком высокими, у человека может быть повышенный риск сердечного приступа или инсульта.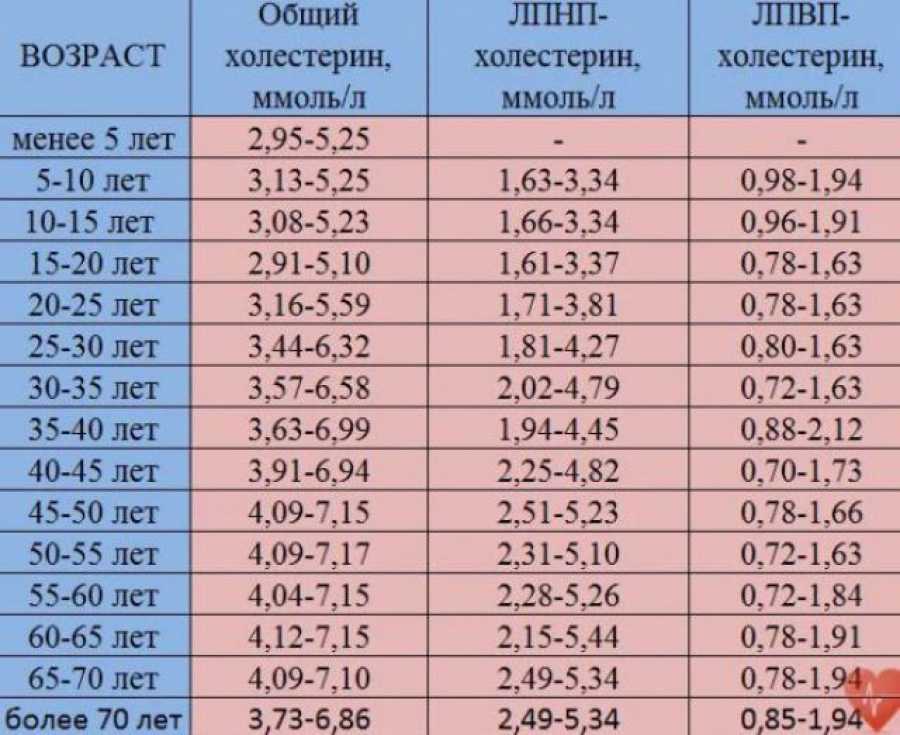

 Поэтому, пожилым людям крайне необходимо придерживаться здорового питания, ограничивая приём таких продуктов, как:
Поэтому, пожилым людям крайне необходимо придерживаться здорового питания, ограничивая приём таких продуктов, как: Необходимо заниматься физическими упражнениями ежедневно по 30 минут, либо совершать ежедневные прогулки, уровень холестерина при этом снижается.
Необходимо заниматься физическими упражнениями ежедневно по 30 минут, либо совершать ежедневные прогулки, уровень холестерина при этом снижается.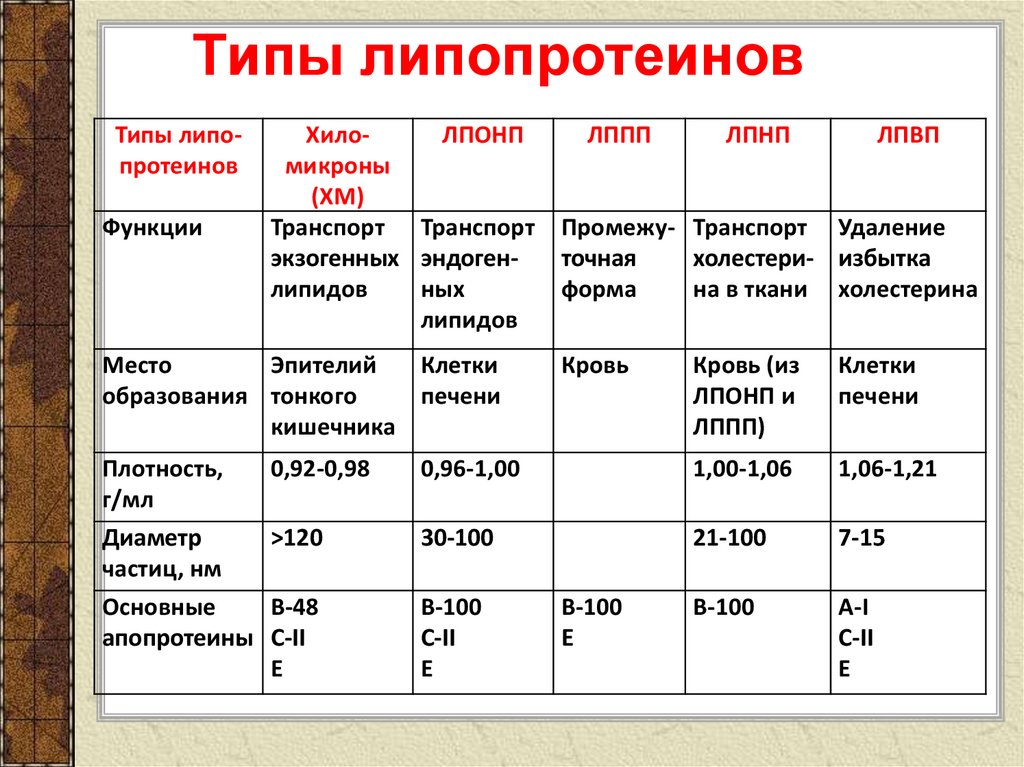 Количество жиров в рационе пожилого человека должно составлять 70- 80 граммов в день, людям старшего возраста достаточно 65-70 граммов в день.
Количество жиров в рационе пожилого человека должно составлять 70- 80 граммов в день, людям старшего возраста достаточно 65-70 граммов в день.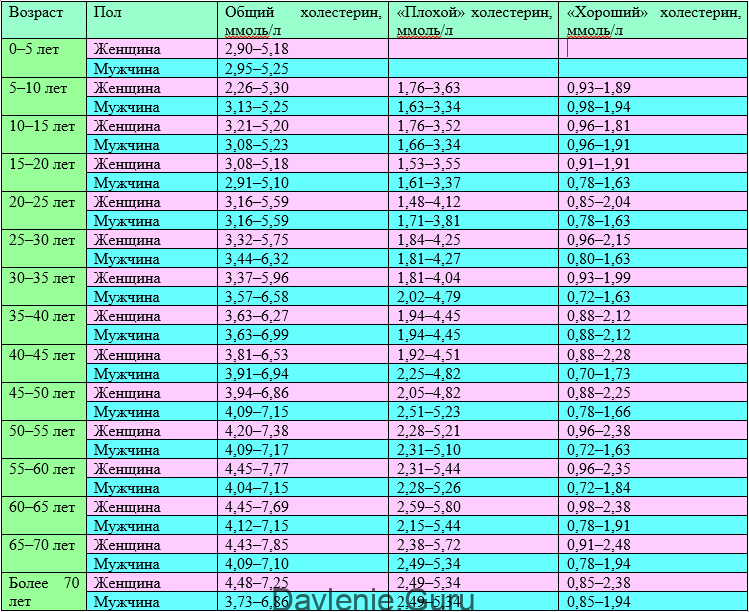 Узнайте больше об уровнях ЛПВП здесь.
Узнайте больше об уровнях ЛПВП здесь.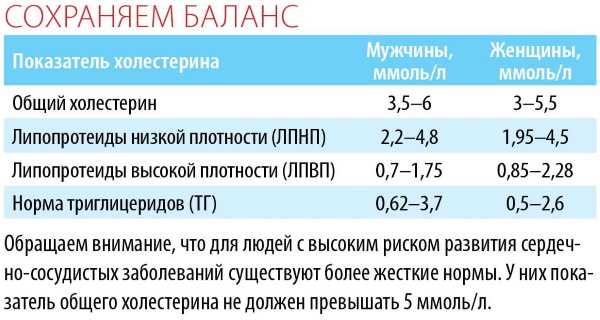 Эксперты в области здравоохранения считают баллы ниже 5 здоровыми.
Эксперты в области здравоохранения считают баллы ниже 5 здоровыми.