Что такое «нормальный» или средний размер полового члена
В этой статье представлены факты из обзоров и научных статей, которые посвящены исследованию вопроса о размере пениса. После прочтения вы получите наиболее верный ответ. Развеянные мифы и точная научная информация придадут уверенности о величине своего пениса или пениса вашего партнера.
Доступное порно и напористый маркетинг со стороны крупных корпораций, которые предлагают удлинители и увеличители для пенисов, – причины для мужской неуверенности в собственном размере. Для видео и фотосессий выбирают моделей с размером побольше – мужчины сравнивают их с собственными и разочаровываются. Это неудивительно, что исследователи в последнее время выявляют у мужчин беспокойство и тревогу относительно собственных половых качеств.
Факты о среднем размере полового члена
Вот несколько основных фактов о среднем размере пениса:
- 85% женщин удовлетворены размером члена своего партнера, однако мужчины все равно остаются неуверенными в этом вопросе;
- 45% мужчин уверены, что их пенис недостаточен в объеме и длине;
- согласно исследованиям, средняя длина неэрегированного члена варьирует от 7 до 10 см;
- средний обхват (толщина) неэрегированного члена составляет от 9 до 10 см;
- средняя длина эрегированного члена составляет от 12 до 16 см;
- средний обхват эрегированного члена составляет 12 см.

Когда размер полового члена слишком мал?
Ученые опубликовали статью в «Урологическом журнале». Предмет исследования – размер полового члена до и после эрекции под воздействием лекарственных препаратов у 80 физически и соматически здоровых мужчин.
Исследователи нашли средний показатель и сделали вывод: маленький детородный орган считается таковым, когда его длина в неэрегированном состоянии менее 4 см, а в эрегированном – меньше 7.5 см. Мужчинам с такими размерами рекомендуется выполнить операцию по удлинению пениса. В остальных случаях (более 4 см и 7.5 см) размеры полового органа расцениваются как нормальные.
Однако нормальный – не значит средний.
Что такое «нормальный» или средний размер полового члена?
В той же публикации в статье «Урологического журнала» исследователи выявили отдельные когорты (среди 80 исследуемых мужчин):
- средняя длина неэрегированного члена достигает 8.8 см;
- средняя длина члена в эрекции – 12.
 9 см.
9 см.
Ученые определили, что между длиной и объемом эрегированного и неэрегированного детородного органа нет взаимосвязи. Это значит, что субъективно небольшой член в спокойствии может быть больше, когда он в эрекции. Кроме того, исследователи не выявили взаимосвязь между величиной пениса и возрастом человека.
Отсутствие взаимосвязи между размерами пениса в спокойном и эрегированном состоянии подтверждается исследованиями, в которых участвовало 200 мужчин из Турции. В статье ученые сделали вывод: величина неэрегированного члена не имеет значения при определении пениса в «рабочем» состоянии.
В январе 2016 года исследователи опросили 1600 американцев относительно величины их полового органа. При этом объективный физический осмотр пениса не проводился – мужчины сами измеряли и давали информацию. Однако это исследование можно считать надежным: если длина детородного органа совпадала с реальными показателями, мужчине выдавали презервативы.
Полученные результаты:
- средняя длина пениса во время эрекции – 14.
 2 см;
2 см; - средняя окружность эрегированного пениса – 12.2 см.
Ученые заметили, что результаты самостоятельного оценивания собственных размеров совпадали с данными других научных публикаций. Специалисты отметили, что на размер члена влияет состояние пробуждения после сна и источник возбуждения – рука, подготовка к сексу или просмотр порнографии.
Средний размер пенисов украинских мужчин — 13,97 см. Кстати говоря, своих северных соседей россиян (13.21 см) украинцы по длине опередили, а вот собратьев белорусов, у которых средний показатель становит 14,63 см, пока преодолеть не удалось.
Как правильно замерять длину пениса: возьмите линейку и приложите ее к основанию пениса. Длина от кожи лобка, где она переходит в начало пениса, до окончания головки – и есть размер длины члена. Для замера обхвата детородного органа возьмите мерную ленту и оберните ее вокруг наиболее широкой части пениса.
Размер полового члена: женщины, кажется, заботятся об этом меньше, чем мужчины
Мужчины переживают насчет соответствия их размера пениса ожиданиям женщин. Но в большинстве случаев это беспокойство неуместно. В глазах самого мужчины пенис кажется меньше, чем это может быть в реальности. Когда мужчина смотрит на свой член сверху, тот представляется ему меньшим, чем при взгляде с боку или спереди.
Но в большинстве случаев это беспокойство неуместно. В глазах самого мужчины пенис кажется меньше, чем это может быть в реальности. Когда мужчина смотрит на свой член сверху, тот представляется ему меньшим, чем при взгляде с боку или спереди.
Такая разница в восприятии, когда мужчина смотрит на свой пенис сверху, а где-то в порнографическом фильме со стороны, укрепляет неправдивое представление о недостаточности собственного размера. Но как воспринимают величину мужского полового органа женщины?
В публикации в British Journal of Urology International указывается: 85% женщин удовлетворены длиной и обхватом члена своего мужчины. Но мужчинам это не вселяет уверенности.
45% мужчин считает, что имеют короткий пенис. Но согласно исследованиям маленький детородный орган – статистическая редкость.
В одном исследовании опросили 170 женщин. Получили результат: хоть женщины и обращают внимание на величину мужского достоинства, это имеет существенное значение только для малой доли опрошенных. В то время, когда большая часть мужчин зациклены на длине пениса, девушки придают важность ширине и обхвату.
В то время, когда большая часть мужчин зациклены на длине пениса, девушки придают важность ширине и обхвату.
В исследовании, в котором участвовало 50 студенток с регулярной сексуальной жизнью говорится, что из 10 девушек 9 обращают внимание на ширину члена. Только 10% девушек беспокоятся об его длине. Такое процентное соотношение объясняется тем, что для сексуального удовлетворения женщин ширина играет большую роль, чем длина.
Женщины не хотят мужчин с большими пенисами
Чтобы уточнить предпочтения, исследователи пошли другим путем: они попросили женщин выбрать напечатанную 3D модель пениса из 33 разных вариантов размера.
Размеры распечатанных пенисов варьировались от 10 см до 20.3 см в длину, и от 5 см до 18 см в обхват. Выбор этих величин базировался на прежних исследованиях, в которых приводился средний размер мужского полового органа: 15.2 см в длину и 12 см в обхват.
Трехмерные модели пенисов выполнены из пластика синего цвета – это сделано для того, чтобы при выборе женщины не руководствовались расовыми понятиями о средней величине члена.
Все 75 женщин выбирали по двум критериям: половой орган для длительных отношений и половой орган для одноразового секса. Для первого случая большинство девушек выбрало 15 см в длину и 10 см в обхвате. Для второго случая – 16.2 см в длину и 12.7 в обхват. Опасения у женщин касательно огромных пенисов оправданы: во время секса могут возникать неприятные ощущения, вплоть до боли.
Больше измерений пениса
Многие исследователи пытаются определить среднюю величину члена. В 2001 году в опросе участвовало 3300 итальянцев в возрасте от 17 до 19 лет. Ученые установили средние размеры их пенисов. Для неэрегированного члена параметры выглядят так: 9 см в длину и 10 см в обхват.
В другой публикации изучалась выборка из 301 соматически здоровых мужчин из Индии. Полученные данные сравнивались с результатами размеров члена мужчин из других стран.
Эти результаты нужны для людей, считающих свой размер пениса недостаточным для удовлетворения девушки и желающих сделать операцию по изменению величины полового органа. Полученные данные:
Полученные данные:
- неэрегированный пенис: средняя длина достигает 8.2 см, средний обхват – 9.2 см;
- эрегированный пенис: средняя длина – 13 см, а обхват составил 11.5 см.
В этой статье в журнале Nature показана таблица, где приводятся данные о средних параметрах члена у мужчин со стран всего мира Нажмите, чтобы открыть таблицу.
Из 16 цитируемых исследований в разных странах самая первая публикация с данными средних размеров пениса выпущена в 1899 году. Несмотря на столетнюю давность исследования, параметры мужских половых органов не изменились:
- длина неэрегированного члена варьируется от 7 до 10 см;
- окружность неэрегированного пениса варьируется от 9 до 10 см;
- длина члена в состоянии эрекции – от 12 до 16 см;
- окружность члена в состоянии эрекции – около 12 см.
Повышенные опасения, «ошибочное» желание увеличения
Авторы, которые осматривали мужчин из Индии заявляют о том, что исследования средних величин мужского полового органа важны для медицины и социологических данных.
В другой публикации заявляется, что большая часть мужчин, идущих на процедуры по удлинению члена, имеют искаженное представление о среднестатистическом размере. Из-за маркетинга и порнографии они не знают, какой размер член должен быть физиологически нормальным.
В одном исследовании участвовало 67 мужчин. В результате опроса оказалось, что эти мужчины не довольны собственным половым органом. Однако этим же мужчинам провели объективный осмотр: ученые измерили длину и обхват. Выявилось, что у всех 67 мужчин член средних размеров, достаточный для сексуального удовлетворения и оплодотворения. Авторы исследования заявили, что в последнее время мужчины стали чаще обращаться за процедурами по увеличению члена.
Как ожирение и возраст влияют на размер эрегированного пениса
В 2015 году врачи из Саудовской Аравии провели ретроспективное когортное исследование с участием 778 мужчин. Исследуемые были в возрасте от 20 до 82 лет. Все они время от времени пользовались медицинскими услугами в амбулаторных урологических медицинских центрах.
Исследуемые были в возрасте от 20 до 82 лет. Все они время от времени пользовались медицинскими услугами в амбулаторных урологических медицинских центрах.
Для чистоты эксперимента в исследовании не участвовали мужчины: младше 18 лет, с болезнью Пейрони, с врожденной кривизной пениса, с клиническим гипогонадизмом, с перенесенным хирургическим вмешательством и приобретенной травмой.
У исследуемых мужчин вызвали эрекцию и измерили параметры полового органа:
- средняя длина от кожи над лобком до кончика головки составила 12.53 см;
- средняя длина от лобковой кости до кончика головки члена составила 14.34 см;
- средний обхват члена составил 11.50 см.
В этом же исследовании ученые замерили индекс массы тела (соотношение массы человека и его роста). Индекс массы тела увеличивается вместе с массой тела. В результате ученые установили крайне слабую взаимосвязь между индексом массы тела и длиной пениса в состоянии эрекции. Все дело в субъективном восприятии: на фоне широкого туловища и выпирающего живота член кажется меньше, чем он есть на самом деле.
В исследовании нашли низкую корреляцию между старением и уменьшением длины эрегированного пениса. По данным исследования, разница длины у мужчин 70 лет и 20 лет составляла менее одного сантиметра.
Что делать, если человек озабочен размером своего пениса:
- Измерить его длину и обхват как описано выше с помощью линейки и мерной ленты. Сравнить со среднестатистическими показателями. Если показатели соответствуют средним размерам, можно не волноваться. Если показатели в норме, но беспокойство не уходит, скорее всего у человека неконструктивные убеждения и установки. В таком случае нужна консультация психолога.
- Если размеры ниже средних и вы испытываете дискомфорт во время секса, нужно проконсультироваться с урологом. Он проведет объективный осмотр и скажет, что делать дальше.
Как выглядит идеальный член по мнению девушек
Вопрос того, как выглядит идеальный член, заботит многих парней. А вдруг именно их член идеален, и его можно помещать в Палату мер и весов в качестве эталона. Существует много исследований на тему того, что девушки считают идеальным пенисом, но они нас не устраивают: слишком размытые и усреднённые данные. Именно поэтому мы решили провести собственное исследование на тему идеального члена и задали несколько вопросов девушкам, работающим в нашем журнале. Им были заданы следующие вопросы:
Существует много исследований на тему того, что девушки считают идеальным пенисом, но они нас не устраивают: слишком размытые и усреднённые данные. Именно поэтому мы решили провести собственное исследование на тему идеального члена и задали несколько вопросов девушкам, работающим в нашем журнале. Им были заданы следующие вопросы:
1. Какая длина члена для тебя оптимальная. Какую считаешь больше средней, какую — меньше.
2. Какая толщина тебе нравится? Если удобно, можешь судить по ширине средних пальцев. За среднюю ширину мы взяли 1,8 сантиметра.
3. Какая форма члена нравится?
4. Что для тебя предпочтительнее — длина или ширина?
5. Тебе нравятся необрезанные или обрезанные?
Итак, давай узнаем, что ответили наши подруги.
1. Алёна, 25 лет
Для меня оптимальная длина — 17 сантиметров. Это прекрасная, волшебная длина. Мало — 10. Больше средней — 15, при нормальной ширине это может быть даже хорошо. Что касается толщины, то это 3 пальца (5,4 сантиметра).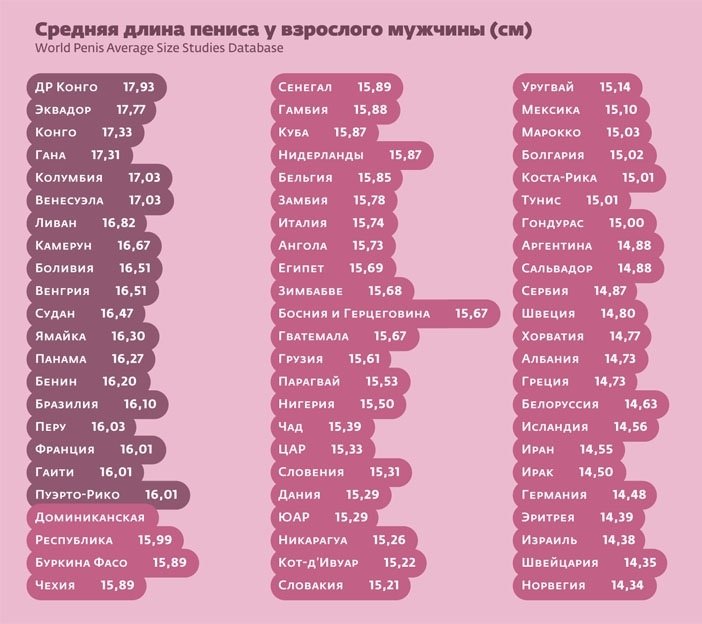 Лучшая форма для меня — это когда одинаковые по толщине ствол и головка. Насчёт длины и ширины — тут хорошо их сочетание. Если член широкий, но короткий, возможно в первый раз будет нормально, но потом — нет. А вот если очень длинный, но тонкий, то это будет больно и бессмысленно. Обрезанный или нет — мне всё равно. Мне нравятся члены с такой крупной веной (я вообще люблю, когда у парней вены выступают, не только на члене, но и на предплечьях, кистях). Головка должна быть крупной, гладкой, ствол — ровным и прямым, мошонка — нормального размера, симметричная. Я бы сказала, что это просто эстетически прекрасный член.
Лучшая форма для меня — это когда одинаковые по толщине ствол и головка. Насчёт длины и ширины — тут хорошо их сочетание. Если член широкий, но короткий, возможно в первый раз будет нормально, но потом — нет. А вот если очень длинный, но тонкий, то это будет больно и бессмысленно. Обрезанный или нет — мне всё равно. Мне нравятся члены с такой крупной веной (я вообще люблю, когда у парней вены выступают, не только на члене, но и на предплечьях, кистях). Головка должна быть крупной, гладкой, ствол — ровным и прямым, мошонка — нормального размера, симметричная. Я бы сказала, что это просто эстетически прекрасный член.
11–17 сантиметров — это для меня оптимальный вариант. Меньше 10 точно маленький. Большим считаю длину от 20 сантиметров. У меня такой член вызовет реальный приступ паники. Толщина, наверное, 2 пальца или чуть больше (3,6 сантиметра). Нравятся одинаковые по толщине ствол и головка; длина важнее. Для меня не имеет значения, обрезанный член или нет.
3. Вероника, 24 года
Мне нравится 16 сантиметров, мало — это 12, много — 19. По толщине — где-то 2–2,5 средних пальца (3,6–4,5 сантиметра). Нравится, когда головка побольше, ну и в целом ширина важна. Обрезанный или необрезанный — разницы особой нет.
4. Оля, 22 годаДлина около 18–20 сантиметров — норма; 15 — мало, 25 — много. По толщине — около трёх средних пальцев среднестатистической руки (5,4 сантиметра). Мне нравится большая головка и средний по толщине ствол, ну и, как понятно по данным выше, мне важнее длина. Так как с обрезанными не сталкивалась, то скажу, что нравятся необрезанные.
5. Катя, 24 года
Оптимальная длина — 18–20 сантиметров, средняя — 15–18, маленький для меня — 10–15 сантиметров. По толщине мне больше всего подходит член в 3 пальца (5,4 сантиметра) с одинаковыми по толщине стволом и головкой. Считаю, что важнее длина. Обрезанные мне больше нравятся.
Если ты хочешь себе такой же конский прибор, какие любят Оля и Катя, но природа дала тебе средний или меньше среднего по размерам член, то не отчаивайся: есть способ увеличить его, не ложась под нож хирурга и не используя магические предметы. Увеличить член ты можешь с помощью гидропомпы от Bathmate. При регулярном использовании гидропомпы в среднем член увеличивается на 3–4 сантиметра в длину и до 1,5 сантиметров в диаметре за 6–12 месяцев. Причём результат закрепляется на всю жизнь. Кстати, если у тебя член изначально нормального размера или даже больше среднего, то получить большую елду, от которой у Алины случится паника, а Оля и Катя завизжат от восторга, ты сможешь быстрее из-за того, что количество клеток, участвующих в делении при тренировках с гидропомпой Bathmate, будет больше. В первые два месяца член может расти по 1 сантиметру в месяц, и чем дольше ты используешь гидропомпу, тем массивнее будет твой член. Кроме увеличения длины и толщины члена, с помощью гидропомпы ты можешь выровнять его форму, а также улучшить потенцию.
Увеличить член ты можешь с помощью гидропомпы от Bathmate. При регулярном использовании гидропомпы в среднем член увеличивается на 3–4 сантиметра в длину и до 1,5 сантиметров в диаметре за 6–12 месяцев. Причём результат закрепляется на всю жизнь. Кстати, если у тебя член изначально нормального размера или даже больше среднего, то получить большую елду, от которой у Алины случится паника, а Оля и Катя завизжат от восторга, ты сможешь быстрее из-за того, что количество клеток, участвующих в делении при тренировках с гидропомпой Bathmate, будет больше. В первые два месяца член может расти по 1 сантиметру в месяц, и чем дольше ты используешь гидропомпу, тем массивнее будет твой член. Кроме увеличения длины и толщины члена, с помощью гидропомпы ты можешь выровнять его форму, а также улучшить потенцию.
Узнать подробнее о гидропомпах на Bathmate.su →
6. Настя, 25 летЛучшая длина для меня — 17–19 сантиметров. Мало — это 7–9, много — больше 20. Толщина где-то 2,5 пальца (4,5 сантиметра), и чтобы были одинаковые по ширине ствол и головка. Думаю, что важнее для меня длина члена, чем его ширина. На последний вопрос сложно ответить, так как обрезанные не видела вживую, поэтому — необрезанные.
Думаю, что важнее для меня длина члена, чем его ширина. На последний вопрос сложно ответить, так как обрезанные не видела вживую, поэтому — необрезанные.
7. Мария, 25 лет
Оптимально — 18 сантиметров. Меньше среднего — 13. Больше среднего — 21. Насчёт толщины… Ой, это сложно. Мне нравятся потолще, чтобы была большая головка и средний по диаметру ствол. Предпочтительнее всё же ширина, чем длина. Ну и мне больше нравятся обрезанные. А вообще, для меня всё же главное, чтобы человек был хороший.
8. Аня, 24 годаМне нравятся члены длиной 19 сантиметров. Мало — 13–14, много — за 21. Самое то — ширина 2,5–3 пальца (4,5–5,4 сантиметра), и лучше всего одинаковые по толщине ствол и головка. Важнее для меня ширина. А насчёт обрезанного или необрезанного: я разницы не ощутила, поэтому всё равно.
9. Марина, 22 года
Вообще идеально, когда длина члена сантиметров 17; больше 20 — больно, меньше 13 — бесполезно. Толщина, наверное, 2,5 женских средних пальца (4,5 сантиметра). Что касается формы, то мне нравится большая головка и средний по диаметру ствол. Предпочтительнее длина, и только необрезанные.
Что касается формы, то мне нравится большая головка и средний по диаметру ствол. Предпочтительнее длина, и только необрезанные.
🧬 Стесняюсь спросить: 10 важных вопросов урологу
Забота о своем здоровье — дело полезное, но даже в нем находится немало места стеснению и вредным заблуждениям. О том, с какими проблемами стоит идти к урологу, а чего, наоборот, бояться не стоит, мы расспросили Константина Локшина, доктора медицинских наук и руководителя центра оперативной урологии, онкоурологии и андрологии медицинского центра GMS Clinic.
С какими симптомами стоит идти к урологу, а каких не стоит бояться?
Один из ключевых признаков, с которым надо к урологу — кровь в моче и кровь в эякуляте.
Этот момент игнорировать ни в коем случае нельзя. Особенно курящим, потому что курение — это фактор риска рака легких, рака мочевого пузыря, и, хоть и в меньшей степени, рака простаты.
Другие признаки — это боли и неприятные ощущения в яичках, боли в промежности, необычные выделения из мочеиспускательного канала, боль в пояснице, особенно, если она проявляется с одной стороны.
Если яички или одно из них меняются в размере — тоже повод показаться врачу. А вот разное их положение как раз не должно тревожить.
Нужно следить за тем, как выделяется моча — боли быть не должно, а походов в туалет должно быть в среднем 6−8 раз в сутки. Если струя слабая, мочеиспускание затрудненное, прерывистое, появляется недержание, частые ночные позывы — все это поводы для того, чтобы обратиться к врачу, хотя далеко не все из них точно значат, что человек болен.
Аденома простаты — это приговор и дальше будет только хуже?
Нет, совсем нет. У большинства мужчин после 40−50 лет в той или иной степени появляется аденома, а к 90 годам — у всех. Но только примерно у трети из них она становится болезнью, для остальных это, скажем так, процесс взросления.
Аденома — не приговор, большинству мужчин даже не требуется лечение и достаточно наблюдения.
Для большинства людей, которых все же нужно лечить, есть решения для консервативного лечения этой болезни.
Какие распространенные страхи, связанные с урологическими болезнями, не имеют под собой оснований?
Страх по поводу перерождения аденомы в рак, например, безоснователен — вопреки тому, что пытается навязать недобросовестная реклама иногда. «Вы проверялись на скрытые инфекции? А то от них будет простатит, аденома, а потом рак». Мало того, что это не так, это как раз и становится причиной страхов — человек решает никуда не идти и не проверяться, мол, чему быть, того уже не миновать, а это как раз вредно для здоровья.
Да, лучше не болеть ЗППП, и да, аденома возникает практически у всех мужчин в конечном итоге, но нет, она не перерождается рак. У мужчин после 45−50 лет действительно появляется параллельный риск возникновения рака простаты, но они не связаны между собой, они даже вырастают из разных частей предстательной железы.
Еще есть страх операций. Все нормальные люди боятся операций, это естественный страх. Но операция — это далеко не всегда страшное серьезное вмешательство и тяжелое восстановление, иногда для него достаточно пары дней. Здесь всегда нужно искать золотую середину, чтобы не поддаваться на провокации врачей и не делать ненужные манипуляции, но и не упустить момент, не дать проблеме стать сложно решаемой или неразрешимой вместо того, чтобы сделать хорошую, изящную операцию, после которой человек об этой проблеме забудет. Сейчас, например, после операции по аденоме в больнице человек находится один день и возвращается к нормальной жизни.
Все нормальные люди боятся операций, это естественный страх. Но операция — это далеко не всегда страшное серьезное вмешательство и тяжелое восстановление, иногда для него достаточно пары дней. Здесь всегда нужно искать золотую середину, чтобы не поддаваться на провокации врачей и не делать ненужные манипуляции, но и не упустить момент, не дать проблеме стать сложно решаемой или неразрешимой вместо того, чтобы сделать хорошую, изящную операцию, после которой человек об этой проблеме забудет. Сейчас, например, после операции по аденоме в больнице человек находится один день и возвращается к нормальной жизни.
Есть ли вредные мифы, связанные с ЗППП?
Конечно, например, что оральный секс без презерватива — безопасен и через него болезни не передаются. Передаются, поэтому о защите стоит заботиться в любом случае и регулярно проверяться. По международным рекомендациями, если у человека два или более партнеров в течение года, то рекомендуется проходить ежегодный скрининг на ЗППП.
Еще один — что заразиться можно только во время секса. Некоторыми болезнями можно заразиться от полотенца, от стульчака унитаза и так далее, то есть половой путь эксклюзивным назвать нельзя. Другое дело, что вероятность, конечно, ниже, но она есть, особенно, если есть ранки, трещинки и так далее. Но тут не стоит ходить и бояться — достаточно базовой гигиены, внимательности и аккуратности.
Есть и другая сторона таких мифов — например, что любой контакт — это 100% риск заболеть. Это не так. Мой любимый пример — с гонореей: при разовом незащищенном контакте с больной женщиной вероятность заразиться составляет всего 17%. Это не значит, что стоит рисковать — всегда лучше выбирать барьерные методы контрацепции, если партнеров больше одного.
Стоит ли бояться рака простаты и как часто нужно проверяться?
Мы, урологи, онкологи и эпидемиологи, постоянно друг с другом боремся в этом вопросе. Есть анализ крови на ПСА — это онкомаркер рака предстательной железы. Онкологи говорят, не надо этого всем постоянно делать. Провели исследования, что нужно посмотреть результаты 1000 человек, чтобы у одного выявить рак. Получается, что остальные люди зря сдали анализ крови.
Онкологи говорят, не надо этого всем постоянно делать. Провели исследования, что нужно посмотреть результаты 1000 человек, чтобы у одного выявить рак. Получается, что остальные люди зря сдали анализ крови.
Есть и еще одна сторона: бывает клинически незначимый рак простаты. Например, человек в 80 лет, с инсультами, с инфарктами. Мы обнаружим у него маркеры медленно растущего рака простаты, который только лет через 15 станет болезнью. А мы начнем его «гонять» через анализ крови, потом биопсию простаты, потом назначим лечение — мы ему только навредим. Здесь вопрос селекции пациентов — кому это нужно, а кому нет.
В Скандинавии, где самые высокие показатели рака предстательной железы, предложили делать скрининг ПСА между 40−45 лет у мужчин. Если показатели низкие, то на ближайшие несколько лет можно об этом забыть. Если же они высокие, то обследование делают ежегодно. Эта избирательная позиция мне нравится, так мы избегаем лишних диагнозов и не пропускаем значимые болезни.
Всем ли нужно обрезание?
Одно время в США практически всем делали обрезание, чтобы снизить риски ЗППП. Началось это вообще с моряков, когда мужчины собирались служить во флот, им говорили: «Не обрежешься — не поступишь». Потому что, как говорится, стоянки в портах — и лечи их потом. Также считается, что обрезание снижает риск рака полового члена, хотя, с точки зрения статистики, это совсем малые цифры. Это, в общем-то, редкая болезнь.
Сейчас такого поголовного обрезания делают все меньше — и мода прошла, и другие факторы влияют. Младенцам обрезание вообще часто делали даже не урологи, а акушеры-гинекологи при рождении. Спад популярности обрезания связан и с тем, что при любом вмешательстве есть риск осложнений. Есть мнение, что он невелик, и один на 100 000 — это немного, но это немного пока ты или твой ребенок не стал этим одним. Поэтому сейчас очень сдержанное отношение к профилактическим операциями — просто так что-то отрезают все реже.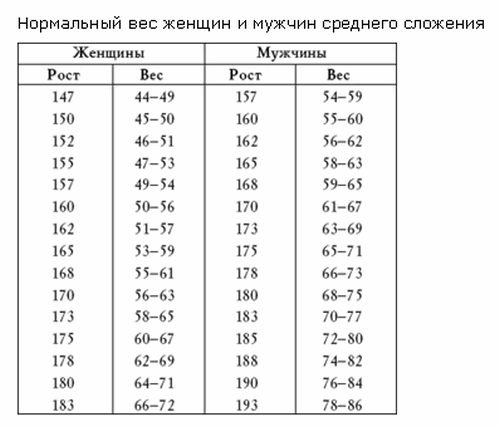
Кстати, похожая ситуация и с варикоцеле — расширением вен в яичках, которое иногда ассоциируется с бесплодием. Даже и сейчас есть коллеги, которые всем, у кого нашлось варикоцеле, поголовно предлагают оперироваться. Это состояние есть примерно у 15% мужчин — это большая цифра. Но далеко не всем из них нужна операция, некоторым она, наоборот, противопоказана.
Маленький половой член — это нормально?
Страх, связанный с размером — один из самых распространенных. Недавно коллеги провели анкетирование — по его результатам оказалось, что средний размер полового члена равен 21 см. Когда участников попросили попробовать померить еще раз и обучили, как именно, оказалось, что средняя длина все-таки 13 см. Это среднестатистические цифры — 12−16 см — причем, надо мерить не просто «от живота», а от лонного сочленения. У некоторых жирок там есть — если его не измерять, то и меньше можно насчитать. Многие люди недовольны своей внешностью, и недовольство этой областью тоже встречается нередко, но это не значит, что есть реальный повод для тревоги и каких-то серьезных мер. Я не сторонник увеличения полового члена без показаний.
Я не сторонник увеличения полового члена без показаний.
Существуют и патологические отклонения — есть понятие «микропенис», бывает спрятанный половой член. В подавляющем большинстве ситуаций человеку можно помочь — современная медицина вообще не про отчаяние. Есть целый подраздел генитальной хирургии в урологии, эти специалисты, которые занимаются сложными операциями по смене пола, уменьшению, вытяжению, увеличению, сжатию. Вплоть до того, что можно сделать новый пенис из широчайшей мышцы спины. Человек напряг мышцу — и у него как бы эрекция. Я этой хирургией не владею, но я знаком с подобными специалистами. Практически всегда есть решение, которое позволяет человеку жить половой жизнью, даже если казалось, что шансов нет — например, при травматической потере полового члена.
Мужское бесплодие — стоит ли его бояться и что делать?
Не нужно ничего бояться. Для начала, надо определить, бесплодие ли это или состояние субфертильности, то есть, сниженной способности к зачатию. Есть статистика, что начинать обследоваться в этой сфере стоит, если у здоровой в целом пары не происходит зачатия в течение года при регулярной половой жизни — именно при регулярной, а не от случая к случаю. Если женщина в паре старше 35 лет, то этот период снижают до полугода. Это связано с тем, что у многих современных женщин овариальный резерв (общее количество яйцеклеток) снижен, это связано и с вмешательствами, и с другими факторами.
Есть статистика, что начинать обследоваться в этой сфере стоит, если у здоровой в целом пары не происходит зачатия в течение года при регулярной половой жизни — именно при регулярной, а не от случая к случаю. Если женщина в паре старше 35 лет, то этот период снижают до полугода. Это связано с тем, что у многих современных женщин овариальный резерв (общее количество яйцеклеток) снижен, это связано и с вмешательствами, и с другими факторами.
Какой бы ни была причина мужского бесплодия, это не приговор. Даже если речь идет о крайней степени — азооспермии, при которой нет сперматозоидов в эякуляте. Сейчас есть методики, которые позволяют по крайней мере в рамках ЭКО зачать ребенка.
Одна из распространенных причин сложностей с зачатием — нарушение проходимости семявыносящих протоков, которое в свою очередь может случиться в результате многих факторов. Чаще всего это хламидийная или миоплазменная инфекция, осложнения после гонореи.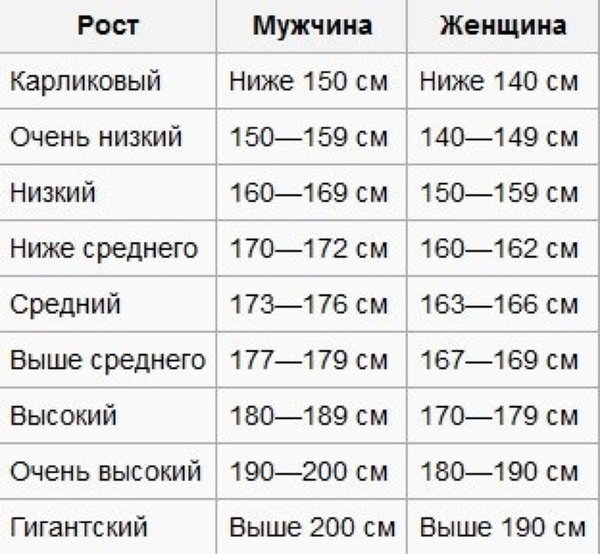 Бывают генетические формы, при которых вырабатывается критически мало сперматозоидов. Все это мы успешно преодолеваем с помощью микрохирургических операций, позволяющих получать сперматозоиды непосредственно из яичка или придатка яичка.
Бывают генетические формы, при которых вырабатывается критически мало сперматозоидов. Все это мы успешно преодолеваем с помощью микрохирургических операций, позволяющих получать сперматозоиды непосредственно из яичка или придатка яичка.
В любом случае, отчаиваться совершенно точно не нужно.
Можно ли снизить риск возникновения камней в почках?
Самый простой способ — пить много воды, это самая частая рекомендация на приеме. Это вообще предотвращает многие проблемы со здоровьем. В сутки почки выделяют около 1,5−2л мочи, но через себя они при этом прогоняют до 100 литров жидкости, так что страх «залить почки» не вполне обоснован, это тоже из области мифов — у почек гигантский рабочий запас. Более того, если человеку удалить одну почку, вторая возьмет на себя всю работу и будет справляться. Мы советуем пить столько воды, чтобы моча была светлая или почти прозрачная.
Как часто надо посещать уролога и нужно ли к нему ходить женщинам?
Существует заблуждение, что уролог — мужской врач, но это не так. Женщинам лучше обращаться к урологу, а не к гинекологу, если речь идет об инфекциях мочевых путей — циститах, пиелонефритах. Это, кстати, самые частые бактериальные инфекции, они случаются чаще кишечных и легочных. С такими проблемами лучше идти не к гинекологу — мочевые инфекции в целом лучше лечат урологи. Это действительно наша область.
Женщинам лучше обращаться к урологу, а не к гинекологу, если речь идет об инфекциях мочевых путей — циститах, пиелонефритах. Это, кстати, самые частые бактериальные инфекции, они случаются чаще кишечных и легочных. С такими проблемами лучше идти не к гинекологу — мочевые инфекции в целом лучше лечат урологи. Это действительно наша область.
Мужчинам уролога стоит посещать, если есть тревожные симптомы, неприятные ощущения. По профилактическим посещениям нет четких единых рекомендаций, но я советую регулярно проверяться после 45−50 лет и периодически делать УЗИ почек и других органов. При этом, обязательно нужно проводить самообследование — мужчина должен регулярно прощупывать мошонку на предмет уплотнений и других изменений. Опухоли яичек, к примеру, очень долго практически бессимптомны — даже когда вырастают большими, все равно не болят. Вообще, большинство урологических видов рака — медленнорастущие, но рак яичка — исключение, он может развиваться быстро и чаще всего возникает в возрасте 20−40 лет, поэтому ощупывать себя не только приятно, но и полезно.
Но тут мне хотелось бы донести одну важную вещь. Сегодня в плане онкоурологии мы продвинулись очень далеко вперед. Когда я начал заниматься урологией в 1994 году, в основном, проводились большие калечащие операции. Сейчас же большинство пациентов, которых мы оперируем и проводим малоинвазивные вмешательства — пациенты с хорошим прогнозом, полное излечение может наступить у 70−80% из них. После большинства онкоурологических операций качество жизни человека не меняется, а иногда и улучшается. Главное, не стоит тянуть и бояться идти к врачу с вопросами. Забота о своем здоровье вообще признак интеллигентности.
Источник: esquire.ru
Переходный возраст подростка
Что это такое?
Переход к юности Переходный возраст, или отрочество – период развития человека в процессе перехода от детства к юности. Отрочество длится с 10-11 до 15 лет. Этот переходный период, называемый также пубертатным, относится к числу критических, поскольку в этом возрасте происходит не только бурный рост и половое созревание юнца, но и кардинальные изменения в сфере сознания, системе взаимоотношений. Подробная информация об этом есть в учебниках по обществознанию. Начинается подростковый возраст с полового созревания – выработки гормонов, стимулирующих развитие репродуктивной системы, мозга, мышц, костей и кожи. Для этого возраста характерно «чувство взросления», развитие самооценки и самосознания. На переходном этапе онтогенеза развивается интерес к самому себе как личности. Если условия для реализации возможностей, индивидуализации отсутствуют, самореализация тинейджера кризисного возраста может принять неблагоприятную форму.
Подробная информация об этом есть в учебниках по обществознанию. Начинается подростковый возраст с полового созревания – выработки гормонов, стимулирующих развитие репродуктивной системы, мозга, мышц, костей и кожи. Для этого возраста характерно «чувство взросления», развитие самооценки и самосознания. На переходном этапе онтогенеза развивается интерес к самому себе как личности. Если условия для реализации возможностей, индивидуализации отсутствуют, самореализация тинейджера кризисного возраста может принять неблагоприятную форму.
Признаки переходного возраста:
Во время полового созревания, приблизительно в 10-летнем возрасте, у человека начинается активный рост – до 10 сантиметров в год. Девушки перестают расти к 16-18 летнему возрасту, а юноши могут продолжать вытягиваться до 22 лет. Внешними признаками начала переходного периода считается рост у мальчиков яичек, груди – у девочек, у обоих полов рост волос подмышками и в паху.
Физическое развитие девочек проходит быстрее, чем мальчиков, но признаком того, что у вашего ребенка начался переходный возраст, считаются не только физические перемены. Среди изменений – и перемены в характере. Ласковое, послушное чадо этого возраста может стать грубым, категоричным и обидчивым. Рассмотреть признаки взросления более детально у представителей разного пола лучше всего по отдельности.
Среди изменений – и перемены в характере. Ласковое, послушное чадо этого возраста может стать грубым, категоричным и обидчивым. Рассмотреть признаки взросления более детально у представителей разного пола лучше всего по отдельности.
У мальчиков:
Знание родителей о том, что происходит в переходное время с их сыном, поможет им и мальчику справиться с этим непростым бременем трудного возраста, называемого переходным. Признаки взросления у мальчиков подразделяются на три основные группы — физические, эмоциональные и половые. Все они взаимосвязаны между собой, вытекают одна из другой под влиянием выработки тестостерона — гормона, с помощью которого мальчик постепенно превращается в мужчину. Какие же основные признаки этого превращения и наступления кризисного возраста?
- Мускулатура начинает резко развиваться.
- Расширяются плечи.
- В области подмышек, на лице и в паху начинают расти волосы, в этом возрасте пока еще пушковые.
- Ломается голос.

- На спине и лице появляется угревая сыпь.
- Запах пота становится более резким.
- Появляются перепады настроения, свойственные этому возрасту агрессивность, рассеянность и невнимательность, максимализм.
- Активно развиваются половые органы, появляется сексуальное влечение.
- Возможно ночное неконтролируемое семяизвержение – так называемые поллюции, которые с возрастом пройдут.
У девочек:
У девочек переходный возраст начинается во время увеличения выработки половых гормонов, приблизительно к 10-11 годам. Репродуктивные органы девочки начинают меняться, готовиться к материнству. Гормональный всплеск, свойственный переходному этапу, приводит к дисбалансу нервной, эндокринной и вегето-сосудистой системы. В этом возрасте появляются первые признаки взросления девочки:
- Расширяются тазовые кости, ягодицы и бедра округляются.
- К 10-летнему возрасту становится ярко выраженной пигментация около сосков.
 Сами соски припухают и выступают.
Сами соски припухают и выступают. - К 11 годам молочные железы развиваются уже заметнее, область подмышками и лобок покрывается волосами. С этого же возраста может начаться менструация. У кого-то она наступает раньше, у кого-то позже. По достижении 16-летнего возраста цикл должен стабилизироваться, приняв регулярный характер.
- В связи с увеличением массы тела, свойственным переходному периоду, у девушек может начаться депрессия и резкое ограничение себя в питании. Поэтому внимательно следите за тем, как питается ваша дочь, чтобы ограничения не привели ее к серьезному психическому заболеванию, иногда присущему этому возрасту – анорексии.
Почему подростковый возраст называют переходным?
Переходный возраст представляет собой переход к взрослости из детства, за счет чего получил свое название. С переходным периодом в онтогенезе (развитии человека) во многом связан и кризис подросткового возраста. В это переходное время становления личности ребенок становится «трудным» – ему свойственны неустойчивость психики и поведения, неадекватность.
Развитие человека на переходном этапе претерпевает качественную перестройку, происходит половое созревание. Человек усиленно растет — причем, в этом возрасте рост скелета протекает быстрее мышечной массы. Активно развивается сердечно-сосудистая система. В процессе перестройки у юнца как раз могут возникнуть депрессия, тревожность и другие признаки, сопровождающие переходный возраст.
Проблемы и трудности у подростков
Трудности переходного периода зачастую связаны с активной гормональной перестройкой организма. Из-за резкого всплеска гормонов возникает частая смена настроения. Этому возрасту свойственны депрессия или агрессия, тревожность или замкнутость. Нередко подросток становится просто невыносимым, доставляя немало проблем не только родителям, но и самому себе.
Растущему организму кризисного возраста необходимо личное пространство – он хочет быть самостоятельным, норовит выйти из-под родительского контроля. На этом фоне нередко возникает конфликт между родителями и детьми. Лучше позволить своему взрослеющему ребенку побыть наедине с собой, не лезть к нему в душу. Если подросток посчитает, что вам стоит доверять, он расскажет что посчитает нужным, сам.
Лучше позволить своему взрослеющему ребенку побыть наедине с собой, не лезть к нему в душу. Если подросток посчитает, что вам стоит доверять, он расскажет что посчитает нужным, сам.
Появляются трудности и при вхождении парня или девушки в какой-либо коллектив, где происходит своеобразная борьба за лидерство. В компании людей того же возраста, с подобными проблемами, сложным характером редко бывает равенство. То же стремление к лидерству может подтолкнуть к необдуманным поступкам – к примеру, привязаться к плохой компании, а как следствие — пристраститься к выпивке, сигаретам хулиганству, а иногда даже наркомании.
Изгоям среди ровесников тяжело, такой изгнанник замыкается, становится некоммуникабельным, испытывает стресс и чувство унижения или самоуничижения в компании людей его возраста. В этом случае родителям необходимо помочь своему чаду адаптироваться в социуме во избежание серьезных психологических проблем в будущем.
Большое значение для взрослеющего парня или девушки имеет проблема внешнего вида. Особенно тяжело переживают это девушки — ведь в этом возрасте все внимание достается красивым, ярким и самоуверенным. Плюс ко всему появляются подростковые прыщи, жирная кожа и прочие атрибуты подросткового возраста. Поэтому первая задача родителей в данном направлении — научить сына или дочь ухаживать за собой, своей внешностью, привить хороший вкус в одежде, развить чувство уверенности в себе, что потребуется впоследствии им в любом возрасте.
Особенно тяжело переживают это девушки — ведь в этом возрасте все внимание достается красивым, ярким и самоуверенным. Плюс ко всему появляются подростковые прыщи, жирная кожа и прочие атрибуты подросткового возраста. Поэтому первая задача родителей в данном направлении — научить сына или дочь ухаживать за собой, своей внешностью, привить хороший вкус в одежде, развить чувство уверенности в себе, что потребуется впоследствии им в любом возрасте.
Возникают проблемы переходного, такого трудного взрослеющего возраста, также на фоне неразделенной любви. Первая любовь, к тому же подогреваемая различными сериалами, зачастую очень сильна, а неудача в совокупности с повышенной эмоциональностью подростка и склонностью этого возраста раскрашивать все жизненные моменты яркими красками, могут подорвать психическое здоровье. Лучше всего, если родители объяснят своим влюбленным детям, что лучшее обязательно ждет их впереди, неудачи вполне переживаемы, а с возрастом они иначе воспримут свои чувства.
Виды подростковой депрессии
Депрессию трудно распознать, поскольку поведение юных чад этого возраста зачастую вызвано не отрицательными эмоциями, а перепадами настроения, вызванными процессом полового созревания. Но постоянное плохое настроение, ухудшение успеваемости в школе и некоторые другие проявления трудного возраста могут указать на наличие депрессии. Следует учитывать, что это заболевание, и оно является не видом настроения, а психическим расстройством. В целом выделяется несколько видов депрессии:
Классическая депрессия. В этом возрасте юные люди нередко чувствуют печаль, подавленность, тревогу. Человек перестает испытывать удовольствие от привычных ему дел. Любимые фильмы, фото, еда вызывают приступ раздражительности. К симптомам классической депрессии подросткового возраста относятся замедленность движений и мышления, внешнее безволие.
Невротическая депрессия. Этот вид депрессии, иногда присущей подростковому возрасту, возникает в результате длительной ситуации, травмирующей психику. Начинается заболевание со снижения настроения, слезливости и ощущения несправедливого отношения к себе. Симптомами невротической депрессии могут быть проблемы с засыпанием, тревожное просыпание, слабость, утренние головные боли, низкое артериальное давление.
Начинается заболевание со снижения настроения, слезливости и ощущения несправедливого отношения к себе. Симптомами невротической депрессии могут быть проблемы с засыпанием, тревожное просыпание, слабость, утренние головные боли, низкое артериальное давление.
Психогенная депрессия. Развивается при утрате жизненно важных для юного человека подросткового возраста (и не только) ценностей. Это может быть смерть близких людей, разрыв отношений. Психогенная депрессия этого возраста может развиться за короткое время. К признакам ее относятся внутреннее напряжение, беспокойство за судьбу, тоска и заторможенность, жалобы на свою малоценность. При появлении таких симптомов необходимо сразу обратить внимание на парня или девушку, и отвести их к психологу, пока они не сочли лучшим выходом из ситуации самоубийство.
Особенности контакта с подростком
При достижении ребенком подросткового возраста, все предъявляемые к нему требования условно разделяются на три группы: не обсуждаемые (к примеру, время возвращения домой), обсуждаемые (планирование свободного времени) и принимаемые им самостоятельно. Эти группы обязательно подлежат предварительному обсуждению.
Эти группы обязательно подлежат предварительному обсуждению.
Единые требования в семье к взрослеющему ребенку этого возраста имеют немалое значение. Сам юнец больше жаждет прав, чем стремится к обязанностям. Если подрастающее поколение поймет, что от него ожидают слишком много, то постарается уклониться от обязанностей. Поэтому ко всем требованиям необходимо приводить серьезные аргументы – простое навязывание требований человеку подросткового возраста на этапе становления личности может не пройти.
Стоит учесть, что нередко поколение взрослеющего возраста совершает свои поступки под влиянием сиюминутных эмоций, свойственных переходному периоду. Поэтому не стоит проводить беседу, обсуждать поведение подростка или слова, когда вы видите, что ваше чадо возбуждено, раздражено или расстроено. Кроме того, следует учитывать нестабильное состояние психики этого возраста, на данном этапе не сильно придираться. Особого отношения требует чувство взрослости у подростка. Ощущение значимости и независимости в этом сложном возрасте очень важно поддержать разными способами.
Позволяйте ребенку самому разбираться в объектах своей привязанности или влюбленности и самому принимать решения в данном направлении, хоть это еще и не вполне взрослый возраст. И не забывайте, что даже если подросток нуждается в помощи родителей, одновременно он старается оградить собственный мир от вторжения, и имеет на это право. Старайтесь не контролировать его поведение и относиться к своему чаду проблемного возраста с уважением, в тоже время, косвенно влияя на поступки.
Но не всегда стоит обращать внимание и на противодействие, свойственное данному возрасту – подросток все же испытывает потребность в поддержке со стороны взрослых. Лучше всего, если взрослый будет выступать в качестве друга. Тем самым вы облегчит ребенку этого возраста поиск себя при самопознании. При таком взаимодействии появляется возможность создания глубокого духовного контакта.
Как пережить кризис?
- Внимательно отнеситесь к развитию своего ребенка. Не пропустите первые, пусть даже слабые признаки вступления его в переходный возраст.

- Серьезно отнеситесь к тому, что любой человек развивается индивидуальными темпами, не всегда соответствующими конкретному возрасту. Не стоит считать взрослеющего юнца маленьким ребенком. Но и не пытайтесь сделать ребенка подростком раньше, чем он сам к этому готов, даже если его возраст как таковой считается переходным.
- Серьезно отнеситесь ко всем высказываниям вашего чада, какими бы глупыми они ни казались.
- Дайте взрослеющему организму максимум самостоятельности – столько, сколько он сможет выдержать для своего возраста. Старайтесь советоваться с детьми по любому поводу – даже самому пустячному. Они должны почувствовать себя наравне с вами, равноправным членом семьи.
- То, чего вы хотите добиться от дочери или сына, выполняйте сами – к примеру, всегда звоните, если задерживаетесь.
- Старайтесь исправить ошибки в воспитании, сделанные ранее. В этом возрасте все ошибки имеют склонность выползти наружу.
- Проявите интерес ко всему, что имеет значение для вашего сына или дочери.
 В переходном, богатым сюрпризами возрасте у них происходит переоценка интересов и ценностей, и лучше, если вы примете в данном процессе непосредственное участие.
В переходном, богатым сюрпризами возрасте у них происходит переоценка интересов и ценностей, и лучше, если вы примете в данном процессе непосредственное участие. - Используйте поощрения, обсуждайте правила. Но некоторые вещи, особенно касающиеся безопасности, в любом возрасте, а переходном особенно, должны соблюдаться беспрекословно.
Видео: Подростковый возраст – советы психолога
Чтобы такой трудный и сложный переходный возраст у вашего ребенка прошел безболезненнее, как для него, так и для вас, вы можете обратиться за помощью к психологу. Правда, мало какой подросток пойдет на это, считая, что проблемы как таковой нет.
Расшифровка УЗИ щитовидной железы: норма – МЕДСИ
Оглавление
Что такое УЗИ?
УЗИ (ультразвуковое исследование, сонография) – процедура для обследования организма посредством ультразвуковых волн. Их частота порядка 20000 Гц, она выше той, которую может воспринять человеческое ухо. Этот анализ безопасен для организма и при необходимости может проводиться часто.
Этот анализ безопасен для организма и при необходимости может проводиться часто.
Щитовидная железа вырабатывает йодсодержащие гормоны и хранит йод. Она состоит из двух долей и перешейка и расположена в передней части шеи. Ее правильная работа чрезвычайно важна для нормального функционирования всего организма, а нарушения ведут к ряду заболеваний: рак, базедова болезнь, кретинизм, аденома, микседема и пр.
УЗИ этой железы позволяет узнать, в каком состоянии она находится, есть ли какие-либо патологии или новообразования. Оно показывает изменение ее структуры, из-за которых могут возникнуть различные проблемы со здоровьем.
Как проводится УЗИ?
Перед исследованием не требуется длительной подготовки, но существует несколько правил:
- Рекомендуется не есть за несколько часов до него
- Если предполагается делать допплерографию, необходимо за 3-4 часа принять йодсодержащий препарат
- Перед тем, как лечь на кушетку, нужно снять с шеи все украшения и освободиться от воротника, шарфа и любого другого элемента одежды или декора
Допплер-УЗИ – это вид анализа, который позволяет совместить черно-белое изображение щитовидной железы с цветным отображением кровяного тока.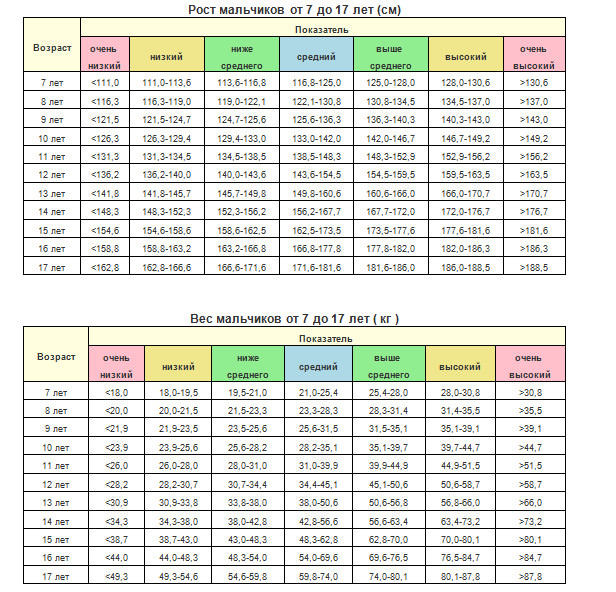 Оно позволяет определить:
Оно позволяет определить:
- Проходимость кровеносных сосудов
- Нарушения их стенок (утончение/утолщение)
- Направление и скорость
- Индекс сопротивления
Сама процедура проходит так:
- Пациент ложится на кушетку
- На его шею наносится специальный крем
- Сонолог водит прибором по области щитовидной железы, и в это время данные передаются на экран и записываются на жесткий диск компьютера
Общее время исследования – порядка 15 минут.
Показания к анализу для взрослого пациента
Ультразвуковое исследование щитовидной железы назначают в таких случаях:
- Пациент бледен и плохо себя чувствует
- Он испытывает боль в горле/шее и при этом не болеет простудными заболеваниями
- Анализы на гормоны показывают нарушения
- Аритмия
- Сонливость, апатия и вялость
- Внезапное ожирение или истощение
- Слишком частые перепады настроения
При планировании беременности также следует провести такое исследование.
Когда УЗИ щитовидной железы необходимо ребенку?
У детей также могут возникнуть проблемы с работой этого органа. Поэтому врач может назначить такое исследование при следующих признаках:
- Во время осмотра у ребенка обнаружено уплотнение на шее
- У него затруднено дыхание, возникает одышка
- Внезапное увеличение/снижение веса
- Аритмия
- Если пациент перенес тяжелое заболевание, при котором возможны осложнения
Существует несколько предпосылок, при наличии которых рекомендуется делать ребенку профилактический осмотр щитовидной железы:
- Проживание на территории с низким содержанием йода в продуктах
- В больших промышленных городах
- Если у ребенка имеется генетическая предрасположенность к проблемам с этим органом
Нормы щитовидной железы
В результате исследования этого органа важным является состояние его долей. Перешеек между ними у здорового человека может как иметься, так и отсутствовать. Главными показателями являются:
Перешеек между ними у здорового человека может как иметься, так и отсутствовать. Главными показателями являются:
- Размеры
- Структура тканей
- Эхогенность
- Наличие или отсутствие новообразований
Размеры в норме
На результатах УЗИ щитовидной железы размеры и объемы имеют важное значение. Максимальный объем должен рассчитывается в соответствии с весом пациента и может составлять от 12,3 см3 при массе до 40 кг до 35 см3 при 110 кг. Часто у женщин он меньше, чем у мужчин, из-за различий некоторых процессов в работе эндокринной системы. Если железа работает правильно, но при этом ее объем на 1 и более см3 больше, то это также считается нормой.
Отдельно рассматриваются параметры долей. На УЗИ щитовидной железы их нормальные размеры должны соответствовать таким категориям:
- Ширина 1,5-2 см
- Длина 2,5-6 см
- Толщина 1-1,5 см
Перешеек может быть от 4 до 8 мм. Размер паращитовидных желез – 2-8 мм. В норме правая доля может быть немного больше левой (изредка – левая больше правой).
Размер паращитовидных желез – 2-8 мм. В норме правая доля может быть немного больше левой (изредка – левая больше правой).
В период беременности размер этого органа может увеличиться, сохраняя нормальное функционирование. Через 3-4 месяца после родов он возвращается в привычное состояние.
У детей до 16-18 щитовидная железа растет постепенно с момента рождения. Может быть увеличена в период полового созревания.
Параметры тканей железы
Структура должна быть зернистой, однородной, железистой и состоять из маленьких фолликул, в которых образуются гормоны. Всего их порядка 30 миллионов.
Ее неоднородность может быть признаком воспалительных заболеваний (диффузный токсический зоб и иные), хотя встречается и у здоровых пожилых людей. Это происходит из-за высокой выработки антител к некоторым ферментам.
Эхогенность
Это параметр, который показывает, как сильно ткани отражают или не отражают ультразвук. Он характеризуется плотностью вещества.
Существует 4 типа эхогенности:
- Анаэхогенный – на мониторе ткани черные, поглощает ультразвук (кровеносные сосуды, доброкачественные образования)
- Изоэхогенный – отражает частично, светло-серый на экране (здоровые ткани)
- Гипоэхогенный – мало отражает, темная область (кисты)
- Гиперэхогенный – полностью отражает, очень светлые части (соединительная ткань)
Если на УЗИ щитовидной железы эхогенность повышена, это может быть признаком иммунных заболеваний.
Новообразования
Анализ помогает выявить различные виды новообразований. Это могут быть:
- Доброкачественные коллоидные узлы, аденомы
- Кисты (содержат жидкость)
- Раковая опухоль
Когда на УЗИ щитовидной железы эхогенность понижена, вероятность наличия кисты или злокачественного образования увеличивается. О нем свидетельствуют размытые границы пятна на сонограмме.
В случае обнаружения таких уплотнений проводят и другие анализы, чтобы уточнить диагноз.
Какие заболевания помогает выявить УЗИ?
В процессе ультразвуковой диагностики врач может обнаружить ряд нарушений. Они определяются в зависимости от размера, объема, структуры тканей и эхогенности. Изменение этих параметров может быть признаком таких заболеваний, как:
- Гипотериоз – уменьшение органа
- Узловой зоб – появление одного или нескольких очагов плотных тканей
- Дифффузно-токсический зоб – чрезмерное увеличение железы
- Воспаление – появление отека и, в некоторых случаях, гноя
- Аденома – доброкачественное опухолевое образование
- Киста – полость, наполненная жидкостью
- Раковая опухоль
Аденому от рака можно отличить по четкости обозначения границ опухоли:
- у доброкачественной они ясно определены и хорошо видны на сонограмме
- у злокачественной – расплывчатые, проросшие в здоровую область
Для установки точного диагноза в таких случаях используют дополнительные методы: анализ крови, КТ, МРТ и другие.
Клиники МЕДСИ предлагают:
- 30 видов ультразвуковых исследований
- современные УЗИ-аппараты экспертного класса – Pro Focus 2202, Philips iU22
- оборудование, которое подходит для обследования детей
- врачи ультразвуковой диагностики и эндокринологи высшей квалификационной категории, кандидаты и доктора медицинских наук
- срочная диагностика
- шаговая доступность – более 20 медицинских центров по всей Москве
Нормы роста и веса детей и подростков
Физическое развитие ребенка как совокупность различных показателей (длина, масса, форма, сила и т.д.), характеризующих его рост и развитие, обусловлено комплексом наследственных и социальных факторов. Для изучения физического развитие детей и подростков разработана унифицированная методика измерений человеческого тела и его частей. Все антропометрические показатели можно разделить на две группы: основные (длина тела, масса тела, окружность грудной клетки, и головы) и дополнительные (прочие антропометрические показатели, например, длина ноги, высота головы и др. ). Анализ основных антропометрических показателей на момент обследования дает возможность оценить физическое состояние ребенка, в динамике – темпы физического развития. При этом учитывают особенности телосложения, состояния опорно-двигательного аппарата, степень полового созревания и др. Физическое развитие анализируют, сравнивая индивидуальные или групповые показатели со средними данными (стандартами), характерными для соответствующего возраста и пола ребенка.
). Анализ основных антропометрических показателей на момент обследования дает возможность оценить физическое состояние ребенка, в динамике – темпы физического развития. При этом учитывают особенности телосложения, состояния опорно-двигательного аппарата, степень полового созревания и др. Физическое развитие анализируют, сравнивая индивидуальные или групповые показатели со средними данными (стандартами), характерными для соответствующего возраста и пола ребенка.
Ценность показателей физического развития ребенка можно объяснить целым рядом аргументов. Для многих хронических заболеваний детского возраста не существует определенной симптоматики, относящейся к раннему этапу развития болезни, поэтому нарушение физического развития является одним из первых признаков неблагополучия и служит показанием для углубленного обследования ребенка. Нарушения физического развития детей и подростков могут быть следствием недостаточного питания, отсутствия необходимого ухода, неправильного или жесткого обращения с ребенком и т. п. Нарушения физического развития могут обусловливать конституциональные особенности, врожденную или наследственную патологию аппарата развития. У таких детей несовершенны механизмы адаптации и противоинфекционной защиты, например, недостаток массы тела ребенка может сопровождаться большей частотой малых аномалий развития. Любые отклонения антропометрических показателей от нормы при рождении ребенка могут стать одной из причин снижения иммунологической резистентности, повышая вероятность возникновения болезни на первом году жизни вдвое, а вероятность смерти – в 4 раза. Все факторы, характеризующие рост и развитие детского организма можно условно разделить на генетические и средовые. Влияние наследственности сказывается на росте ребенка после 2-х лет жизни.
п. Нарушения физического развития могут обусловливать конституциональные особенности, врожденную или наследственную патологию аппарата развития. У таких детей несовершенны механизмы адаптации и противоинфекционной защиты, например, недостаток массы тела ребенка может сопровождаться большей частотой малых аномалий развития. Любые отклонения антропометрических показателей от нормы при рождении ребенка могут стать одной из причин снижения иммунологической резистентности, повышая вероятность возникновения болезни на первом году жизни вдвое, а вероятность смерти – в 4 раза. Все факторы, характеризующие рост и развитие детского организма можно условно разделить на генетические и средовые. Влияние наследственности сказывается на росте ребенка после 2-х лет жизни.
Наследственные факторы определяют главным образом темп и возможный предел роста ребенка при оптимальных условиях окружающей среды.
Влияние средовых факторов на скорость роста детского организма прослеживается весьма отчетливо. Среди этих факторов выделяют питание и витаминную обеспеченность, двигательный режим и эмоциональные нагрузки, острые и хронические заболевания, влияние климатогеографических условий и др. При этом факторы окружающей среды могут замедлять или ускорять ростовые процессы, однако в целом тенденция роста достаточно устойчива, она подчиняется закону сохранения роста. Разнообразные неблагоприятные влияния, нарушающие индивидуальную скорость роста ребенка, могут быть впоследствии нейтрализованы феноменом «наверстывающего или компенсирующего роста». Чтобы же происходит с физическим развитием Вашего малыша с момента рождения до полного его взросления? Наблюдаем за ростом и развитием ребенка первого года жизни: Как же понять здоров ли он, все ли с ним в порядке?. Помните: о здоровье ребенка судят прежде всего по его весу, росту и окружности головы. В среднем масса тела новорожденного составляет 3,0-3,5 кг, длина тела 50 см, окружность головы 35 см. Но не ждите, что Ваш малыш обязательно будет соответствовать данному стандарту.
Среди этих факторов выделяют питание и витаминную обеспеченность, двигательный режим и эмоциональные нагрузки, острые и хронические заболевания, влияние климатогеографических условий и др. При этом факторы окружающей среды могут замедлять или ускорять ростовые процессы, однако в целом тенденция роста достаточно устойчива, она подчиняется закону сохранения роста. Разнообразные неблагоприятные влияния, нарушающие индивидуальную скорость роста ребенка, могут быть впоследствии нейтрализованы феноменом «наверстывающего или компенсирующего роста». Чтобы же происходит с физическим развитием Вашего малыша с момента рождения до полного его взросления? Наблюдаем за ростом и развитием ребенка первого года жизни: Как же понять здоров ли он, все ли с ним в порядке?. Помните: о здоровье ребенка судят прежде всего по его весу, росту и окружности головы. В среднем масса тела новорожденного составляет 3,0-3,5 кг, длина тела 50 см, окружность головы 35 см. Но не ждите, что Ваш малыш обязательно будет соответствовать данному стандарту. Дети считаются нормальными, если их показатели находятся в следующих пределах: масса тела 2,5-4,5 кг, длина 45-55 см, окружность головы 33-37 см. Сразу после родов младенцы слегка теряют в весе, а затем восстанавливают его и начинают прибавлять. Дальнейшее увеличение веса, а также роста и окружности головы – важнейшие показатели состояния Вашего ребенка. К концу 1–го года жизни длина тела увеличивается на 47% по отношению к длине тела при рождении.
Дети считаются нормальными, если их показатели находятся в следующих пределах: масса тела 2,5-4,5 кг, длина 45-55 см, окружность головы 33-37 см. Сразу после родов младенцы слегка теряют в весе, а затем восстанавливают его и начинают прибавлять. Дальнейшее увеличение веса, а также роста и окружности головы – важнейшие показатели состояния Вашего ребенка. К концу 1–го года жизни длина тела увеличивается на 47% по отношению к длине тела при рождении.
Прибавка массы тела ребенка на первом году жизни: к 4-5 месяцам масса тела удваивается, к 1-му году она увеличивается в 3 раза. Окружность головы ребенка в первые 6 месяцев жизни увеличивается приблизительно на 1 см в месяц, но если отец ребенка большого роста, а мать маленького, темп роста окружности головы может быть выше нормы, а при обратном соотношении – ниже нормы. Окружность грудной клетки новорожденных меньше окружности головы, эти размеры выравниваются только к годовалому возрасту. В первый месяц жизни ребенка нужно ежедневно взвешивать. Тем самым, Вы следите за становлением лактации и фиксируете суточный прирост массы тела. Масса тела самый чуткий показатель здоровья ребенка: заболел ли он, ухудшился ли у него аппетит, нарушился ли сон, допустили ли Вы какие-то погрешности в уходе – все это сразу найдет отражение в граммах. Признаком достаточности питания является нормотрофия – соответствие массы тела должной для данной длины тела ребенка. Если же вес малыша снизился больше чем на 10% — это уже признак гипотрофии (недостаточности питания). Не менее тревожен избыток веса – паротрофия (избыточное питание). А вот увеличение роста ребенка – это более стабильный показатель, и его нарушения часто свидетельствуют о наличии заболевания.
Тем самым, Вы следите за становлением лактации и фиксируете суточный прирост массы тела. Масса тела самый чуткий показатель здоровья ребенка: заболел ли он, ухудшился ли у него аппетит, нарушился ли сон, допустили ли Вы какие-то погрешности в уходе – все это сразу найдет отражение в граммах. Признаком достаточности питания является нормотрофия – соответствие массы тела должной для данной длины тела ребенка. Если же вес малыша снизился больше чем на 10% — это уже признак гипотрофии (недостаточности питания). Не менее тревожен избыток веса – паротрофия (избыточное питание). А вот увеличение роста ребенка – это более стабильный показатель, и его нарушения часто свидетельствуют о наличии заболевания.
Оценить темпы развития Вашего ребенка на первом году жизни, назначить дополнительные обследования в случае нарушения темпов прироста массы, длины тела, окружности головы и грудной клетки, провести коррекцию питания, если в этом возникнет необходимость, сможет врач педиатр, поэтому так важно сотрудничество родителей с врачом с самого первого года жизни малыша.
Нужно помнить, что в течение первого месяца педиатр осматривает ребенка еженедельно, далее если развитие малыша соответствует нормальным показателям, ежемесячно. Оценка физического развития ребенка от года до 10 лет. После того как Вашему малышу исполнился один год, он начинает расти «как на дрожжах». На втором году жизни он прибавляет примерно 2,5-4,0 кг, а рост увеличивается на 10-15 см. в возрасте от 3 до 5 лет малыш прибавляет по 2 кг и по 3 кг за год.
Окружность головы ребенка с 51 см в возрасте 5 лет увеличивается до 53-54 см в 12 летнем возрасте. В 5-8 лет происходит первое вытяжение, Но не все дети растут одинаково – в зависимости от самых разных факторов, например генетических. Дети низкорослых родителей обычно меньше своих сверстников, но процессы полового созревания у них происходят все-таки в положенные сроки. Более быстрый рост, чем у сверстников, при нормальных пропорциях тела характерен для детей высоких родителей. У некоторых малышей темп роста со второго года жизни замедляется, но через 2-3 года снова ускоряется до нормы.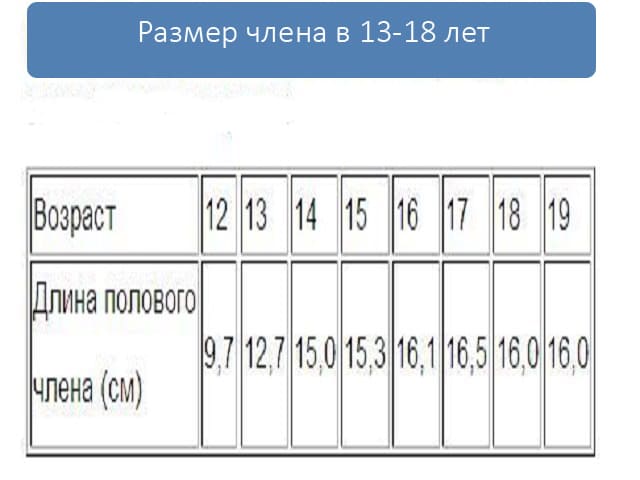 У них и рост, и начало полового созревания отстают на срок, в течение которого рост был замедлен, но окончательный рост соответствует генетическому потенциалу. Вы должны понимать: темпы роста ребенка не должны соответствовать каким – то точным параметрам, критерии «нормальности» – вовсе не жесткие, но тем не менее, отклонения в темпах роста ребенка могут быть и патологическими: например, грубо не соответствовать возрасту или сопровождаться нарушением пропорций тела. Подобные случаи требуют консультаций специалистов. Также необходимо осуществлять контроль и за массой тела. Как уже говорилось выше, недостаток и избыток массы тела требует пристального наблюдения врачей педиатров, эндокринологов. У детишек со сниженной массой тела отмечается снижение иммунологической реактивности организма, что приводит к частым простудным заболеваниям. А избыточный все – это фактор риска приобрести в будущем ожирение и все сопутствующие ему серьезные заболевания: атеросклероз, болезни сердца, рак толстой кишки и т.
У них и рост, и начало полового созревания отстают на срок, в течение которого рост был замедлен, но окончательный рост соответствует генетическому потенциалу. Вы должны понимать: темпы роста ребенка не должны соответствовать каким – то точным параметрам, критерии «нормальности» – вовсе не жесткие, но тем не менее, отклонения в темпах роста ребенка могут быть и патологическими: например, грубо не соответствовать возрасту или сопровождаться нарушением пропорций тела. Подобные случаи требуют консультаций специалистов. Также необходимо осуществлять контроль и за массой тела. Как уже говорилось выше, недостаток и избыток массы тела требует пристального наблюдения врачей педиатров, эндокринологов. У детишек со сниженной массой тела отмечается снижение иммунологической реактивности организма, что приводит к частым простудным заболеваниям. А избыточный все – это фактор риска приобрести в будущем ожирение и все сопутствующие ему серьезные заболевания: атеросклероз, болезни сердца, рак толстой кишки и т. д.
д.
Возможными причинами чрезмерной прибавки веса являются:
- Увеличение рекомендуемого объема пищи;
- Утоление жажды ребенка молоком, сладкими напитками или молочной смесью;
- Чрезмерное (более 50-100 мл в день) потребление сладких фруктовых соков и нектаров;
- Использование избытка калорийных продуктов – жира, сладкого, творога выпечки;
- Успокоение ребенка едой;
- Семейное переедание, искажающее у ребенка выработку реального ощущения потребности в пище;
- Насильственное кормление, воспитание привычки доедать все, что есть на тарелке.
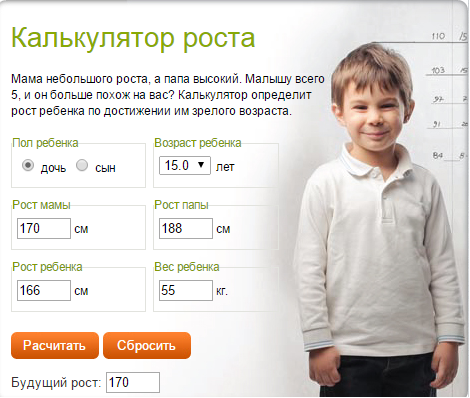
Наладить правильный режим питания, дать рекомендации по ежедневному рациону Вам сможет Ваш врач-педиатр и эндокринолог. Помните, пожалуйста, что на втором году жизни врач – педиатр осматривает ребенка 1 раз в квартал, с третьего года жизни 1 раз в полгода, на четвертом году и далее один раз в год. Ваш ребенок от 10 до 15 лет. Равномерное увеличение роста дошкольников сменяется его резким ускорением в подростковом возрасте.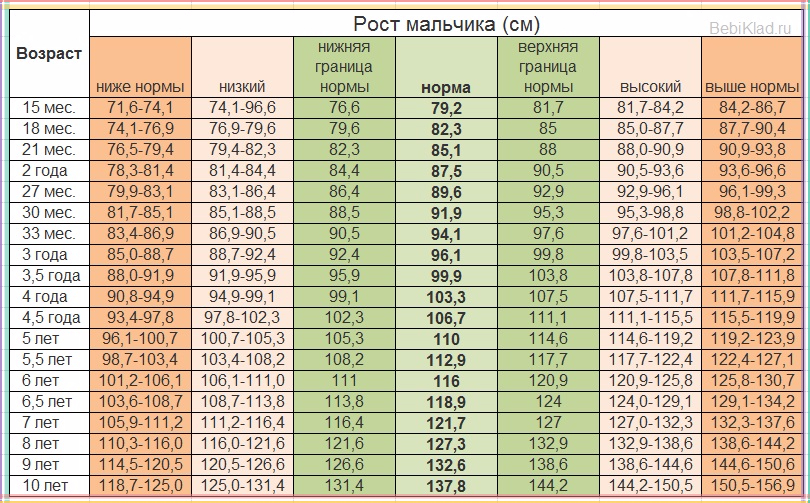 В 10-13 лет (для девочек) и в 12-15 лет (для мальчиков) происходит второе вытяжение и одновременно нарастание массы тела. Максимальный темп роста у девочек обычно бывает в 12 лет. Увеличение роста в это возрасте составляет примерно 8 см за год. Максимальное увеличение веса тела у девочек обычно бывает позже в 13 лет. У мальчиков максимальный темп роста обычно приходится на 14-15 лет и составляет примерно 10 см в год. Максимальное увеличение тела у мальчика происходит обычно с максимальным увеличением роста.Вероятный окончательный рост зависит от роста родителей. Его можно посчитать по такой формуле: Рост мальчика = 1\2 х (рост отца + рост матери) + 6,5 см Рост девочки = 1\2 х (рост отца + рост матери) – 6,5 см. Нужно учитывать возможную погрешность – окончательный рост может быть на 8,5 см больше или меньше.
В 10-13 лет (для девочек) и в 12-15 лет (для мальчиков) происходит второе вытяжение и одновременно нарастание массы тела. Максимальный темп роста у девочек обычно бывает в 12 лет. Увеличение роста в это возрасте составляет примерно 8 см за год. Максимальное увеличение веса тела у девочек обычно бывает позже в 13 лет. У мальчиков максимальный темп роста обычно приходится на 14-15 лет и составляет примерно 10 см в год. Максимальное увеличение тела у мальчика происходит обычно с максимальным увеличением роста.Вероятный окончательный рост зависит от роста родителей. Его можно посчитать по такой формуле: Рост мальчика = 1\2 х (рост отца + рост матери) + 6,5 см Рост девочки = 1\2 х (рост отца + рост матери) – 6,5 см. Нужно учитывать возможную погрешность – окончательный рост может быть на 8,5 см больше или меньше.
Самих мальчиков и их родителей часто волнует запаздывание с ускорением роста, а девочек, наоборот, беспокоит чрезмерно быстрый рост.Однако беспокоиться нужно только в том случае, если параметры роста ребенка существенно отличаются от параметров, указанных в специальных таблицах и графиках. В подобной ситуации необходимо обратиться к эндокринологу.
В подобной ситуации необходимо обратиться к эндокринологу.
Помните – есть методы способные повлиять на эти процессы. Одной из наиболее важных особенностей физического развития детей и подростков является неравномерность изменений скорости роста. У детей дистальные сегменты тела растут с большей скоростью и в более короткий срок по сравнению с верхними и проксимальными сегментами. Так, например, в период постнатального вытягивания стопа ребенка увеличивается более значительно, чем голень, а голень – больше, чем бедро. На этом фоне прирост длины шеи или высоты головы будет минимальным. В отдельные периоды эта особенность роста ребенка приводит к определенной диспропорциональности, некоторой неуклюжести в движениях и походке. И только в период полового созревания скорость роста туловища будет значительно больше скорости вытягивания нижних конечностей. Таким образом, физическое развитие детей и подростков должно постоянно находиться в поле зрения педиатров и организаторов здравоохранения. Физическое развитие тонко отражает здоровье поколения, благополучие окружающей среды и позволяет прогнозировать долголетие и жизнестойкость популяции.
Физическое развитие тонко отражает здоровье поколения, благополучие окружающей среды и позволяет прогнозировать долголетие и жизнестойкость популяции.
«Конечно, хочу попробовать себя в НХЛ». Лямкин – о Билялетдинове, Квартальнове и мечтах об Америке
Интервью с защитником «Ак Барса».
Никита Лямкин перешёл в «Ак Барс» летом 2017 года из «Кузни» в результате обмена сразу семерых хоккеистов на денежную компенсацию. Лямкин прижился лучше всех. Уже в дебютном сезоне он сыграл все 19 матчей казанской команды в плей-офф и помог ей завоевать Кубок Гагарина. Сейчас 25-летний защитник один из лидеров команды по игровому времени и один из лучших по показателю полезности.
В интервью «БИЗНЕС Online» Лямкин рассказал, как поехал в Канаду без знания английского, чем различается хоккей Зинэтулы Билялетдинова и Дмитрия Квартальнова и какие цели он ставит перед собой в будущем.
«В ДЕБЮТНОМ СЕЗОНЕ СИДЕЛ В РАЗДЕВАЛКЕ МОЛЧА»
– Никита, находитесь в предвкушении плей-офф?
– Да, хочется уже побыстрее начать. Кубок Гагарина – самая интересная часть сезона. Сейчас работаем над ошибками и тренируемся, стараемся не отвлекаться на посторонние вещи.
– Вы впервые сыграли в плей-офф в 2018 году. Какие тогда были эмоции?
– Бешеные! Всё-таки первый год в такой команде и сразу плей-офф. Не припомню, чтобы меня в жизни так трясло! Сейчас, думаю, уже не будет такого, хотя в первых играх мандраж наверняка будет у всех присутствовать, и у меня в том числе.
– В сезоне 2017/18 вам было 22 года. Как вы себя чувствовали в раздевалке?
– Я особо ни с кем не общался в команде – молча сидел и всё. Было круто: молодым помогали, давали втык, если надо. Саня Свитов нас держал в тонусе. Плей-офф прошёл на одном дыхании. Серьезные команды были на пути, а серии закончились со счетом 4 — 1, 4 — 1, 4 — 0 и 4 — 1. Мощная была команда, да и удача была на нашей стороне.
Серьезные команды были на пути, а серии закончились со счетом 4 — 1, 4 — 1, 4 — 0 и 4 — 1. Мощная была команда, да и удача была на нашей стороне.
– Зинэтула Билялетдинов помогал справиться с давлением?
– Честно сказать, он меня особо и не трогал. Указывал на ошибки – да, но не душил никогда.
– Несмотря на молодость, вы в том сезоне играли много: в среднем 15 минут в регулярном чемпионате и 19 – плей-офф. Благодаря чему произошел резкий скачок от юниора до ведущего игрока топового клуба КХЛ?
– Много я играл, потому что в сезоне выходили в семь защитников, а в плей-офф уже в три пары начали – то есть время, соответственно, увеличивалось и все три пары примерно одинаково играли. Приятно было проводить столько времени на льду и осознавать, что внёс вклад в победу.
– Как восприняли уход Билялетдинова и приход Квартальнова?
– Рабочие моменты, в принципе. Не сказать, что я суперрасстроился из-за ухода Зинэтулы Хайдяровича – он ведь по собственному желанию это сделал. По новому тренеру слухи уже ходили, и я не думал, что меня это как-то должно касаться – кто придёт, тот придёт. Я на это никак повлиять не мог.
По новому тренеру слухи уже ходили, и я не думал, что меня это как-то должно касаться – кто придёт, тот придёт. Я на это никак повлиять не мог.
– В чем разница между Билялетдиновым и Квартальновым?
– При Квартальнове мы играем в более быстрый хоккей. Пытаемся вывести шайбу из своей зоны и сразу пойти в атаку. При Билялетдинове, допустим, если шайба у нас, все ребята меняются, мы закатываемся и все впятером идём в зону. Сейчас же можем одного игрока оставить у синей линии и, если шайба отлетит – уже знаем, что есть, кому её принять. Следовательно, он пытается затащить её в зону соперника, пока мы меняемся. Четверо свежих игроков прибегают и пытаются её подобрать. Затем уже они её держат, а этот пятый идёт меняться на скамейку.
– При Квартальнове защитник может самостоятельно пойти в атаку. Вам это как-то импонирует?
– И при Билялетдинове можно было. Просто нужно делать это грамотно и вовремя. Не будешь же ты всю игру бегать, а потом тебе в ворота будут втыкать. Главное, чтобы атака на собственные ворота не пошла и гол не забили. Иначе спрос будет по-любому.
Главное, чтобы атака на собственные ворота не пошла и гол не забили. Иначе спрос будет по-любому.
– На открытой тренировке Квартальнов как-то жёстко пихал вам за ошибки.
– Тренер всем пихает – это нормальное явление. Если тебе что-то говорят, значит, это неспроста. Нужно прислушиваться, исправляться, чтобы в следующий раз не дать повода.
– Вы кому-то можете высказать претензии на тренировке?
– Я?! Нет. Бывают моменты, обсудим с кем-то из ребят, но это нормально, рабочая составляющая. Но чтобы мы поругались или что-то ещё – такого нет.
Фото: Сергей Елагин, БИЗНЕС Online«ПРИШЛО ВРЕМЯ ПОКАЗЫВАТЬ СЕБЯ И БЫТЬ ЛИДЕРОМ»
– О чём мечтаете в хоккее?
– Конечно, хочу играть за сборную России и попробовать себя в НХЛ. Это мечта каждого хоккеиста, и я не исключение. Интересно посмотреть, как там всё происходит. Неужели всё настолько серьёзно, как говорят по телевизору? Смотришь на НХЛ и удивляешься, как ребята там всё делают – как будто защитников нет, просто рвут. Опять-таки нужно ехать готовым. Много случаев, когда ребята уезжают при первой же возможности, а спустя некоторое время возвращаются в Россию. Потом пишут, что человек облажался.
Опять-таки нужно ехать готовым. Много случаев, когда ребята уезжают при первой же возможности, а спустя некоторое время возвращаются в Россию. Потом пишут, что человек облажался.
– Вы рванули из МХЛ в Канаду в 17 лет – в клуб главной юниорской лиги Квебека «Шикутими». Что вами двигало в этот момент?
– Тогда я неплохо играл по своему году в сборной России. Мы ездили на турнир в Канаду, меня заметили менеджеры юниорских лиг – поступило неплохое предложение. В этот же период в команду МХЛ в Новокузнецке приехал Юрий Гайлик. Так скажем, сомнительный тренер. Я был наслышан об его методиках. Уже когда уехал в Канаду, созванивался с ребятами и был в шоке. Каждое утро – тест Купера, бешеные нагрузки, которые просто убивают организм в этом возрасте.
Агент предложил поехать в Канаду. Говорил, что могут задрафтовать. Я молодой был, немного присели на уши. Конечно, выступил не на должном уровне, но набрался опыта и мне это помогло в КХЛ.
– Трудно было перебираться в другую страну в столь раннем возрасте?
– Да, тяжеловато. Сначала думал: «Да нормально, что там страшного-то?» А потом приехал и понял, что ни слова не могу сказать по-английски. Ни друзей, ни семьи рядом. Но через два месяца уже стало полегче – подучил английский, стал понимать ребят в команде и тренера. Плюс в моей лиге играло много русских ребят, мы пересекались, когда были игры. Общались и обсуждали моменты, происходящие у нас в жизни.
Сначала думал: «Да нормально, что там страшного-то?» А потом приехал и понял, что ни слова не могу сказать по-английски. Ни друзей, ни семьи рядом. Но через два месяца уже стало полегче – подучил английский, стал понимать ребят в команде и тренера. Плюс в моей лиге играло много русских ребят, мы пересекались, когда были игры. Общались и обсуждали моменты, происходящие у нас в жизни.
– Представим, что вы вернулись в 2013-й. Остались бы в России или поехали бы в Канаду?
– Поехал бы. Я не жалею, что съездил. Жалею, что не выступил на должном уровне. Во второй сезон вмешалась травма. Мне ногу порезали: ахилл и икроножную мышцу оперировали. Пропустил семь месяцев, считай весь сезон. Была возможность вернуться, но меня не задрафтовали, и я остался в Новокузнецке. Понимал, что уже подрос и смогу играть в КХЛ.
Фото: официальный сайт «Металлурга» Новокузнецка– В чемпионском «Ак Баре»-2018 вашим одноклубником был Андрей Марков. Расспрашивали его про НХЛ?
– Да, я у него поинтересовался по поводу некоторых тем. Он 16 лет провёл там, это было видно. Его хоккейная голова в 40 лет работала как надо. Говорил, конечно, что там очень тяжело – 82 игры, можно три дня подряд играть. Его приход помог и в игровом и в психологическом плане. Для меня в то время это вообще было что-то нереальное. Я играл в Новокузнецке, потом в «Барсе», а потом перешёл в первую команду – и в раздевалке сидят Марков, Данис Зарипов, Саня Свитов. Много опытных людей. Контраст был серьёзный. Смотрел, что и как они делают на льду – это было супер.
Он 16 лет провёл там, это было видно. Его хоккейная голова в 40 лет работала как надо. Говорил, конечно, что там очень тяжело – 82 игры, можно три дня подряд играть. Его приход помог и в игровом и в психологическом плане. Для меня в то время это вообще было что-то нереальное. Я играл в Новокузнецке, потом в «Барсе», а потом перешёл в первую команду – и в раздевалке сидят Марков, Данис Зарипов, Саня Свитов. Много опытных людей. Контраст был серьёзный. Смотрел, что и как они делают на льду – это было супер.
– Теперь кто-то уже смотрит на вас.
– Уже и возраст, надо показывать себя. Сейчас в раздевалке бывают ребята 2000-2001 года рождения. Мое время ушло, чтобы быть молодым, отсиживаться где-то в сторонке и играть 12 минут в матче на ноль. Надо делать результат и быть лидером – всё понятно. Всё от меня зависит.
«В СЕЗОНЕ ТЯЖЁЛЫХ ТРЕНИРОВОК НЕТ – ИГРАЕШЬ И КАЙФУЕШЬ!»
– Вы с Кристианом Хенкелем в декабре прошлого года посещали приют бездомных животных и насколько я знаю, определяющую роль сыграли ваши жены. Такие акции как-то помогают в сплочении команды?
Такие акции как-то помогают в сплочении команды?
– Ну какое это сплочение? (улыбается). У нас и без этого хорошие отношения. Просто жены договорились о поездке, хотели помочь собакам, покормить их, а мы с Крисом даже не знали об этом. Предложили поехать – мы и поехали.
– Пару лет назад вы активно увлекались компьютерными играми. Сейчас играете?
– Вечерком можно пару часиков порубиться. Но сейчас ребёнок есть, лучше с ним время проведу. Если раньше мог прийти и сразу сесть за компьютер, то сейчас час-два днём лучше посплю, потом уже надо с ребёнком поиграть, погулять.
– Вы сильно изменились с рождением ребёнка?
– Я бы не сказал. Жизнь, конечно, поменялась. Меньше свободного времени, другой уровень ответственности. Теперь просто понимание, что уже мы с женой взрослые, семья, ребенок, нам уже не по 18 лет.
– Для молодого хоккеиста чересчур большое внимание к играм – это зло?
– Честно, даже не знаю. На всех по-разному влияет, сколько случаев было. Тот же Макс Лазарев из «Ак Барса». Просто рвал и метал, за восемь игр по 25 очков набирал. Тяжело сказать, что у него что-то не получилось из-за компьютера. Хотя, где он сейчас?
На всех по-разному влияет, сколько случаев было. Тот же Макс Лазарев из «Ак Барса». Просто рвал и метал, за восемь игр по 25 очков набирал. Тяжело сказать, что у него что-то не получилось из-за компьютера. Хотя, где он сейчас?
– В ЦСК ВВС.
– Жаль. Макс – мастер спорта по спорту, так скажем (улыбается). Суперсильный и быстрый, ноги, голова – всё на месте. Но вот не знаю, что-то влияет, какие-то моменты.
Максим Лазарев / фото: Сергей Елагин, БИЗНЕС Online– Что заставляет вас подниматься по утрам и делать то, чем вы занимаетесь?
– Я с детства мечтал стать хоккеистом и счастлив, что есть возможность зарабатывать хорошие деньги, занимаясь любимым делом. Конечно, когда в семь утра просыпаешься, не думаешь: «А-а-а, сейчас пойду любимым делом позанимаюсь!» (смеётся) Бывает лень, конечно, но без усилий ничего не бывает. С неба ничего не падает. Сборы у нас тоже тяжёлые бывают, не хочется никогда через них проходить, но приходится. В сезоне потом таких сложных тренировок уже нет. Играешь и кайфуешь!
В сезоне потом таких сложных тренировок уже нет. Играешь и кайфуешь!
– Многие хоккеисты «плывут», когда им на карточку падает серьёзная сумма. Как вы справились с большими деньгами?
– У меня тёща бухгалтер, она нам помогает, вкладывает туда-сюда. Первые деньги отцу на машину пошли. Мне тяжело сказать, испортили ли меня деньги. Лучше спросить у окружающих.
– Ходили разговоры о продлении вашего контракта с «Ак Барсом», который заканчивается в конце сезона?
– Пока нет. Думаю, после главной стадии сезона будем о чем-то разговаривать. Если я этого, конечно, заслужу.
– Есть мнение, что для удачного контракта в НХЛ нужен «правильный» агент. Что думаете?
– Кто так говорит? (улыбается) Первый договор всё равно – контракт новичка. Насколько я знаю, он у всех одинаковый. А дальше уже от тебя зависит, насколько ты наиграешь – столько заработаешь.
– К чему вы сейчас стремитесь?
– В хоккее – развиваться, расти и зарабатывать не 10 очков за сезон. Вне хоккейной жизни – чтобы дома было хорошо, семья и родители были в достатке, больше меня ничего не интересует.
Вне хоккейной жизни – чтобы дома было хорошо, семья и родители были в достатке, больше меня ничего не интересует.
– Какой самый опрометчивый поступок в своей жизни вы можете назвать?
– Всё, что не делается – всё к лучшему!
ДОСЬЕ «БО Спорт»
Никита ЛЯМКИН
Дата рождения: 6 февраля 1996 года
Место рождения: Барнаул
Рост: 196 см
Вес: 97 кг
Хват: левый
Карьера: «Кузнецкие медведи» (Новокузнецк, МХЛ) – 2012/13, 2015 — 2017; «Шикутими» (Канада, лига Квебека) – 2013 — 2015; «Металлург» (Новокузнецк, КХЛ) – 2015 — 2017; «Ак Барс» (Казань) – с сезона 2017/18.
Достижения: чемпион России и обладатель Кубка Гагарина (2018), бронзовый призер чемпионата МХЛ (2017), серебряный призер чемпионата России (2020)
График роста: длина и вес плода, неделя за неделей
С самого начала беременности дети растут с разной скоростью, поэтому эти цифры являются средними. Фактическая длина и вес вашего ребенка могут существенно отличаться.
Фактическая длина и вес вашего ребенка могут существенно отличаться.
Не беспокойтесь, если УЗИ покажет, что ваш ребенок намного меньше или больше. (Ваш терапевт сообщит вам, если пришло время беспокоиться о том, насколько велик ваш ребенок.) К доношенному срок ваш ребенок может в конечном итоге весить менее 5 фунтов или более 9.
Примерно до 20 недель младенцев измеряют. от макушки (или макушки) к крупу (или низу).Это связано с тем, что в первой половине беременности ножки ребенка прижаты к его туловищу, и их очень трудно измерить.
После этого малышей измеряют с головы до пят.
См. Нашу статью о сроках беременности, чтобы узнать, как подсчитываются недели беременности и определяется гестационный возраст вашего ребенка. Если вы не знаете срок, воспользуйтесь нашим калькулятором срока, чтобы узнать.
| Срок беременности | Длина (США) | Вес (США) | Длина (см) | Масса (г) |
|---|---|---|---|---|
| (от макушки до крестца) | (от макушки до крестца) ) | |||
| 8 недель | 0. 63 дюйма 63 дюйма | 0,04 унции | 1,6 см | 1 грамм |
| 9 недель | 0,90 дюйма | 0,07 унции | 2,3 см | 2 грамма |
| 10 недель | 1,22 дюйма | 0,14 унции | 3,1 см | 4 грамма |
| 11 недель | 1,61 дюйма | 0,25 унции | 4,1 см | 7 граммов |
| 12 недель | 2.13 дюймов | 0,49 унции | 5,4 см | 14 граммов |
| 13 недель | 2,91 дюйма | 0,81 унции | 7,4 см | 23 грамма |
| 14 недель | 3,42 дюйма | 1,52 унции | 8,7 см | 43 грамма |
| 15 недель | 3,98 дюйма | 2,47 унции | 10,1 см | 70 граммов |
| 16 недель | 4. 57 дюймов 57 дюймов | 3,53 унции | 11,6 см | 100 граммов |
| 17 недель | 5,12 дюйма | 4,94 унции | 13 см | 140 граммов |
| 18 недель | 5,59 дюйма | 6,70 унций | 14,2 см | 190 граммов |
| 19 недель | 6,02 дюйма | 8,47 унций | 15,3 см | 240 граммов |
| 20 недель | 6.46 дюймов | 10,58 унций | 16,4 см | 300 граммов |
| (от макушки до пятки) | (от макушки до пятки) | |||
| 20 недель | 10,08 дюйма | 10,58 унций | 25,6 см | 300 граммов |
| 21 неделя | 10,51 дюйма | 12,70 унций | 26,7 см | 360 граммов |
| 22 недели | 10. 94 дюйма 94 дюйма | 15,17 унции | 27,8 см | 430 граммов |
| 23 недели | 11,38 дюйма | 1,10 фунта | 28,9 см | 501 грамм |
| 24 недели | 11,81 дюйма | 1,32 фунта | 30 см | 600 грамм |
| 25 недель | 13,62 дюйма | 1,46 фунта | 34,6 см | 660 грамм |
| 26 недель | 14.02 дюйма | 1,68 фунта | 35,6 см | 760 граммов |
| 27 недель | 14,41 дюйма | 1,93 фунта | 36,6 см | 875 граммов |
| 28 недель | 14,80 дюйма | 2,22 фунта | 37,6 см | 1005 граммов |
| 29 недель | 15,2 дюйма | 2,54 фунта | 38,6 см | 1153 грамма |
| 30 недель | 15. 71 дюйм 71 дюйм | 2,91 фунта | 39,9 см | 1319 граммов |
| 31 неделя | 16,18 дюйма | 3,31 фунта | 41,1 см | 1502 грамма |
| 32 недели | 16,69 дюйма | 3,75 фунта | 42,4 см | 1702 грамма |
| 33 недели | 17,20 дюйма | 4,23 фунта | 43,7 см | 1918 граммов |
| 34 недели | 17.72 дюйма | 4,73 фунта | 45 см | 2146 г |
| 35 недель | 18,19 дюйма | 5,25 фунта | 46,2 см | 2383 грамма |
| 36 недель | 18,66 дюйма | 5,78 фунтов | 47,4 см | 2622 грамма |
| 37 недель | 19,13 дюйма | 6,30 фунтов | 48,6 см | 2859 граммов |
| 38 недель | 19. 61 дюйм 61 дюйм | 6,80 фунта | 49,8 см | 3083 грамма |
| 39 недель | 19,96 дюйма | 7,25 фунта | 50,7 см | 3288 граммов |
| 40 недель | 20,16 дюйма | 7,63 фунта | 51,2 см | 3462 грамма |
| 41 неделя | 20,35 дюйма | 7,93 фунта | 51,7 см | 3597 грамм |
| 42 недели | 20.28 дюймов | 8,12 фунта | 51,5 см | 3685 граммов |
Куда дальше:
Таблица средней длины и веса плода
Во время беременности вы увидите, как ваша шишка становится больше по мере того, как ребенок развивается внутри вашей матки (матки). К 40 неделям средний ребенок весит 3,5 кг (7,6 фунта) и имеет длину около 51,2 см (20,2 дюйма) от головы до пят (Hill 2019). Но насколько велик твой ребенок прямо сейчас? Мы составили эту простую таблицу, чтобы показать вам длину и вес среднего ребенка от восьми недель беременности до родов.
Имейте в виду, что мальчики, как правило, длиннее и тяжелее девочек (Cole et al 2011, Villar et al 2014, 2016) и что каждый ребенок индивидуален. Так что не беспокойтесь, если измерения в вашей материнской записке отличаются от указанных ниже. Рост вашего ребенка будет проверяться во время беременности на следующих приемах:
Во время сканирования на свидании примерно на 12 неделе ваш сонографист измерит вашего ребенка от головы до ягодиц. Это называется длиной от корки до корки (CRL), и он будет использоваться для определения даты родов (NHS 2018).При сканировании аномалий, которое у вас будет примерно через 20 недель, ваш ребенок будет более активным, а это значит, что CRL не такой точный. Вместо этого ваш сонографист проверит окружность головы вашего ребенка (HC), окружность живота (AC) и длину бедренной кости (FL) (NHS 2018).
Для простоты в нашей таблице используются измерения длины от макушки до пятки от восьми до 19 недель, а затем от макушки до пятки до 42 недель.
| Неделя беременности | Длина (дюймы) | Вес (унции) | Длина (см) | Масса (г) |
|---|---|---|---|---|
| 8 недель | 0.6 дюймов | 0,04 унции | 1,6 см | 1 г |
| 9 недель | 0,9 дюйма | 0,07 унции | 2,3 см | 2 г |
| 10 недель | 1,2 дюйма | 0,1 унции | 3,1 см | 4 г |
| 11 недель | 1,6 дюйма | 0,2 унции | 4,1 см | 7 г |
| 12 недель | 2,1 дюйма | 0,5 унции | 5,4 см | 14 г |
| 13 недель | 2.9 дюймов | 0,8 унции | 7,4 см | 23 г |
| 14 недель | 3,4 дюйма | 1,5 унции | 8,7 см | 43 г |
| 15 недель | 4 дюйма | 2,5 унции | 10,1 см | 70 г |
| 16 недель | 4,6 дюйма | 3,5 унции | 11,6 см | 100 г |
| 17 недель | 5,1 дюйма | 4,9 унции | 13 см | 140 г |
| 18 недель | 5. 6 дюймов 6 дюймов | 6,7 унций | 14,2 см | 190 г |
| 19 недель | 6 дюймов | 8,5 унций | 15,3 см | 240 г |
Длина ниже от макушки до пятки:
| Неделя беременности | Длина (дюймы) | Вес (унции) | Длина (см) | Масса (г / кг) |
|---|---|---|---|---|
| 20 недель | 10 дюймов | 10,6 унций | 25.6 см | 300 г |
| 21 неделя | 10,5 дюйма | 12,7 унции | 26,7 см | 360 г |
| 22 недели | 10,9 дюйма | 15,2 унции | 27,8 см | 430 г |
| 23 недели | 11,4 дюйма | 1,1 фунта | 28,9 см | 500 г |
| 24 недели | 11,8 дюйма | 1,3 фунта | 30 см | 600 г |
| 25 недель | 13. 6 дюймов 6 дюймов | 1,5 фунта | 34,6 см | 660 г |
| 26 недель | 14 дюймов | 1,7 фунта | 35,6 см | 760 г |
| 27 недель | 14,4 дюйма | 1,9 фунта | 36,6 см | 875 г |
| 28 недель | 14,8 дюйма | 2,2 фунта | 37,6 см | 1 кг |
| 29 недель | 15,2 дюйма | 2,5 фунта | 38,6 см | 1.2 кг |
| 30 недель | 15,7 дюйма | 2,9 фунта | 39,9 см | 1,3 кг |
| 31 неделя | 16,2 дюйма | 3,3 фунта | 41,1 см | 1,5 кг |
| 32 недель | 16,7 дюйма | 3,7 фунта | 42,4 см | 1,7 кг |
| 33 недели | 17,2 дюйма | 4,2 фунта | 43,7 см | 1,9 кг |
| 34 недели | 17.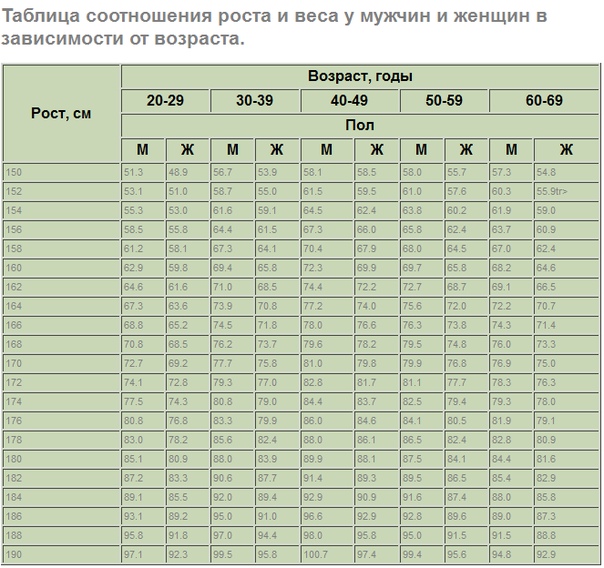 7 дюймов 7 дюймов | 4,7 фунта | 45 см | 2,1 кг |
| 35 недель | 18,2 дюйма | 5,3 фунта | 46,2 см | 2,4 кг |
| 36 недель | 18,7 дюйма | 5,7 фунта | 47,4 см | 2,6 кг |
| 37 недель | 19,1 дюйма | 6,3 фунта | 48,6 см | 2,9 кг |
| 38 недель | 19,6 дюйма | 6,8 фунта | 49,8 см | 3.1 кг |
| 39 недель | 20 дюймов | 7,2 фунта | 50,7 см | 3,3 кг |
| 40 недель | 20,2 дюйма | 7,6 фунта | 51,2 см | 3,5 кг |
| 41 неделя | 20,3 дюйма | 7,9 фунта | 51,5 см | 3,6 кг |
| 42 недели | 20,3 дюйма | 8,1 фунта | 51,7 см | 3,7 кг |
Подробнее на Ваш растущий ребенок:
Последний раз отзыв: сентябрь 2019 г.
Список литературы
Коул Т.Дж., Уильямс А.Ф., Райт С.М. и др.2011 г. Пересмотренные центили при рождении для веса, длины и окружности головы в диаграммах роста Великобритании и ВОЗ. Ann Hum Biol 38 (1): 7-11Hill MA. 2019. Развитие плода: длина — весовая таблица. Университет эмбриологии Нового Южного Уэльса. embryology.med.unsw.edu.au. [Проверено в сентябре 2019 г.]
NHS. 2018. Программа скрининга на аномалии плода: Руководство по программе. Программы скрининга NHS, аномалия плода. www.gov.uk [по состоянию на сентябрь 2019 г.]
Villar J, Cheikh Ismail L, Victora CG, et al.2014. Международные стандарты веса, длины и окружности головы новорожденных в разбивке по гестационному возрасту и полу: перекрестное исследование новорожденных в рамках проекта INTERGROWTH-21st. Ланцет 384 (9946): 857-68. www.thelancet.com [по состоянию на сентябрь 2019 г.]
Villar J, Giuliani F, Fenton TR, et al. 2016. Контрольные карты очень недоношенных при рождении INTERGROWTH-21-го размера. Ланцет 387 (10021): 844-5. www.thelancet.com [по состоянию на сентябрь 2019 г.]
Ланцет 387 (10021): 844-5. www.thelancet.com [по состоянию на сентябрь 2019 г.]
Профилактика преждевременных родов | Keep ‘Em Cookin’
Каждая беременная женщина подвержена риску преждевременных родов, но большинство женщин думают, что с ними этого никогда не случится.Когда они сталкиваются с приступом преждевременных родов, они могут не знать, что у них есть.
По данным доктора Эдмунда Фунаи, от 30 до 50 процентов женщин, у которых возникли преждевременные роды, будут рожать в срок. Ваши шансы на благополучные роды будут максимальными, если вы и ваш лечащий врач будете активно управлять своим риском преждевременных родов. Независимо от того, беременны ли вы в настоящее время или планируете беременность после недоношенного ребенка, вам следует обсудить приведенные ниже варианты со своим врачом или акушеркой.
Можно ли предотвратить преждевременные роды и преждевременные роды?
Длина шейки матки и другие изменения шейки матки
Многочисленные исследования показали, что длина шейки матки примерно на 20–24 неделе беременности является самым сильным индикатором риска преждевременных родов у беременной женщины. Длина шейки матки наиболее точно измеряется с помощью трансвагинального ультразвукового исследования, которое ваш врач может не проводить, если вы этого не попросите. Нормальная длина шейки матки у беременных составляет от 4 до 5 см.
Длина шейки матки наиболее точно измеряется с помощью трансвагинального ультразвукового исследования, которое ваш врач может не проводить, если вы этого не попросите. Нормальная длина шейки матки у беременных составляет от 4 до 5 см.
Что такое короткая шейка матки?
Одно исследование показало, что на 24 неделе беременности средняя длина шейки матки составляет 3,5 см. Если длина шейки матки меньше 2,2 см, вероятность преждевременных родов у женщины составляет 20 процентов. (Источник: Длина шейки матки и риск спонтанных преждевременных родов. Медицинский журнал Новой Англии; 29 февраля 1996 г .; том 334, номер 9: 567-572.)
Другое исследование показало, что при длине шейки матки 1,5 см или меньше риск самопроизвольных преждевременных родов составляет почти 50 процентов.(Источник: Американский журнал акушерства и гинекологии; июнь 2000 г .; том 182, выпуск 6, страницы 1458-1467). Ожидается, что длина шейки матки будет сокращаться по мере развития беременности, но не ожидается, что длина шейки матки составит от 3,0 до 3,5 см. до 32-36 недель:
до 32-36 недель:
- В возрасте от 16 до 20 недель нормальная длина шейки матки составляет от 4,0 до 4,5 см
- В возрасте от 24 до 28 недель нормальная длина шейки матки составляет от 3,5 до 4,0 см
- В возрасте от 32 до 36 недель нормальная длина шейки матки составляет от 3,0 до 3.5 см
Источник: FamilyPracticeNotebook.com
Большинство врачей назначают женщинам трансабдоминальное УЗИ примерно через 20 недель. Попросите специалиста по эхографии принять к сведению вашу длину шейки матки в это время и записать ее для себя. Если длина меньше 4 см, попросите специалиста по ультразвуковой диагностике сделать трансвагинальное УЗИ, чтобы получить более точное измерение. Обычно измерение проводят трижды в течение нескольких минут. Если длина тела меньше 4 см и у вас появятся ЛЮБЫЕ признаки преждевременных родов в последующие недели, запросите трансвагинальное УЗИ, чтобы можно было сравнить текущее измерение с предыдущим.
Короткая длина шейки матки от 20 до 24 недель является лучшим предиктором преждевременных родов:
- Длина менее 1 см: средний срок беременности 32 недели
- Длина менее 1,5 см: Средний гестационный возраст при рождении 33 недели
- Длина менее 2 см: средний срок беременности 34 недели
- Длина менее 2,5 см: средний срок беременности 36,5 недель
Источник: Американский журнал акушерства и гинекологии, июнь 2000 г.
При трансвагинальном ультразвуковом изображении можно увидеть как верхнюю, так и нижнюю часть шейки матки.Ваш лечащий врач может описать укорочение верхней части шейки матки как воронку, потому что шейка матки выглядит, как вы уже догадались, воронкой. (Щелкните здесь, чтобы увидеть изображение.)
Самая широкая часть воронки находится ближе всего к матке, а самая узкая — к влагалищу. Когда шейка матки укорачивается еще больше, на УЗИ она будет выглядеть как буква «V», а затем буква «U». Обычно шейка матки имеет форму трубы. По данным Radiopaedia, более 50% воронок до 25 недель связаны с 80% риском преждевременных родов.орг.
Обычно шейка матки имеет форму трубы. По данным Radiopaedia, более 50% воронок до 25 недель связаны с 80% риском преждевременных родов.орг.
После трансвагинального УЗИ ваш врач может провести ручное обследование, чтобы увидеть, не размягчилась, истончилась или расширилась шейка матки, что может быть признаком того, что роды уже начаты или в процессе.
Инъекции прогестерона, свечи и гель
О лучших результатах сообщалось у женщин, получавших еженедельные внутримышечные инъекции 17 альфа-гидроксипрогестерона капроата (также называемого 17P или просто «прогестерон»). Американский колледж акушеров и гинекологов продвигает использование инъекций прогестерона с 2003 года после двух рандомизированных плацебо-контролируемых исследований.В обоих исследованиях участниками были женщины, перенесшие ранее одноплодные преждевременные роды. В более крупном исследовании женщины получали инъекции прогестерона, начиная где-то между 16 и 21 неделями и продолжая до родов или до 37 недели, в зависимости от того, что наступило раньше.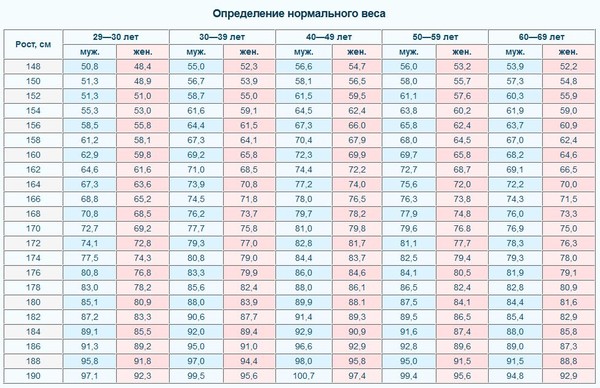
У женщин, получавших инъекции прогестерона, было на 34 процента меньше преждевременных родов, чем у женщин, получавших плацебо, и было снижение на 42 процента количества преждевременных родов до 32 недель. В меньшем исследовании у женщин, получавших вагинальные суппозитории с прогестероном, частота преждевременных родов составляла 2.7 процентов по сравнению с 18,6 процентами в группе плацебо.
Если у вас были преждевременные роды во время предыдущей беременности или если у вас короткая шейка матки во время текущей беременности, попросите врача объяснить преимущества прогестерона и узнать, как получить рецепт.
Makena — это торговая марка одобренной FDA инъекции прогестерона для профилактики преждевременных родов, но ее нет в аптеке на углу. Ваш лечащий врач заполнит форму рецепта на сайте www.makena.com, а затем представитель Makena позвонит вам и сообщит информацию о вашем страховом покрытии и наличных расходах. Makena отправит вам товар. Ваша страховка может покрывать еженедельное посещение медсестрой для введения вам инъекции, или член семьи или медицинский работник может предоставить ее вам.
Основным побочным эффектом укола является боль в месте укола, которую можно сравнить с укусом комара. Он будет варьироваться по боли, зуду и опухоли от женщины к женщине и даже от прививки к прививке.
Некоторые страховые планы не покрывают инъекции прогестерона, но вместо этого покрывают стоимость прогестероновых суппозиториев, таблеток прогестерона или прогестеронового геля. Эти типы прогестерона используются не по прямому назначению для предотвращения преждевременных родов. Это означает, что эти различные формы прогестерона использовались в прошлом и оказались безопасными, но FDA не позволит производителям рекламировать их как эффективные для предотвращения преждевременных родов.
Метаанализ пяти отдельных исследований показал, что использование вагинального геля прогестерона у женщин с короткой шейкой матки, но без симптомов преждевременных родов снижает риск преждевременных родов до 33 недель на 42 процента по сравнению с плацебо. статья, опубликованная в декабре 2011 г. в Американском журнале акушерства и гинекологии.Также произошло значительное снижение частоты преждевременных родов до 35, 34, 30 и 28 недель. Спросите своего врача, какой вариант подходит вам лучше всего.
в Американском журнале акушерства и гинекологии.Также произошло значительное снижение частоты преждевременных родов до 35, 34, 30 и 28 недель. Спросите своего врача, какой вариант подходит вам лучше всего.
Серклаж хирургический
Серкляж — это шов, наложенный вокруг шейки матки, чтобы предотвратить ее слишком быстрое расширение. Бывают брюшные и вагинальные серкляжи. Два типа вагинальных серкляжей — это Макдональдс и Широдкар. И то, и другое может быть выполнено с использованием различных швов (швов). Абдоминальные серкляжи выполнялись во время и до беременности и обычно выполняются после неудачных вагинальных процедур.
Несостоятельность шейки матки обычно характеризуется безболезненным расширением шейки матки, приводящим к потере беременности или преждевременным родам. В большинстве случаев это обнаруживается, когда женщина приходит на плановый визит в офис или на УЗИ, и при осмотре обнаруживается, что шейка матки случайно расширена. То, что начинается с безболезненного расширения, может превратиться в преждевременные роды, когда шейка матки сильно расширится.
Женщинам, у которых впервые диагностирована цервикальная недостаточность, врач может попытаться ввести серкляж, если женщина находится во втором триместре.Эта процедура может быть технически сложной, если шейка матки значительно расширена. Для женщин с цервикальной недостаточностью в анамнезе во время предыдущей беременности лечение может включать установку серкляжа в конце первого триместра.
Ограниченная деятельность (постельный режим)
Ваш врач может порекомендовать снизить уровень активности, если у вас начались схватки до 37 недель. Некоторые схватки, называемые схватками Брэкстона-Хикса или «тренировочные схватки», допустимы до этого, но не стесняйтесь позвонить своему врачу, чтобы описать, что вы чувствуете.У некоторых женщин наблюдается раздражение матки. У этих женщин схватки могут быть вызваны любым количеством действий, включая наклоны, подъем и спуск по лестнице и половой акт. Обратите внимание на то, как часто вы чувствуете напряжение в животе и какие действия вызывают его сокращение, и обсудите это со своим врачом.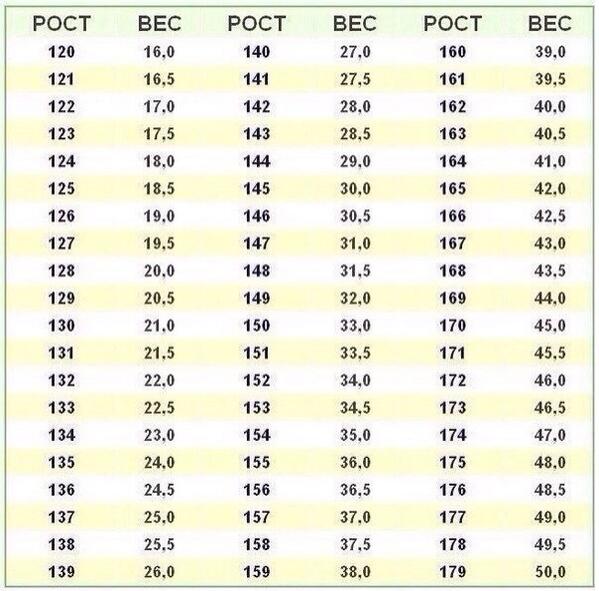
Ограничение физической активности также может помочь облегчить ощущение вагинального давления, которое возникает, когда ребенок низко прижимается к шейке матки. Каждый раз, когда у вас повышается давление, обязательно обращайтесь к врачу, особенно если у вас есть какие-либо из этих симптомов преждевременных родов.
Также спросите о длине шейки матки. Короткая шейка матки может вызывать это чувство давления, а диагноз короткой шейки матки может помочь определить ваш риск преждевременных родов.
Сохранение гидратации / внутривенные жидкости
Обезвоживание может вызвать сокращение матки. Обязательно выпивайте не менее восьми стаканов воды или других напитков без кофеина по 8 унций каждый день. Пейте еще больше в теплую погоду, даже если вы находитесь в помещении. Вы должны пить достаточно, чтобы моча стала прозрачной.Переполненный мочевой пузырь также может вызвать схватки, поэтому не ждите, чтобы сходить в ванную, когда почувствуете позыв. Если вы лечитесь в больнице от преждевременных родов, первое, что они сделают, — это начнут вливать жидкости. Это связано с тем, что при обезвоживании объем крови уменьшается. По мере уменьшения объема крови увеличивается концентрация гормона, вызывающего схватки (окситоцина). Внутривенное введение жидкости не может «вылечить» преждевременные роды, вызванные другими причинами, но хорошее увлажнение может улучшить приток крови к матке и сохранить стабильный уровень околоплодных вод.
Это связано с тем, что при обезвоживании объем крови уменьшается. По мере уменьшения объема крови увеличивается концентрация гормона, вызывающего схватки (окситоцина). Внутривенное введение жидкости не может «вылечить» преждевременные роды, вызванные другими причинами, но хорошее увлажнение может улучшить приток крови к матке и сохранить стабильный уровень околоплодных вод.
Низкая доза аспирина
На преэклампсию приходится 15% преждевременных родов в США. Согласно статье, опубликованной Целевой группой профилактических служб США, в ходе клинических испытаний было показано, что использование низких доз аспирина снижает риск преэклампсии на 24% и риск преждевременных родов на 14%. USPTF рекомендует женщинам с высоким риском преэклампсии принимать одну небольшую дозу аспирина (81 мг) в день в качестве профилактического лекарства после 12 недель беременности.
Факторы риска преэклампсии включают преэклампсию в анамнезе, задержку внутриутробного развития (ЗВУР), преждевременные роды, отслойку плаценты или смерть плода. Факторы риска, не связанные с беременностью, включают прегестационный диабет 1 или 2 типа, хроническую гипертензию, почечные заболевания и аутоиммунные заболевания. Риск преэклампсии также выше при беременности более чем одним ребенком.
Факторы риска, не связанные с беременностью, включают прегестационный диабет 1 или 2 типа, хроническую гипертензию, почечные заболевания и аутоиммунные заболевания. Риск преэклампсии также выше при беременности более чем одним ребенком.
% PDF-1.5
%
693 0 obj>
эндобдж
xref
693 75
0000000016 00000 н.
0000002491 00000 н.
0000001796 00000 н.
0000002556 00000 н.
0000003774 00000 н.
0000003887 00000 н.
0000009236 00000 п.
0000009374 00000 п.
0000009513 00000 н.
0000009653 00000 п.
0000009833 00000 н.
0000010010 00000 п.
0000010190 00000 п.
0000010367 00000 п.
0000010505 00000 п.
0000010618 00000 п.
0000018007 00000 п.
0000023134 00000 п.
0000028540 00000 п.
0000034140 00000 п.
0000039714 00000 п.
0000045265 00000 п.
0000050821 00000 п.
0000053519 00000 п.
0000053907 00000 п.
0000053976 00000 п.
0000055752 00000 п.
0000055953 00000 п.
0000056251 00000 п.
0000056320 00000 п.
0000058262 00000 п.
0000058464 00000 н.
0000058713 00000 п. 0000058782 00000 п.
0000060503 00000 п.
0000060706 00000 п.
0000060953 00000 п.
0000061022 00000 п.
0000061222 00000 п.
0000061248 00000 п.
0000061679 00000 п.
0000061705 00000 п.
0000062082 00000 п.
0000062108 00000 п.
0000062487 00000 п.
0000062513 00000 п.
0000062860 00000 п.
0000062935 00000 п.
0000063737 00000 п.
0000064589 00000 п.
0000068254 00000 п.
0000083554 00000 п.
0000109471 00000 п.
0000134906 00000 н.
0000152316 00000 н.
0000175466 00000 н.
0000198016 00000 н.
0000220155 00000 н.
0000242039 00000 н.
0000252366 00000 н.
0000256411 00000 н.
0000276672 00000 н.
0000295987 00000 н.
0000313796 00000 н.
0000336370 00000 п.
0000358310 00000 н.
0000385027 00000 н.
0000408859 00000 н.
0000429460 00000 н.
0000441473 00000 н.
0000455104 00000 п.
0000483877 00000 н.
0000504740 00000 н.
0000530714 00000 н.
0000553592 00000 н.
трейлер
] >>
startxref
0
%% EOF
695 0 obj> поток
xb`Pc`we`c0ff @
0000058782 00000 п.
0000060503 00000 п.
0000060706 00000 п.
0000060953 00000 п.
0000061022 00000 п.
0000061222 00000 п.
0000061248 00000 п.
0000061679 00000 п.
0000061705 00000 п.
0000062082 00000 п.
0000062108 00000 п.
0000062487 00000 п.
0000062513 00000 п.
0000062860 00000 п.
0000062935 00000 п.
0000063737 00000 п.
0000064589 00000 п.
0000068254 00000 п.
0000083554 00000 п.
0000109471 00000 п.
0000134906 00000 н.
0000152316 00000 н.
0000175466 00000 н.
0000198016 00000 н.
0000220155 00000 н.
0000242039 00000 н.
0000252366 00000 н.
0000256411 00000 н.
0000276672 00000 н.
0000295987 00000 н.
0000313796 00000 н.
0000336370 00000 п.
0000358310 00000 н.
0000385027 00000 н.
0000408859 00000 н.
0000429460 00000 н.
0000441473 00000 н.
0000455104 00000 п.
0000483877 00000 н.
0000504740 00000 н.
0000530714 00000 н.
0000553592 00000 н.
трейлер
] >>
startxref
0
%% EOF
695 0 obj> поток
xb`Pc`we`c0ff @
Индекс амниотической жидкости — обзор
Ультразвук.

Объем околоплодных вод оценивается с помощью AFI или SDP. AFI — это сумма самых глубоких вертикальных карманов в каждом квадранте матки, за исключением петель пуповины или частей плода (рис. 119.1). 14 SDP — это показатель SDP жидкости (рис. 119.2). При многоплодной беременности обычно указывается SDP для каждого плода (рис. 119.3).
Аномалии отмечаются примерно в 20% случаев многоводия, 20 особенно при нарушении глотания плода. Микрогнатия плода или расщелина губы / неба могут затруднять глотание.Эти аномалии связаны с множественными генетическими синдромами и анеуплоидиями. Аномальная функция мозга также может нарушить глотание, и плод следует обследовать на предмет выявления нарушений центральной нервной системы, включая дефекты нервной трубки, расширенные желудочки, внутримозговые кисты или признаки слияния или нарушения миграции.
В грудной клетке смещение средостения может указывать на внутригрудное образование, вызывающее сжатие пищевода, такое как врожденная диафрагмальная грыжа (рис.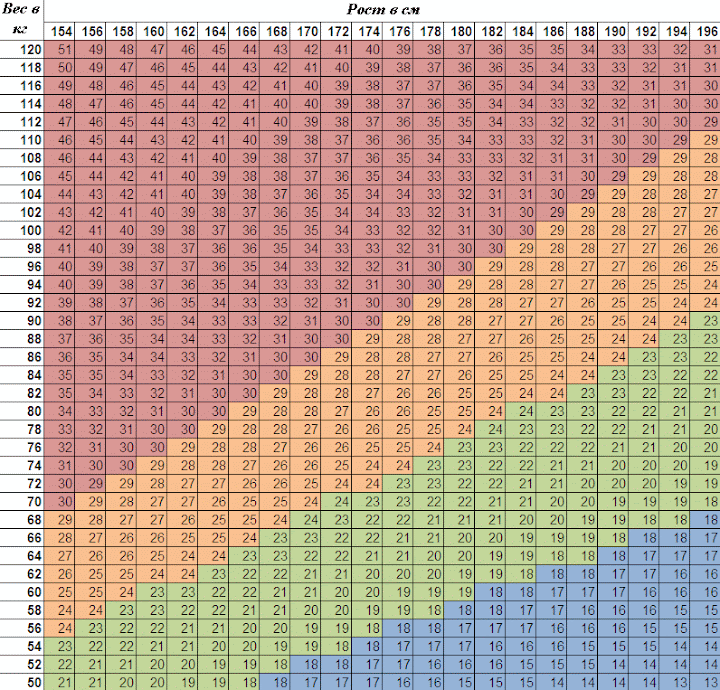 119.4) или кистозно-аденоматоидная мальформация легкого.В брюшной полости плода может быть аномально маленький желудок или его отсутствие в случае многоводия, что указывает на трахеопищеводный свищ или атрезию пищевода (рис. 119.5). Атрезия двенадцатиперстной кишки, неперфорированный задний проход, атрезия хоан и другие желудочно-кишечные непроходимости могут проявляться многоводием, а также расширенными петлями кишечника или «двойным пузырем» в брюшной полости, особенно после второго триместра. 18 Узкая грудная клетка, особенно в сочетании с укороченными конечностями, может указывать на дисплазию скелета.Контрактуры конечностей могут наблюдаться при синдроме акинезии плода, который связан с уменьшением глотания плода.
119.4) или кистозно-аденоматоидная мальформация легкого.В брюшной полости плода может быть аномально маленький желудок или его отсутствие в случае многоводия, что указывает на трахеопищеводный свищ или атрезию пищевода (рис. 119.5). Атрезия двенадцатиперстной кишки, неперфорированный задний проход, атрезия хоан и другие желудочно-кишечные непроходимости могут проявляться многоводием, а также расширенными петлями кишечника или «двойным пузырем» в брюшной полости, особенно после второго триместра. 18 Узкая грудная клетка, особенно в сочетании с укороченными конечностями, может указывать на дисплазию скелета.Контрактуры конечностей могут наблюдаться при синдроме акинезии плода, который связан с уменьшением глотания плода.
Водянка плода (отек кожи, асцит, плевральный или перикардиальный выпот) с многоводием должно вызывать подозрение на анеуплоидию или инфекцию, в частности, если есть другие признаки (внутрибрюшные или внутричерепные кальцификации, ограничение роста и утолщение плаценты).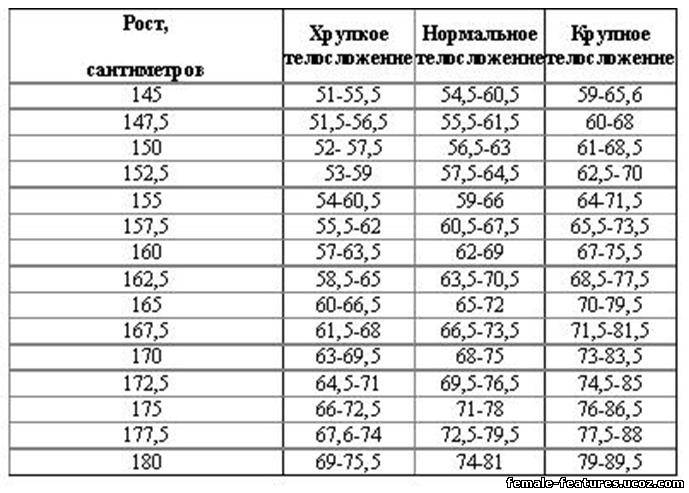 При отсутствии других результатов следует заподозрить анемию плода и провести допплеровское исследование для оценки.В плаценте может быть выявлена другая патология, например хориоангиома, которая может быть связана с многоводием из-за повышенного сердечного выброса плода.
При отсутствии других результатов следует заподозрить анемию плода и провести допплеровское исследование для оценки.В плаценте может быть выявлена другая патология, например хориоангиома, которая может быть связана с многоводием из-за повышенного сердечного выброса плода.
В отсутствие явных аномалий плода неврологическое или опорно-двигательного расстройства должны быть рассмотрены. Двумерное и трехмерное (3D) или четырехмерное (4D) УЗИ может прояснить механизм глотания плода; если это выглядит ненормально, подозрение на нервно-мышечное расстройство увеличивается. Динамическая визуализация с помощью 4D US может выявить двигательные нарушения, такие как синдромы акинезии.
Многоводие в условиях монохориальной многоплодной беременности вызывает опасения по поводу синдрома трансфузии близнецов, особенно если у другого плода маловодие (рис. 119.6) (глава 162).
Допплер-УЗИ следует учитывать при оценке плода с многоводием. Допплерография средней мозговой артерии показана при подозрении на анемию (главы 123 и 124) и синдроме двойного переливания крови (см. Главу 162). Даже если подозрение на эти состояния невелико, допплерография может предоставить информацию о благополучии плода; существует обратная зависимость между снижением индекса допплеровской пульсации средней мозговой артерии и увеличением AFI, что предполагает перераспределение кровотока в мозг. 21,22 Повышение SDP и давления околоплодных вод коррелирует со снижением pH пуповины плода. 23,24
Главу 162). Даже если подозрение на эти состояния невелико, допплерография может предоставить информацию о благополучии плода; существует обратная зависимость между снижением индекса допплеровской пульсации средней мозговой артерии и увеличением AFI, что предполагает перераспределение кровотока в мозг. 21,22 Повышение SDP и давления околоплодных вод коррелирует со снижением pH пуповины плода. 23,24
Наконец, трехмерная УЗИ-визуализация может быть полезной для оценки лица плода, включая нижнюю челюсть, в случаях микрогнатии. Как отмечалось ранее, 4D УЗИ позволяет наблюдать глотание плода, что может указывать на нервно-мышечное расстройство.
Нормальный размер печени и ваше здоровье
Печень — самый большой и самый тяжелый внутренний орган тела.Он служит многим важным целям, в том числе регулирует уровень химических веществ в крови, заставляет желчь переваривать жиры, а также вырабатывает холестерин, белки плазмы крови и иммунные факторы.
У взрослых печень весит немногим более 3 фунтов.
С возрастом печень меняется в размерах, и определенные состояния здоровья могут ее увеличивать.
У мужчин, как правило, печень больше, чем у женщин. Обычно это происходит потому, что мужские тела обычно больше. Хотя размеры печени могут незначительно отличаться, есть некоторые исследования о среднем размере печени в зависимости от возраста.
Одно такое исследование было опубликовано в журнале Indian Pediatrics. Исследователи провели ультразвуковое обследование 597 здоровых детей в возрасте от 1 до 12 лет.
Ниже приведены результаты исследования средней длины печени у мальчиков:
Ниже приведены результаты для длины печени у девочек:
Размер печени может варьироваться в зависимости от пола, индекса массы тела, роста, количества потребляемого алкоголя. , и многие другие факторы.
В более раннем исследовании, опубликованном в Journal of Ultrasound in Medicine, измерялся средний диаметр печени более чем 2080 участников мужского и женского пола в возрасте от 18 до 88 лет по среднеключичной линии, которая представляет собой воображаемую линию, движущуюся вниз по вашему телу, начиная с середины.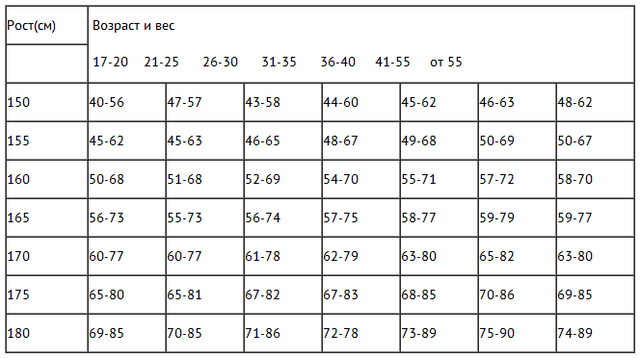 ключицы.
ключицы.
Результаты исследования показали следующее:
Исследование представляет собой одну из самых больших популяций, изученных в отношении средней длины печени, и пришло к выводу, что средний размер печени у взрослых составлял 5,5 дюймов (дюймов) или 14 сантиметров (см).
Врачи используют методы визуализации для оценки размера печени. Иногда, когда печень сильно увеличена, врач может определить увеличение на рентгеновском снимке. Когда они хотят большей точности, они обычно используют ультразвук.
Ультразвук — это безболезненный метод визуализации, который использует звуковые волны для сравнения твердых органов с другими окружающими предметами, такими как кровь.Поскольку ультразвук использует звуковые волны, он не подвергает человека воздействию радиации, как это делают многие методы визуализации.
Как правило, УЗИ проводит человек, специализирующийся на УЗИ, известный как врач-УЗИ или врач-терапевт. Вы ложитесь, и они с помощью специальной палочки передают изображения печени на ультразвуковой экран. Размер печени измеряется на экране.
Размер печени измеряется на экране.
Печень не является пропорциональным органом. Его доли бывают разных размеров и могут быть больше и меньше в зависимости от того, где специалист по УЗИ проводит измерения.Эти различия могут вызвать некоторую точность отклонения. Врач также обычно сравнивает эти результаты с другими визуализирующими исследованиями, которые могут включать компьютерную томографию.
Состояние увеличения печени называется гепатомегалией. Когда печень становится больше, это не всегда вызывает симптомы. Некоторые люди могут сообщать о чувстве переполнения или давления в животе.
Увеличение печени может быть вызвано различными заболеваниями.
Острый гепатит
Острый гепатит — это воспаление печени, вызванное одним из пяти вирусов гепатита.Организм может избавиться от вируса, или у человека может развиться хронический гепатит, такой как гепатит B или гепатит C.
Атрезия желчных путей
Атрезия желчных путей — редкое заболевание, которое влияет на размер или наличие желчных протоков.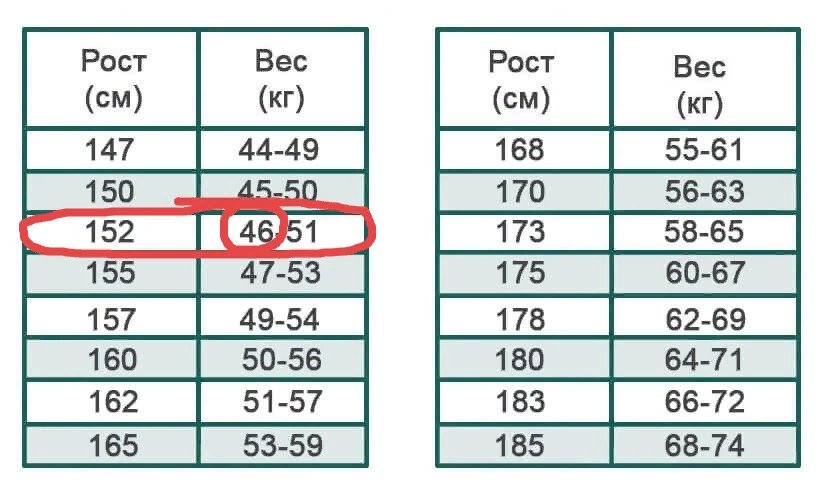 Для лечения часто требуется хирургическое вмешательство.
Для лечения часто требуется хирургическое вмешательство.
Цирроз
Цирроз может быть результатом хронического употребления алкоголя, гепатита или других заболеваний печени. Лечение цирроза печени замедляет дальнейшее рубцевание.
Жировая печень
Жировая печень — это состояние, которое может возникнуть из-за чрезмерного употребления алкоголя или увеличения веса.Это можно исправить на ранних стадиях с помощью похудания и отказа от алкоголя.
Инфекционный мононуклеоз
Инфекционный мононуклеоз — это вирусное заболевание, вызываемое вирусом Эпштейна-Барра. Многие люди почувствуют себя лучше через 2 недели или несколько месяцев.
Рак печени
Различные виды рака могут поражать печень. Лечение зависит от типа рака, но может включать хирургическое вмешательство и лучевую терапию.
Правожелудочковая недостаточность
Правожелудочковая недостаточность может вызвать скопление избыточной жидкости в кровеносных сосудах печени.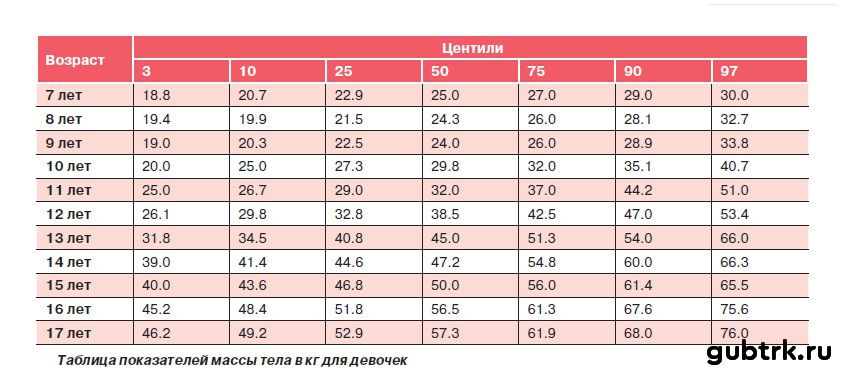 Лечение обычно направлено на уменьшение скопления жидкости и улучшение функции сердца при этом серьезном побочном эффекте сердечной недостаточности.
Лечение обычно направлено на уменьшение скопления жидкости и улучшение функции сердца при этом серьезном побочном эффекте сердечной недостаточности.
Кроме того, редкие заболевания, такие как болезнь Гоше, болезнь Вильсона или болезнь Ниманна-Пика, могут вызывать увеличение печени. Лечение этих заболеваний зависит от состояния.
Если у вас увеличена печень, ваш врач, скорее всего, рассмотрит ваши общие симптомы, историю болезни, визуализацию и исследования крови, прежде чем поставить диагноз.
Поскольку ваша печень жизненно важна для вашего здоровья, вы должны делать следующее, чтобы поддерживать хорошее здоровье печени:
- Поддерживайте здоровый вес для вас. Увеличение веса может привести к состоянию, называемому неалкогольной жировой болезнью печени.
- Делайте упражнения не менее 30 минут в день. Упражнения помогают сжигать лишний жир для получения энергии. Это также снижает вероятность возникновения ожирения печени.
 Даже если вам кажется, что у вас нет лишних 30 минут, попробуйте разделить упражнение на два 15-минутных или три 10-минутных занятия.
Даже если вам кажется, что у вас нет лишних 30 минут, попробуйте разделить упражнение на два 15-минутных или три 10-минутных занятия. - Не курите. Курение содержит токсины, которые могут повредить клетки печени и большинство других клеток вашего тела.Бросить курить может быть очень сложно, но врач может помочь вам составить план, который подходит именно вам.
- Ограничьте употребление алкоголя. Если вы пьете, одна порция в день для женщин и не более двух порций в день для мужчин — умеренное количество, благоприятное для печени. Если у вас уже есть заболевание, которое влияет на функцию печени, врач может посоветовать вам вообще не пить.
- Избегайте токсинов. Химические вещества, такие как чистящие средства, аэрозоли, инсектициды и добавки, содержат токсины, которые могут повредить вашу печень.Примите надлежащие меры предосторожности, например наденьте маску и перчатки, и используйте их в проветриваемом помещении.

- Защита от гепатита. Гепатит B и C — это две формы заболевания печени, которые могут вызывать хронические повреждения. Обычно они передаются половым путем или при совместном использовании игл с человеком, страдающим этими заболеваниями.
- Не смешивайте наркотики и алкоголь. Печень фильтрует многие лекарства, а также алкоголь. Сочетание этих двух факторов может чрезмерно нагрузить вашу печень и привести к ее повреждению.Если вы принимаете много лекарств, в том числе пищевых добавок, рекомендуется проконсультироваться с врачом по списку, чтобы убедиться, что вы не переусердствуете.
- Сделайте прививку. Существуют вакцины против гепатита А и гепатита В. Они могут помочь защитить вас и вашу печень.
Если у вас есть дополнительные вопросы о сохранении здоровья печени, обратитесь к врачу.
Печень — важный орган, который растет с возрастом. Если печень увеличена, врач может провести различные визуализационные исследования и другие тесты, чтобы определить первопричину. Если вас беспокоит, что ваши симптомы являются результатом увеличения печени, обратитесь к врачу.
Если вас беспокоит, что ваши симптомы являются результатом увеличения печени, обратитесь к врачу.
Каким должен быть оптимальный интервал между двумя ультразвуковыми исследованиями?
Справочная информация . Индекс околоплодных вод (AFI) является одним из основных и решающих компонентов биофизического профиля плода и сам по себе может предсказать исход беременности. Очень низкие значения связаны с задержкой внутриутробного развития и почечными аномалиями плода, тогда как высокие значения могут указывать на аномалии желудочно-кишечного тракта плода, сахарный диабет у матери и т. Д.Однако, прежде чем принимать решение о стандартах отсечения аномальных значений для местного населения, следует определить нормальный диапазон для конкретного гестационного возраста и идеальный интервал тестирования. Цели . Установить референсные стандарты для AFI для местного населения после 34 недель беременности и определить оптимальный интервал сканирования для оценки AFI в третьем триместре у антенатальных женщин с низким риском. Материалы и методы . Проспективная оценка AFI была проведена у 50 здоровых беременных женщин в возрасте от 34 до 40 недель с недельными интервалами.Динамика объема околоплодных вод изучалась с увеличением гестационного возраста. В исследование были включены только одноплодные беременности низкого риска с точно установленным гестационным возрастом, которые были доступны для всех еженедельных сканирований от 34 до 40 недель. Женщины с гестационным или явным сахарным диабетом, гипертоническими нарушениями беременности, преждевременным разрывом плодных оболочек и врожденными аномалиями у плода, а также женщины, родившие до 40 полных недель, были исключены из исследования. Для измерения AFI полость матки была условно разделена на четыре квадранта вертикальной и горизонтальной линиями, проходящими через пупок.Трансабдоминальный зонд с линейной решеткой использовался для измерения самого большого вертикального кармана (в см) в перпендикулярной плоскости к коже живота в каждом квадранте.
Материалы и методы . Проспективная оценка AFI была проведена у 50 здоровых беременных женщин в возрасте от 34 до 40 недель с недельными интервалами.Динамика объема околоплодных вод изучалась с увеличением гестационного возраста. В исследование были включены только одноплодные беременности низкого риска с точно установленным гестационным возрастом, которые были доступны для всех еженедельных сканирований от 34 до 40 недель. Женщины с гестационным или явным сахарным диабетом, гипертоническими нарушениями беременности, преждевременным разрывом плодных оболочек и врожденными аномалиями у плода, а также женщины, родившие до 40 полных недель, были исключены из исследования. Для измерения AFI полость матки была условно разделена на четыре квадранта вертикальной и горизонтальной линиями, проходящими через пупок.Трансабдоминальный зонд с линейной решеткой использовался для измерения самого большого вертикального кармана (в см) в перпендикулярной плоскости к коже живота в каждом квадранте. Индекс околоплодных вод был получен путем сложения этих четырех измерений. Статистический анализ проводился с использованием программного обеспечения SPSS (версия 16, Чикаго, Иллинойс). Кривые процентилей (5-й, 50-й и 95-й центили) были построены для сравнения с другими исследованиями. Коэффициент Коэна использовался для изучения величины изменений в разные промежутки времени. Результаты .Начиная с 34 недель до 40 недель, было доступно 50 ультразвуковых измерений на каждом сроке беременности. Среднее (стандартное отклонение) значений AFI (в см) составило 34 Вт: 14,59 (1,79), 35 Вт: 14,25 (1,57), 36 Вт: 13,17 (1,56), 37 Вт: 12,48 (1,52), 38 Вт: 12,2 (1,7) и 39 Вт: 11,37 (1,71). Граница 5-го процентиля составила 8,7 см на 40 неделе. По мере приближения срока беременности наблюдалось постепенное снижение значений AFI. Существенное снижение AFI отмечалось каждые две недели. Кривая AFI, полученная в результате исследования, значительно различалась по сравнению с уже опубликованными данными как из Индии, так и за рубежом.
Индекс околоплодных вод был получен путем сложения этих четырех измерений. Статистический анализ проводился с использованием программного обеспечения SPSS (версия 16, Чикаго, Иллинойс). Кривые процентилей (5-й, 50-й и 95-й центили) были построены для сравнения с другими исследованиями. Коэффициент Коэна использовался для изучения величины изменений в разные промежутки времени. Результаты .Начиная с 34 недель до 40 недель, было доступно 50 ультразвуковых измерений на каждом сроке беременности. Среднее (стандартное отклонение) значений AFI (в см) составило 34 Вт: 14,59 (1,79), 35 Вт: 14,25 (1,57), 36 Вт: 13,17 (1,56), 37 Вт: 12,48 (1,52), 38 Вт: 12,2 (1,7) и 39 Вт: 11,37 (1,71). Граница 5-го процентиля составила 8,7 см на 40 неделе. По мере приближения срока беременности наблюдалось постепенное снижение значений AFI. Существенное снижение AFI отмечалось каждые две недели. Кривая AFI, полученная в результате исследования, значительно различалась по сравнению с уже опубликованными данными как из Индии, так и за рубежом. Заключение . Установлен нормативный диапазон значений AFI в конце третьего триместра. Заметные изменения произошли в значениях AFI по мере того, как срок беременности продлился на две недели. Следовательно, после 34 недель беременности рекомендуется проводить наблюдение за дородовыми женщинами из группы низкого риска каждые две недели. Кривые процентилей AFI, полученные в результате настоящего исследования, могут быть использованы для обнаружения аномалий околоплодных вод у нашей популяции.
Заключение . Установлен нормативный диапазон значений AFI в конце третьего триместра. Заметные изменения произошли в значениях AFI по мере того, как срок беременности продлился на две недели. Следовательно, после 34 недель беременности рекомендуется проводить наблюдение за дородовыми женщинами из группы низкого риска каждые две недели. Кривые процентилей AFI, полученные в результате настоящего исследования, могут быть использованы для обнаружения аномалий околоплодных вод у нашей популяции.
1. Введение
Конечной целью программы дородового наблюдения является улучшение перинатального исхода и снижение внутриутробной гибели плода, помимо предотвращения материнской заболеваемости и смертности [1, 2].Плод, находящийся в состоянии дистресса, должен быть идентифицирован как можно раньше, чтобы своевременные роды не только спасли плод, но и предотвратили долгосрочные неврологические нарушения, такие как повреждение центральной нервной системы плода [3]. Хотя говорят, что такое событие чаще встречается при беременностях с высоким риском, плоды, принадлежащие матерям с низким риском, не обладают полным иммунитетом [4].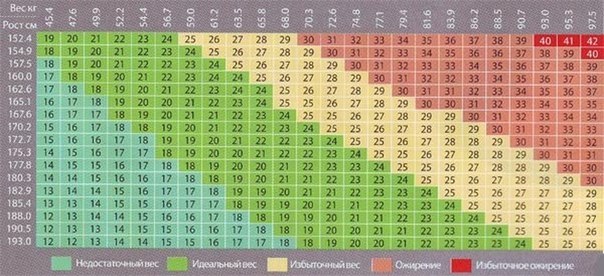 Существуют определенные рекомендации по частоте дородового тестирования беременных женщин с высоким риском, но что составляет идеальную программу скрининга беременных с низким риском, все еще неизвестно [5].
Существуют определенные рекомендации по частоте дородового тестирования беременных женщин с высоким риском, но что составляет идеальную программу скрининга беременных с низким риском, все еще неизвестно [5].
Оценка околоплодных вод с помощью ультразвука является одним из важных инструментов оценки здоровья плода во всех категориях риска, особенно после периода жизнеспособности [6]. Хотя существует несколько способов [7] оценки количества околоплодных вод, от клинической пальпации до измерения одного самого глубокого вертикального кармана [8], индекса околоплодных вод (AFI) четырехквадрантным методом, как описано Phelan et al. [9] в 1987 году, и среди них AFI до сих пор является популярным и надежным методом количественного определения околоплодных вод.AFI является одним из важнейших компонентов биофизического профиля плода (ДПП), и его значения хорошо коррелируют с адекватностью перфузии почек плода. Обычно он достигает пика на сроке от 32 до 34 недель беременности, после чего происходит постепенное уменьшение амниотической жидкости из-за увеличения концентрирующей способности почек плода [10]. Однако резкое снижение его количества может указывать на лежащую в основе плацентарную недостаточность, которая имеет определенные последствия для растущего плода. Значения от 8 до 25 считаются нормальными, 5–8 — низкими — нормальными и менее 5 — олигоамнионами [11].При значениях менее 5 выше частота перинатальной заболеваемости и смертности, и во многих случаях немедленные роды — единственный выход [12, 13]. Следовательно, очень важно сканировать пациента, чтобы периодически замечать такую тенденцию во время дородовых посещений. AFI — пятый параметр в традиционном пятиточечном биофизическом профиле и второй параметр в быстром двухточечном модифицированном BPP (второй — NST) [14]. Хотя не существует определенного указанного протокола для выявления скомпрометированного плода, многие считают, что всем женщинам из группы риска следует предлагать раз в две недели нестрессовый тест и оценку AFI [15].Но что представляет собой идеальную частоту мониторинга AFI при беременности с низким уровнем риска, все еще неизвестно.
Однако резкое снижение его количества может указывать на лежащую в основе плацентарную недостаточность, которая имеет определенные последствия для растущего плода. Значения от 8 до 25 считаются нормальными, 5–8 — низкими — нормальными и менее 5 — олигоамнионами [11].При значениях менее 5 выше частота перинатальной заболеваемости и смертности, и во многих случаях немедленные роды — единственный выход [12, 13]. Следовательно, очень важно сканировать пациента, чтобы периодически замечать такую тенденцию во время дородовых посещений. AFI — пятый параметр в традиционном пятиточечном биофизическом профиле и второй параметр в быстром двухточечном модифицированном BPP (второй — NST) [14]. Хотя не существует определенного указанного протокола для выявления скомпрометированного плода, многие считают, что всем женщинам из группы риска следует предлагать раз в две недели нестрессовый тест и оценку AFI [15].Но что представляет собой идеальную частоту мониторинга AFI при беременности с низким уровнем риска, все еще неизвестно. Частое наблюдение увеличивает расходы и увеличивает беспокойство матери, а оптимизация ультразвуковых исследований — это необходимость дня.
Частое наблюдение увеличивает расходы и увеличивает беспокойство матери, а оптимизация ультразвуковых исследований — это необходимость дня.
Настоящее исследование представляет собой попытку изучить степень уменьшения AFI в третьем триместре и интервале сканирования для выявления значительного изменения, тем самым сформулировав рекомендации для дородовых ультразвуковых исследований у женщин с низким риском.
2. Цели и задачи
Целью настоящего исследования является (1) изучение модели изменения AFI на еженедельной основе с 34 недель до родов; (2) определение референтных диапазонов AFI от 34 до 40 недель. гестации; (3) найти временной интервал, к которому происходит значительное снижение AFI, что поможет акушеру спланировать идеальный протокол дородового ультразвукового исследования в третьем триместре.
3. Материалы и методы
Это проспективное обсервационное исследование, проведенное на кафедре акушерства и гинекологии Медицинского колледжа Кастурба, Манипал, с января 2012 года по декабрь 2012 года. Перед исследованием было получено одобрение институционального этического комитета. Критериями включения были одноплодная беременность с низким риском, срок гестации 34 недели, достоверный последний менструальный период и даты, коррелированные и подтвержденные сравнением с CRL в первом триместре (длина крестца макушки).После того, как исходные критерии были выполнены, те, у кого впоследствии были диагностированы отклонения объема ликвора из-за таких состояний, как гипертензивные расстройства, гестационный диабет и плацентарная недостаточность, были исключены из исследования для получения нормативных данных. В исследование были включены только те пациенты, которые родили через 40 недель, поскольку нам нужны были продольные данные до срока. Последними объектами исследования стали 50 беременных женщин с низким уровнем риска, которым проводились серийные сканирования с недельным интервалом, начиная с 34 недель до срока.
Перед исследованием было получено одобрение институционального этического комитета. Критериями включения были одноплодная беременность с низким риском, срок гестации 34 недели, достоверный последний менструальный период и даты, коррелированные и подтвержденные сравнением с CRL в первом триместре (длина крестца макушки).После того, как исходные критерии были выполнены, те, у кого впоследствии были диагностированы отклонения объема ликвора из-за таких состояний, как гипертензивные расстройства, гестационный диабет и плацентарная недостаточность, были исключены из исследования для получения нормативных данных. В исследование были включены только те пациенты, которые родили через 40 недель, поскольку нам нужны были продольные данные до срока. Последними объектами исследования стали 50 беременных женщин с низким уровнем риска, которым проводились серийные сканирования с недельным интервалом, начиная с 34 недель до срока.
Субъекты принадлежали к местному населению, состоящему в основном из сообществ Тулува, Биллава, Бунт, Корага, Кулала, Девадига, Конкани, Брахманов Шивалли, Муслима Байри и католиков, причем разговорные языки в основном были каннада, Тулу и Конкани. Женщины были среднего телосложения, средний рост составлял от 152 до 156 см, а вес перед беременностью составлял от 45 до 50 кг.
Женщины были среднего телосложения, средний рост составлял от 152 до 156 см, а вес перед беременностью составлял от 45 до 50 кг.
Ультразвуковое исследование проводилось после указания пациентке опорожнить мочевой пузырь. Обследования проводились выпуклой 3.Зонд 5 МГц (ультразвуковое оборудование Philips HD11XE). Пациенту было предложено лечь в положение лежа на спине. Матку произвольно поделили на четыре квадранта, используя черную линию в качестве вертикальной линии и поперечной линии, проходящей через пупок, как описано Phelan et al. [9]. Датчик помещали в каждый из этих квадрантов в сагиттальной плоскости, перпендикулярной животу пациента, и рассчитывали максимальную глубину околоплодных вод в сантиметрах без учета петель пуповины и мелких частей плода. Были приняты меры предосторожности, чтобы избежать чрезмерного давления на датчик, поскольку это может изменить измерения AFI.Значения всех четырех квадрантов были добавлены, чтобы получить окончательный индекс амниотической жидкости (AFI).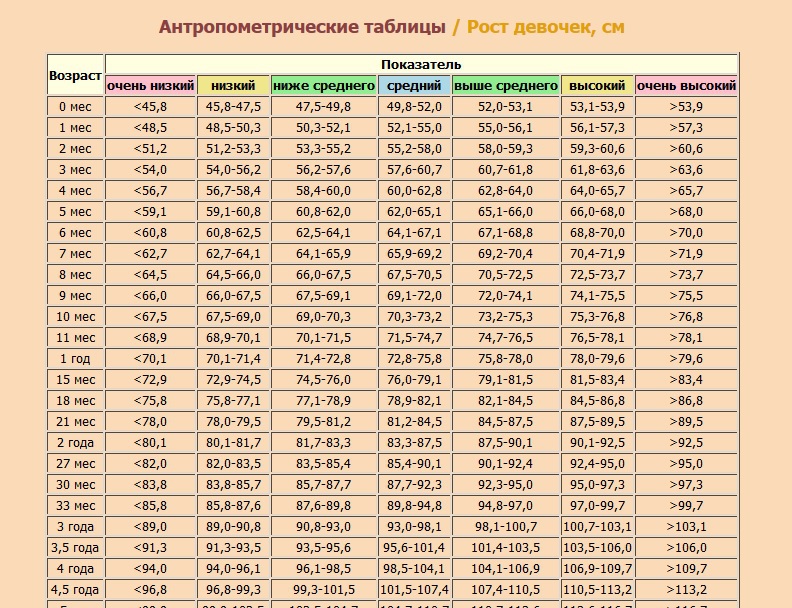
3.1. Оценка размера выборки
Khadilkar et al. [16] из отделения акушерства и гинекологии Медицинского колледжа Гранта, Мумбаи, провели проспективное перекрестное исследование на здоровых беременных с низким уровнем риска, чтобы получить гестационный референсный диапазон для AFI среди индийских женщин. Они отметили, что среднее и стандартное отклонение AFI (см) на 34 неделе беременности составило 14,2 и 2.4 соответственно. Мы предположили, что разница в 1,5 см в средних значениях AFI будет значительно отличаться от нормальных значений, и соответственно рассчитали размер выборки, чтобы показать желаемый уровень мощности 90% и уровень значимости 0,05, используя формулу где (критическое значение, которое отделяет центральные 95% распределения от 5% в хвостах), (критическое значение, которое отделяет нижние 10% распределения от верхних 90%), = стандартное отклонение и = разница двух средних.
Соответственно, было подсчитано, что необходимо 27 пациентов, и мы решили набрать 50 пациентов, чтобы получить удовлетворительные результаты.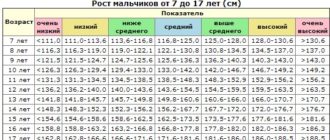
4. Статистические методы
Данные анализировали с использованием SPSS версии 16 для окон (SPSS Inc., Чикаго, Иллинойс, США). Описательный анализ был проведен для получения среднего значения, стандартного отклонения и процентилей для AFI от 34 до 40 недель. Microsoft Excel 2010 использовался для построения значений процентилей (5, 50 и 95) для разных сроков беременности.Для поиска наилучшего соответствия использовался полиномиальный регрессионный анализ 3-го порядка. Снижение значения AFI рассчитывалось с недельным интервалом, а величина изменения анализировалась с помощью оценки размера эффекта (коэффициент Коэна) [17].
Формула Коэна имеет следующий вид: где и — средние, и — стандартные отклонения двух групп.
5. Результаты
Из 50 пациентов в возрасте от 22 до 28 лет, отобранных для исследования, более половины (32 пациента, 64%) были первородящими, а 18 (36%) — многоплодными.Ни у кого из них не было антенатальных осложнений. Все они были доставлены в срок от 39+ до 40 недель. 16 (32%) пациенткам потребовалось кесарево сечение по акушерским показаниям, таким как неудачная индукция, цефалопропорция и дистресс плода во время родов. Средняя (стандартное отклонение) масса новорожденных при рождении (измеренная в кг) составляла 2,83 (0,34), с оценкой APGAR на 1-й минуте (среднее и стандартное отклонение) 8,48 (1,09) и APGAR на 5-й минуте было 8,72 (1,01). Как упоминалось в методологии, мы исключили тех, кто родил раньше срока, поскольку нам требовалась AFI на сроке от 34 до 40 недель для целей анализа.
16 (32%) пациенткам потребовалось кесарево сечение по акушерским показаниям, таким как неудачная индукция, цефалопропорция и дистресс плода во время родов. Средняя (стандартное отклонение) масса новорожденных при рождении (измеренная в кг) составляла 2,83 (0,34), с оценкой APGAR на 1-й минуте (среднее и стандартное отклонение) 8,48 (1,09) и APGAR на 5-й минуте было 8,72 (1,01). Как упоминалось в методологии, мы исключили тех, кто родил раньше срока, поскольку нам требовалась AFI на сроке от 34 до 40 недель для целей анализа.
В таблице 1 описаны описательные данные для AFI. Значения AFI различались на протяжении всей беременности, и по мере наступления беременности они постепенно снижались. 5-й, 50-й и 95-й процентили варьировались от 11,7, 14,6 и 17,3 соответственно на 34 неделе до 8,7, 10,8 и 13,7, соответственно, на 40 неделе. Интересно отметить, что все значения находились в диапазоне от 8 до 25 см (что является принятым и установленным нормальным диапазоном для значений AFI во всем мире). Максимальное значение AFI у любого отдельного пациента было 17.6 см и минимум 8,5 см в нашей серии дородовых беременных из группы низкого риска. Если минимальный (5-й центиль) и максимум (95-й центиль) рассматривать как нормальный диапазон, было отмечено, что соответствующие значения также были разными в разном гестационном возрасте; чем больше срок беременности, тем меньше значения. Эти изменения графически представлены на Рисунке 1.
Максимальное значение AFI у любого отдельного пациента было 17.6 см и минимум 8,5 см в нашей серии дородовых беременных из группы низкого риска. Если минимальный (5-й центиль) и максимум (95-й центиль) рассматривать как нормальный диапазон, было отмечено, что соответствующие значения также были разными в разном гестационном возрасте; чем больше срок беременности, тем меньше значения. Эти изменения графически представлены на Рисунке 1.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Мы использовали разницу средних значений от одной недели до следующей недели, чтобы оценить тенденцию к уменьшению амниотической жидкости с 34 до 40 недель беременности (Таблица 2).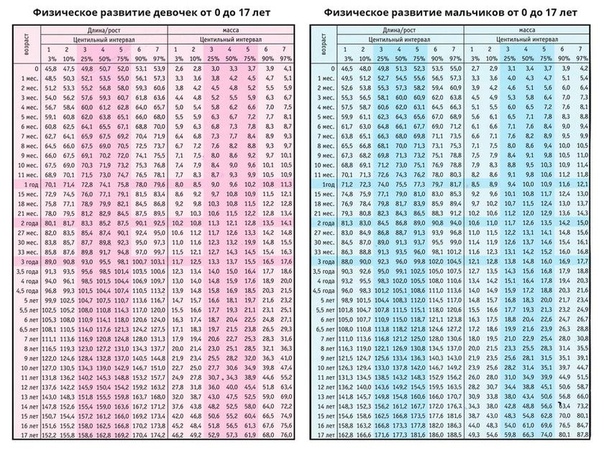 Темной заштрихованной областью отмечены ячейки, в которых вычисления не требуются, поскольку они относятся к той же неделе или предыдущим неделям. Можно видеть, что многие ячейки имеют значения меньше 1, но все же разница может быть вычислена статистически значимой, если были применены обычные статистические тесты, такие как парный тест, и, следовательно, мы использовали тест Коэна, который очень хорошо определяет величину изменения.
Темной заштрихованной областью отмечены ячейки, в которых вычисления не требуются, поскольку они относятся к той же неделе или предыдущим неделям. Можно видеть, что многие ячейки имеют значения меньше 1, но все же разница может быть вычислена статистически значимой, если были применены обычные статистические тесты, такие как парный тест, и, следовательно, мы использовали тест Коэна, который очень хорошо определяет величину изменения.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Сравнение не выполнено. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
В таблице 3 указаны значения Коэна для недельного сравнения, и можно увидеть, что в ближайшую неделю не было больших изменений, но изменения стали значительными, когда интервал между двумя сканированиями составлял более 2 недель или более в большинстве случаев. сравнения. Следовательно, из этой таблицы есть веские доказательства того, что объем ликвора значительно уменьшается в течение 14 дней у дородовых женщин с низким риском.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 0,2–0,49 малый эффект, 0,5–0,8 средний эффект и> 0,8 большой эффект. # Сравнение не выполнено. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Наши результаты показали, что начиная с 34 недель и далее наблюдается постепенное снижение AFI. Используя полиномиальный регрессионный анализ, мы установили эталонные стандарты для диапазонов AFI от 34 до 40 недель (рисунок 2). Регрессионный анализ также показал, что существует хорошая степень корреляции между GA (гестационным возрастом) и AFI (до 0.95; ).
Следующие уравнения были получены с помощью полиномиальной регрессии третьей степени с использованием (AFI в см) в качестве зависимой переменной и (срок беременности в неделях) в качестве независимой переменной, где, и указывают значения 5-го, 50-го и 95-го центилей для AFI и GA указывает срок беременности в неделях:
6. Обсуждение
Производство и регулирование околоплодных вод — сложный и динамичный процесс, в котором участвует плод, плацента и мать. Объем околоплодных вод постепенно увеличивается до 32–34 недель гестации, а затем постепенно уменьшается до срока [18, 19].Критический диапазон AFI от 8 до 25 см означает благополучие плода, а отклонение от этого диапазона связано с увеличением количества осложнений у плода и матери, связанных с олигоамнионом и многоводием. Значения AFI в третьем триместре пропорциональны продукции мочи плода [20, 21] и, следовательно, в пределах нормы указывают на хорошую перфузию плаценты и перенос питательных веществ и кислорода плода. Таким образом, мониторинг AFI стал стандартом дородовой помощи.
Объем околоплодных вод постепенно увеличивается до 32–34 недель гестации, а затем постепенно уменьшается до срока [18, 19].Критический диапазон AFI от 8 до 25 см означает благополучие плода, а отклонение от этого диапазона связано с увеличением количества осложнений у плода и матери, связанных с олигоамнионом и многоводием. Значения AFI в третьем триместре пропорциональны продукции мочи плода [20, 21] и, следовательно, в пределах нормы указывают на хорошую перфузию плаценты и перенос питательных веществ и кислорода плода. Таким образом, мониторинг AFI стал стандартом дородовой помощи.
Референсные стандарты средних значений AFI сильно различаются в зависимости от населения, расы и географии.В таблице 4 наш результат сравнивается с результатами других авторов [16, 22–25]. Мы также графически интерпретировали результаты других исследований (средние значения или значения 50-го процентиля) на Рисунке 3. Однако заметно, что большинство исследований согласны с тем, что начиная с 34 недель и далее происходит постепенное падение значений AFI. Два исследования [16, 25] проводились в Индии, но сообщаемый диапазон AFI имеет широкий диапазон. Это может быть связано с тем, что их наблюдения были основаны на ретроспективных данных поперечного сечения. Примечательно, что эталонные значения AFI, опубликованные Singh et al.на 2–3 см больше, чем во всех других сериях на всех сроках беременности; мы предполагаем, что это может быть связано с тем, что исследование проводилось в больнице Indraprastha Apollo в Нью-Дели, где обслуживают пациентов с очень высоким социально-экономическим статусом. Khadilkar et al. сообщили о своих результатах, полученных от пациентов, посещающих дородовую клинику Грант-медицинского колледжа, Бомбей, и наши результаты также совпадают с их данными. Следовательно, можно предположить, что стандарты AFI должны быть определены для конкретных групп населения, чтобы устранить предвзятость, обусловленную социально-экономическими группами, географическим положением, расой и т. Д.Однако следует отметить, что почти все авторы сообщают об устойчивом снижении значений AFI с увеличением гестационного возраста, за исключением Birang et al.
Два исследования [16, 25] проводились в Индии, но сообщаемый диапазон AFI имеет широкий диапазон. Это может быть связано с тем, что их наблюдения были основаны на ретроспективных данных поперечного сечения. Примечательно, что эталонные значения AFI, опубликованные Singh et al.на 2–3 см больше, чем во всех других сериях на всех сроках беременности; мы предполагаем, что это может быть связано с тем, что исследование проводилось в больнице Indraprastha Apollo в Нью-Дели, где обслуживают пациентов с очень высоким социально-экономическим статусом. Khadilkar et al. сообщили о своих результатах, полученных от пациентов, посещающих дородовую клинику Грант-медицинского колледжа, Бомбей, и наши результаты также совпадают с их данными. Следовательно, можно предположить, что стандарты AFI должны быть определены для конкретных групп населения, чтобы устранить предвзятость, обусловленную социально-экономическими группами, географическим положением, расой и т. Д.Однако следует отметить, что почти все авторы сообщают об устойчивом снижении значений AFI с увеличением гестационного возраста, за исключением Birang et al. из Ирана. Их серии включали ретроспективные данные поперечного сечения, и их количество отличалось от минимум 12 наблюдений на 35 неделе до максимума 68 наблюдений на 39 неделе. Это могло быть причиной того, что они обнаружили быстрое падение AFI с 34 до 35 недель, выход на плато между 37 и 39 неделями и снова медленное падение на 40 неделе. Такие наблюдения указывают на слабость поперечной когорты, поскольку одни и те же пациенты не наблюдаются последовательно.
из Ирана. Их серии включали ретроспективные данные поперечного сечения, и их количество отличалось от минимум 12 наблюдений на 35 неделе до максимума 68 наблюдений на 39 неделе. Это могло быть причиной того, что они обнаружили быстрое падение AFI с 34 до 35 недель, выход на плато между 37 и 39 неделями и снова медленное падение на 40 неделе. Такие наблюдения указывают на слабость поперечной когорты, поскольку одни и те же пациенты не наблюдаются последовательно.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
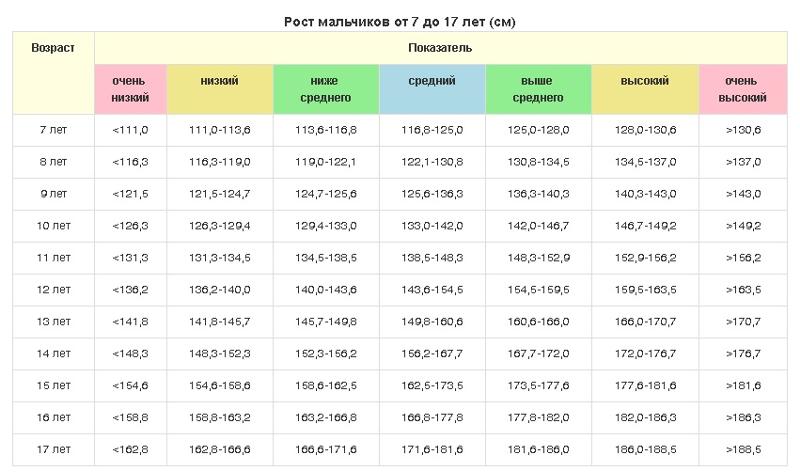 9 см.
9 см. 2 см;
2 см;
 Сами соски припухают и выступают.
Сами соски припухают и выступают.
 В переходном, богатым сюрпризами возрасте у них происходит переоценка интересов и ценностей, и лучше, если вы примете в данном процессе непосредственное участие.
В переходном, богатым сюрпризами возрасте у них происходит переоценка интересов и ценностей, и лучше, если вы примете в данном процессе непосредственное участие. Даже если вам кажется, что у вас нет лишних 30 минут, попробуйте разделить упражнение на два 15-минутных или три 10-минутных занятия.
Даже если вам кажется, что у вас нет лишних 30 минут, попробуйте разделить упражнение на два 15-минутных или три 10-минутных занятия.
 52
52 08
08 7
7 24
24 2003 [16]
2003 [16]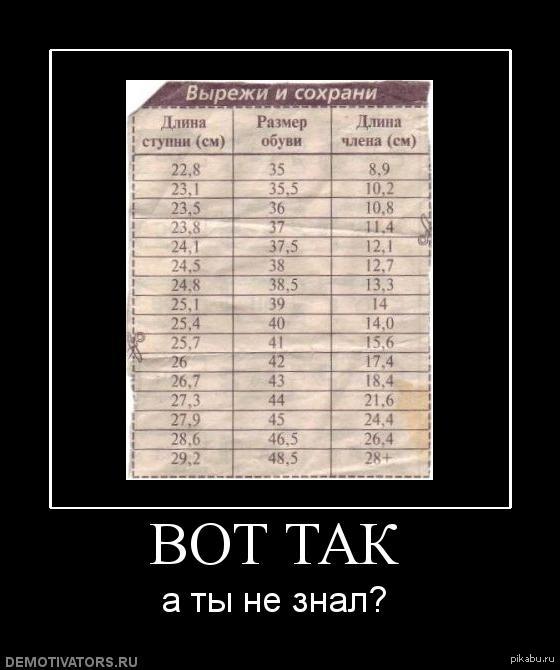 2
2 7
7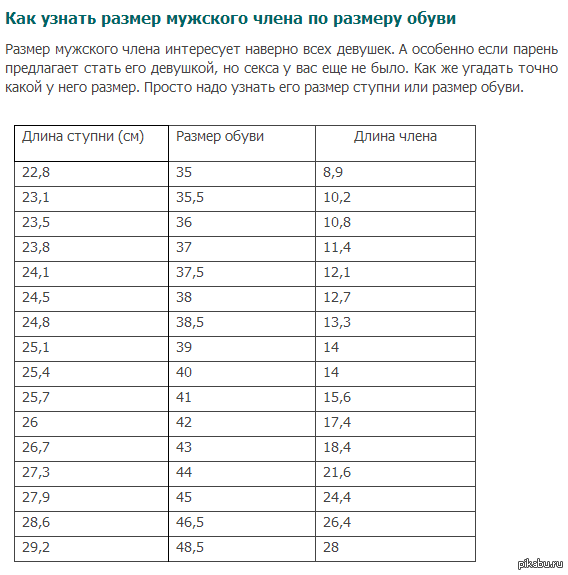 8
8 кровообращения плода.Однако нет единого мнения относительно частоты оценки AFI у женщин с низким уровнем риска в дородовой период. Следовательно, важно определить критический интервал, при котором снижение AFI становится клинически значимым.
кровообращения плода.Однако нет единого мнения относительно частоты оценки AFI у женщин с низким уровнем риска в дородовой период. Следовательно, важно определить критический интервал, при котором снижение AFI становится клинически значимым. Д.Однако мы использовали оценку Коэна, описанную Коэном 1988, для расчета величины эффекта, поскольку этот метод прост, понятен и может применяться к любому измеренному результату в научных исследованиях.
Д.Однако мы использовали оценку Коэна, описанную Коэном 1988, для расчета величины эффекта, поскольку этот метод прост, понятен и может применяться к любому измеренному результату в научных исследованиях.