Расстройство вегетативной нервной системы: что это такое?
Если вы постоянно тревожитесь, мало двигаетесь, ощущаете упадок сил и непонятные боли во всем теле, не отмахивайтесь от проблем. Это значит, что «внутренний регулировщик» организма работает с удвоенной мобилизацией или даже на пределе своих возможностей. Так что странные симптомы не пройдут сами собой. Врачи в таких случаях подозревают расстройство вегетативной нервной системы и советуют всесторонне обследоваться.
Поговорим о причинах сбоя в системах саморегуляции, методах терапии и профилактики.
Что такое расстройство вегетативной нервной системы?
Расстройство вегетативной нервной системы — это комплексное нарушение вегетативного звена центральной нервной системы, которое проявляется ухудшением общего самочувствия и симптоматикой, сходной с соматическими заболеваниями: мигренью, тахикардией, инфарктом, половой дисфункцией, остеохондрозом. Данное расстройство не признано официальной медициной как отдельное заболевание, но по статистике вегетативными нарушениями страдает 65-75% взрослых. Возрастной пик приходится на 25-40 лет, а в 40% случаев болезнь заметно снижает работоспособность. Поэтому при первых симптомах дисфункции нужно выявить ее причину и начать лечение.
Возрастной пик приходится на 25-40 лет, а в 40% случаев болезнь заметно снижает работоспособность. Поэтому при первых симптомах дисфункции нужно выявить ее причину и начать лечение.
Вегетативная нервная система (ВНС) помогает человеку гибко приспосабливаться к переменчивым внешним условиям. Именно она побуждает сердце биться быстрее в ответ на страх или физическую нагрузку, заставляет нас потеть в жару, дает «команду» зрачкам расшириться, а мочевому пузырю сократиться… Однако вынужденная адаптация к негативным воздействиям извне истощает систему и может вывести ее из строя. И в какой-то момент природные настройки дают сбой.
Вегетативная нервная система – сложная структура, ответственная за жизнедеятельность каждого органа и всего организма в целом. Соответственно сигналы о «беспорядках» могут направляться в любые органы, включая кожу. Вегетативная дисфункция относится к обширной группе нервных расстройств, поэтому ее проявления могут быть самыми непредсказуемыми:
- Нарушения в работе органов или систем: проблемы с сердцем, легкими, синдром раздраженного кишечника, учащенное мочеиспускание, потливость.

- Резкие кратковременные скачки давления, температуры.
- Неглубокий сон.
- Ломота в теле.
- Повышенная тревожность, напряженность.
- Внезапные обмороки.
- Сниженная работоспособность.
- Проблемы с концентрацией внимания.
- Вялость, раздражительность.
- Хроническая усталость.
- Внезапные боли неясного происхождения.
Пройти тест на психику
К синдрому вегетативной дисфункции(СВД) приводят вполне реальные заболевания. Часто это эндокринные проблемы, болезни почек, сердца, мочеполовой и пищеварительной системы. Пациенты с разнообразными, но неясными симптомами обходят кабинеты врачей, проводя «капитальную ревизию» своего организма. Если после всех анализов, ЭКГ, МРТ, электроэнцефалографии, суточного мониторинга артериального давления патологий органов не обнаруживается, пациентов направляют к врачу-неврологу. Именно он после диагностических процедур уточняет причину страданий, а затем назначает адекватное лечение.
Причины расстройства.
Единой причины дисфункции ВНС пока не обнаружили. Но опасность ее заработать просто огромна. Чтобы понять, почему диагноз «расстройство нервной системы» сегодня ставится все чаще, достаточно прочитать список возможных первопричин:
- Генетическая предрасположенность, наследственность.
- Тяжелая беременность, родовые травмы.
- Неправильное питание, переедание.
- Малоподвижный образ жизни.
- Трудоголизм, хронический стресс.
- Заниженная самооценка, синдром отличника.
- Гормональный сбой, возрастные нарушения.
- Вредные привычки (курение, алкоголизм).
- Травмы головы.
- Самолечение, злоупотребление лекарствами.
- Аллергия, хроническая инфекция.
- Умственное, физическое, психическое перенапряжение.
По статистике проявления вегетативной дисфункции дают о себе знать уже в подростковом возрасте и встречаются намного чаще, чем простуда. У мужчин заболевание диагностируется в два раза реже, чем у женщин.
Терапия СВД.
Вне зависимости от причин заболевания цель лечения – снижение уровня тревоги, борьба со стрессом. Поэтому нервное расстройство лечится комплексно: фармакологией и немедикаментозными методами. Это могут быть фитопрепараты, БАДы, витамины, антидепрессанты, сердечные препараты. Лекарства назначает врач, но от пациента требуется не только регулярный прием медикаментов, но и желание работать над собой.
Что предстоит сделать при расстройстве ВНС?
- Изменить образ жизни и питание. Одно из важных правил человека, который заинтересован в выздоровлении – не вгонять организм в стрессовое состояние. Поэтому от привычек засиживаться вечерами за компьютером, питаться на ходу, работать по выходным придется отказаться. Тем приятней будет обзавестись новыми привычками: ложиться вовремя, высыпаться, посвящать время общению с семьей, активному хобби.

- Освоить техники релаксации. Разгрузить психику можно разными методами. Главное, выбрать для себя тот, что приносит больше удовольствия: фитнес (аэробика, зумба), спорт (плавание, велосипед, тренажеры), скандинавская ходьба, танцы. Контролировать себя в стрессовых ситуациях хорошо помогают дыхательные методики. Ароматерапия, горячая ванна с аромамаслами или расслабляющий массаж надолго закрепляют расслабление и позитивный настрой.
- Записаться на психотерапию. Индивидуальные или групповые занятия с психотерапевтом помогают проработать внутренние причины стресса, которые приводят к сбоям ВНС. На сеансах психотерапии клиент учится правильно вести себя во время конфликтов, менять свое отношение к негативным событиям, выражать чувства, эмоции. Психотерапевт не просто беседует с клиентом, но помогает найти первопричину расстройства, избавиться от эмоциональной занозы безболезненно и навсегда.
- Проводить профилактику.
 Для закрепления результатов терапии необходимо пересмотреть свои привычки, режим работы и отдыха, питание, предпочтения, вкусы. Обязательно принимать витамины, регулярно сдавать анализы, отказаться от кофеина, сигарет, алкоголя. Придется приучить себя к физкультуре, пусть сначала это будут простые прогулки. Но главное – не нервничать по пустякам. Ведь все болезни «от нервов».
Для закрепления результатов терапии необходимо пересмотреть свои привычки, режим работы и отдыха, питание, предпочтения, вкусы. Обязательно принимать витамины, регулярно сдавать анализы, отказаться от кофеина, сигарет, алкоголя. Придется приучить себя к физкультуре, пусть сначала это будут простые прогулки. Но главное – не нервничать по пустякам. Ведь все болезни «от нервов».
Расстройство вегетативной нервной системы – опасное состояние для больного и его близких. Поэтому врачи не советуют отслеживать непонятные симптомы в самом начале, чтобы не доводить себя до критического состояния. Начать можно с приятных методов: посещения СПА, расслабляющего массажа, отпуска у моря. Если состояние не нормализуется, все же стоит обратиться к врачу.
Пройти тест на стресс
Как проявляются вегетативные расстройства?
Корзина
0 ₽
Корзина
0 ₽
Дата публикации: 20.03.2022
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА. При стрессе
При стрессеАвтор статьи
Гродецкий Афанасий Витальевич,
Врач-психиатр, психотерапевт
Все авторыСодержание статьи
- Что это за патология?
- Причины расстройства вегетативной системы
- Виды вегетативной дисфункции
- Основные признаки расстройства вегетативной нервной системы
- Лечение расстройства вегетативной нервной системы
- Источники
Многие люди сталкиваются с ситуацией, когда при плохом самочувствии врачи не находят у них никаких серьезных патологий. Если нарушений здоровья не выявлено, необходимо обратиться к неврологу. Скорее всего специалист обнаружит у пациента расстройство вегетативной нервной системы (ВНС). Рассмотрим, что это значит, как проявляется данное состояние и чем лечится.
Что это за патология?
Все наши органы работают, благодаря управлению вегетативной НС. Она посылает им сигналы, которые передаются с помощью медиаторов. ВНС регулирует кровоток, дыхание, пищеварение, обмен веществ и другие функции организма.
Она посылает им сигналы, которые передаются с помощью медиаторов. ВНС регулирует кровоток, дыхание, пищеварение, обмен веществ и другие функции организма.
Однако иногда в ее регуляции происходят сбои. В этих случаях организм начинает получать неправильные или нерегулярные сигналы. Это нарушает работу органов и приводит к появлению различных неприятных симптомов – боли, ухудшению самочувствия, снижению защитных сил. При неправильном функционировании ВНС может возникать симптоматика, сходная с признаками ишемической болезни сердца (ИБС), заболеваний мочевого пузыря, иногда повышается температура и происходят скачки артериального давления (АД).
Такие нарушения встречаются у 65% взрослых и 20% детей. Женщины страдают чаще, это связано с особенностями гормонального фона женского организма.
Вам может быть интересно: Вегетососудистая дистония
Причины расстройства вегетативной системы
К вегетативной дисфункции приводят разные причины:
- личностные особенности – повышенная чувствительность к стрессам, мнительность, тревожность;
- стрессы – стимулируют работу симпатического отдела ВНС, который способствует увеличению частоты сердечных сокращений, учащению дыхания, повышению АД;
- перенапряжение (как физическое, так и умственное) – часто становится причиной нарушений не только у школьников, но и у взрослых людей;
- нарушения гормонального фона – ВНС подвергается дополнительной нагрузке в период полового созревания, во время беременности, при климаксе;
- осложнения в период вынашивания ребенка и родов – влияют на функционирование вегетативной НС у малыша;
- последствия различных заболеваний – любые тяжелые патологии приводят к вегетативным нарушениям.
 Это связано со стрессом и интоксикацией, которые они вызывают;
Это связано со стрессом и интоксикацией, которые они вызывают; - травмы головного и спинного мозга – если они вызвали повреждения центров и ядер вегетативной НС;
- злоупотребление спиртным и курение – вызывают повреждение нейронов и их гибель.
Первые признаки патологии обычно проявляются в 20-30 лет.
Виды вегетативной дисфункции
Различают следующие типы нарушений ВНС:
Соматоформное расстройство – проявляется симптомами определенной болезни, но в органе нет изменений, которые бы вызывали патологическое состояние. Так, имея здоровое сердце, человек может страдать от аритмии и тахикардии, ощущать сердечные боли.
Поражение подкорковых отделов мозга – возникает в результате мозговых травм и органических поражений центральной нервной системы (ЦНС). Для этого нарушения характерны патологические изменения в функционировании органов, беспричинная лихорадка. Также наблюдаются отклонения со стороны ЦНС.
Постоянное раздражение вегетативных рецепторов – возникает, когда рецепторы органов реагируют на нарушения их работы. Так, нарушают функционирование органа гельминты или конкременты в почках. Постоянное раздражение провоцирует сбои в работе ВНС.
Среди всех видов расстройств ВНС наиболее часто встречается соматоформное.
Основные признаки расстройства вегетативной нервной системы
Нарушение функции ВНС проявляется как одним, так и несколькими признаками. Симптомы могут быть следующими:
- Боль в области сердца – возникает после волнений, переутомления, при перемене погоды. Результаты всех исследований (ЭКГ (электрокардиография), УЗИ (ультразвуковое исследование) сердца) соответствуют нормальным. Дополнительно возникают аритмия, учащенное сердцебиение, скачки АД.
- Психогенный кашель – появляется в форме приступов или покашливания. Изменения в органах дыхания отсутствуют. Иногда кашель становится привычным, покашливание периодически возникает на протяжении всего дня и исчезает ночью.

- Зуд – возникает на определенных участках тела или не имеет постоянной локализации. Появляется при раздражении периферических кожных рецепторов. Помимо зуда, возникает чувство покалывания, кожа становится чрезмерно сухой или влажной, появляется сыпь. Эти симптомы наблюдаются у людей с тревожно-мнительным характером.
- Икота – ее появление не связано с приемом пищи или заглатыванием воздуха при смехе. Возникает при раздражении блуждающего нерва. За день может появляться неоднократно.
- Метеоризм – не связан с патологиями ЖКТ (желудочно-кишечного тракта) или употреблением газообразующих продуктов. Причина появления – спазм мускулатуры и нарушение перистальтики, вызванные психоэмоциональными перегрузками.
- Учащенное мочеиспускание – возникает в стрессовых ситуациях. Проявляется частыми позывами. При этом жидкости в мочевом пузыре собирается не много, за сутки выделяется не более 1,5-2 л.

Среди других симптомов наблюдаются диарея, нарушения сексуальных функций, пилороспазм.
Лечение расстройства вегетативной нервной системы
Терапия дисфункции ВНС – длительный процесс. Для лечения используют:
- Медикаментозную терапию – назначают седативные средства растительного происхождения, транквилизаторы, нейролептики, ноотропные препараты, витаминно-минеральные комплексы.
- Физиотерапевтические методы – массаж, электролечение, бальнеотерапию.
- Психотерапию – применяются гипнотерапия, методы аутотренинга, семейная психотерапия.
Закрепить эффект помогают нормализация режима дня, правильное дозирование физических и умственных нагрузок, полноценное питание.
Источники
- «Autonomic Dysfunction», Больница Нуэстра-Сеньора-дель-Росарио, Университет здоровья Флориды, Система здравоохранения Пенсильванского нагорья, США
- «What is dysautonomia?», Dysautonomia International (некоммерческая организация)
- «Anatomy, Autonomic Nervous System», Колледж остеопатической медицины, Медицинский колледж Джорджии, Система здравоохранения Пенсильванского нагорья, США
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Копировать ссылку
Гид по аналогам за подписку
подпишитесь на соцсети и напишите в сообщения «аналоги»
Поделиться
Дизавтономия | Заболевания вегетативной нервной системы
Также называется: дисавтономия
На этой странице
Основы
- Резюме
- Начни здесь
- Диагностика и тесты
Узнать больше
- Особенности
- Генетика
Смотрите, играйте и учитесь
- Ссылки недоступны
Исследования
- Клинические испытания
- Журнальные статьи
Ресурсы
- Найти эксперта
Для вас
- Дети
- Раздаточные материалы для пациентов
Ваша вегетативная нервная система — это часть вашей нервной системы, которая контролирует непроизвольные действия, такие как биение сердца и расширение или сужение кровеносных сосудов. Когда что-то пойдет не так в этой системе, это может вызвать серьезные проблемы, в том числе:
Когда что-то пойдет не так в этой системе, это может вызвать серьезные проблемы, в том числе:
- Проблемы с кровяным давлением
- Проблемы с сердцем
- Проблемы с дыханием и глотанием
- Эректильная дисфункция у мужчин
Нарушения вегетативной нервной системы могут возникать самостоятельно или в результате другого заболевания, такого как болезнь Паркинсона, алкоголизм и диабет. Проблемы могут затрагивать либо часть системы, как при комплексных регионарных болевых синдромах, либо всю систему. Некоторые типы являются временными, но многие со временем ухудшаются. Когда они влияют на ваше дыхание или работу сердца, эти расстройства могут быть опасными для жизни.
Некоторые расстройства вегетативной нервной системы улучшаются при лечении основного заболевания. Однако часто нет никакого лечения. В этом случае целью лечения является улучшение симптомов.
NIH: Национальный институт неврологических расстройств и инсульта
- Автономная невропатия (Фонд Мэйо для медицинского образования и исследований) Также на Испанский
- дизавтономия (Национальный институт неврологических расстройств и инсульта)
- Обзор вегетативной нервной системы
(Мерк и Ко.
 , Инк.)
Также на Испанский
, Инк.)
Также на Испанский
- Барорефлексная недостаточность (Информационный центр генетических и редких заболеваний)
- Врожденный синдром центральной гиповентиляции (Информационный центр генетических и редких заболеваний)
- Синдром Холмса-Ади (Национальный институт неврологических расстройств и инсульта)
- Синдром Хорнера (Фонд Мэйо для медицинского образования и исследований)
- Множественная системная атрофия (Национальный институт неврологических расстройств и инсульта) — Краткое содержание Также на Испанский
- Множественная системная атрофия (Национальный институт неврологических расстройств и инсульта)
- Ортостатическая гипотензия (Национальный институт неврологических расстройств и инсульта)
- Синдром постуральной тахикардии (Национальный институт неврологических расстройств и инсульта)
- Чистая вегетативная недостаточность (Информационный центр генетических и редких заболеваний)
- ClinicalTrials.
 gov: Заболевания вегетативной нервной системы
(Национальные институты здоровья)
gov: Заболевания вегетативной нервной системы
(Национальные институты здоровья) - ClinicalTrials.gov: гипотензия, ортостатическая (Национальные институты здоровья)
- ClinicalTrials.
 gov: Множественная системная атрофия
(Национальные институты здоровья)
gov: Множественная системная атрофия
(Национальные институты здоровья)
- Статья: Ортостатическая непереносимость после заражения COVID-19: нарушена микроциркуляция сосудов.
 ..
.. - Статья: Новое понимание измерительных свойств SCOPA-AUT.
- Статья: Ассоциация черного акантоза и избыточной массы тела с артериальной гипертензией у детей и.
 ..
.. - Заболевания вегетативной нервной системы — см. другие статьи
- Национальный институт неврологических расстройств и инсульта Также на Испанский
- Анизокория и синдром Горнера (Американская ассоциация детской офтальмологии и косоглазия)
Мультисистемная атрофия (МСА): симптомы и лечение
Обзор
Что такое множественная системная атрофия?
Множественная системная атрофия (МСА) — это редкое неврологическое заболевание, вызывающее ухудшение состояния определенных областей мозга. Со временем это нарушает способности и функции, за которые отвечают эти области мозга. Эта болезнь в конечном итоге смертельна.
Со временем это нарушает способности и функции, за которые отвечают эти области мозга. Эта болезнь в конечном итоге смертельна.
MSA — это новый термин, сочетающий в себе черты трех старых названий состояний. Это следующие состояния:
- Синдром Шай-Дрейджера.
- Спорадическая оливопонтоцеребеллярная атрофия.
- Стриатонигральная дегенерация.
Специалисты ввели название множественной системной атрофии после того, как заметили, что вышеуказанные состояния имеют несколько общих черт. Симптомы зависят от пораженных участков головного мозга, поэтому симптомы могут иметь разные формы и комбинации.
После признания MSA специфическим заболеванием эксперты дополнительно определили его, классифицировав его на два типа на основе симптомов:
- MSA-C . Буква C в этом имени означает «мозжечок». Этот тип MSA влияет на вашу способность координировать движения, вызывая такие симптомы, как атаксия. Этот симптом является наиболее заметной особенностью, но люди с этим типом также испытывают вегетативную дисфункцию и падения.

- MSA-P . Буква P в этом имени означает «паркинсонизм». Этот тип MSA имеет симптомы, сходные с тем, что происходит при двигательных расстройствах семейства паркинсонизма. Вначале паркинсонизм может быть более выраженным, но наряду с атаксией могут возникать вегетативные расстройства.
На кого влияет множественная системная атрофия?
MSA поражает взрослых старше 30 лет. Симптомы чаще всего проявляются в возрасте от 50 до 59 лет. Заболевание не влияет на людей по-разному в зависимости от пола.
Насколько распространена множественная системная атрофия?
Множественная системная атрофия — редкое состояние. Эксперты оценивают в среднем от 0,6 до 0,7 новых случаев на 100 000 человек в год. По оценкам, общее количество случаев составляет от 3,4 до 4,9 на 100 000 человек.
Как множественная системная атрофия влияет на мой организм?
MSA вызывает ухудшение в различных областях мозга. Симптомы зависят от пораженных участков. Наиболее часто поражаются следующие части головного мозга:
Наиболее часто поражаются следующие части головного мозга:
- Базальные ганглии . Это структуры рядом с центром вашего мозга, которые связывают воедино множество различных областей вашего мозга. Они создают критическую сеть, которая позволяет различным частям вашего мозга работать сообща.
- Ствол мозга . Ваш ствол головного мозга отвечает за управление многими ключевыми вегетативными процессами вашего тела. Вам нужны эти элементы, чтобы оставаться в живых, но ваше тело обрабатывает их автоматически, не думая о них. К ним относятся дыхание, частота сердечных сокращений, артериальное давление и т. д.
- Мозжечок . Эта структура на затылке помогает координировать движения. Он также взаимодействует с другими областями мозга. Исследователи все еще изучают, что он делает, но некоторые данные свидетельствуют о том, что он даже играет роль в других вещах, таких как эмоции и принятие решений.
Симптомы MSA могут различаться в зависимости от того, какие области мозга затрагивает это состояние.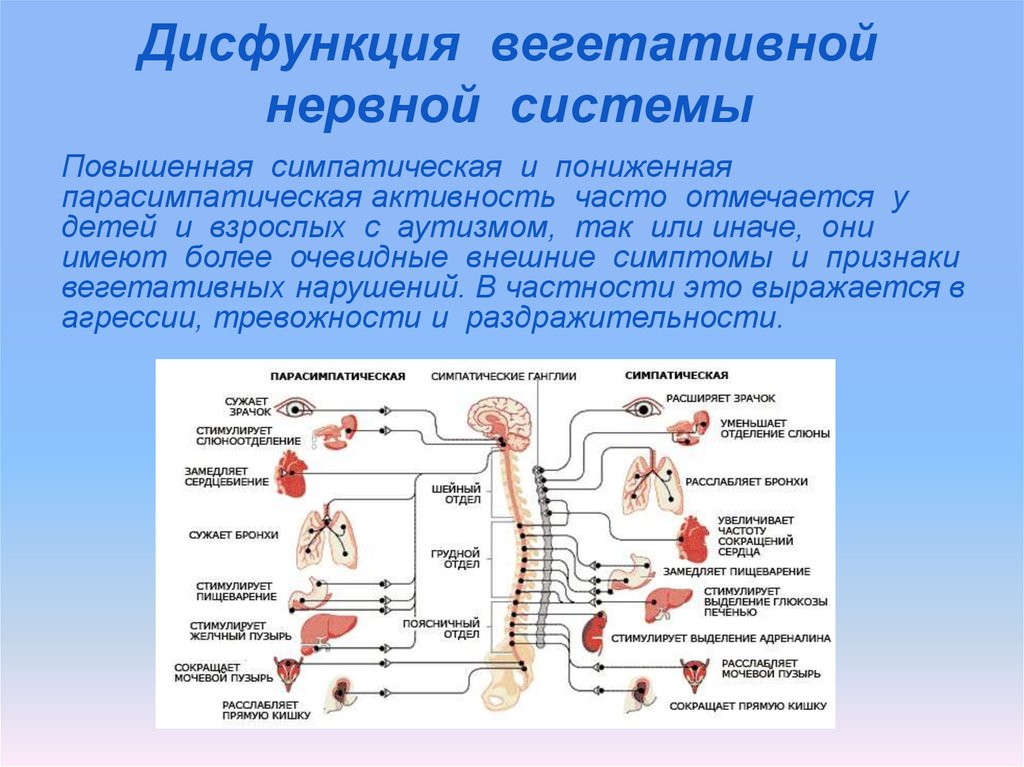 По мере того, как затронутые области ухудшаются, у вас будет все больше и больше трудностей со способностями, которые контролируют эти области. Например, повреждение ствола головного мозга вызывает проблемы с вегетативными процессами, такими как артериальное давление.
По мере того, как затронутые области ухудшаются, у вас будет все больше и больше трудностей со способностями, которые контролируют эти области. Например, повреждение ствола головного мозга вызывает проблемы с вегетативными процессами, такими как артериальное давление.
Симптомы и причины
Каковы симптомы множественной системной атрофии?
Некоторые симптомы MSA являются общими для обоих типов этого заболевания, в то время как другие характерны для конкретного типа MSA. Общими симптомами обоих типов MSA являются различные типы вегетативной дисфункции. Это означает, что способность вашего тела запускать процессы автоматически не работает должным образом.
К симптомам вегетативной дисфункции относятся:
- Ортостатическая гипотензия.
- Проблемы с контролем мочевого пузыря, из-за которых вы непреднамеренно мочитесь (недержание мочи), и проблемы с контролем кишечника, из-за которых вы непреднамеренно испражняетесь (недержание кала).
- Сексуальная дисфункция, в том числе эректильная дисфункция у людей, имеющих половой член.

- Расстройство поведения во сне с быстрыми движениями глаз (БДГ), похожее на проблемы со сном при болезни Паркинсона.
- Снижение потоотделения (ангидроз).
- Проблемы со зрением.
- Сухость во рту.
- Ночное апноэ.
- Замедленное пищеварение и запор.
Многие из вегетативных симптомов MSA появляются на месяцы или даже годы раньше двигательных (связанных с движением) симптомов. Это происходит в 20-75% случаев MSA.
Когнитивные и эмоциональные симптомы
Примерно в одной трети случаев MSA люди испытывают нарушения способности думать и концентрироваться, а также контролировать свои эмоции. Это часто приводит к проблемам с психическим здоровьем, таким как:
- Беспокойство.
- Депрессия.
- Эмоциональная нестабильность, приводящая к плачу или смеху, не соответствующему ситуации.
- Панические атаки.
- Мысли о причинении себе вреда или самоубийстве.
Мозжечковые симптомы MSA-C обычно принимают форму атаксии, то есть потери координации.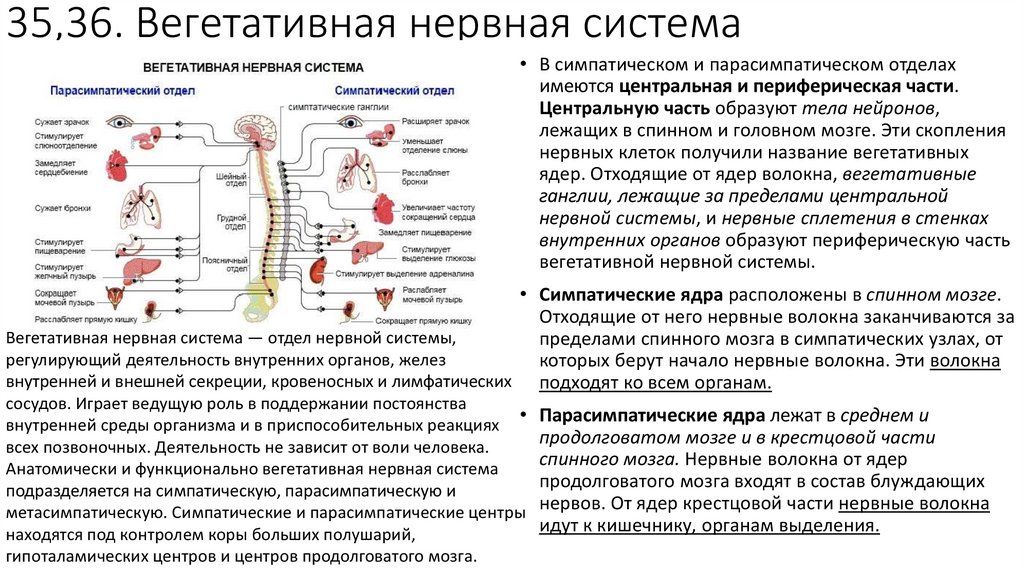 Мозжечок — это часть вашего мозга, которая играет важную роль в управлении мышечными движениями. Эта потеря координации может вызвать следующее:
Мозжечок — это часть вашего мозга, которая играет важную роль в управлении мышечными движениями. Эта потеря координации может вызвать следующее:
- Неуклюжие или плохо контролируемые движения конечностей.
- Тремор действия (дрожь, которая усиливается при попытке использовать пораженную часть тела).
- Необычно широкие шаги при ходьбе.
- Движения глаз отрывистые и неконтролируемые (нистагм).
Симптомы паркинсонизма при MSA-P часто начинаются с одной стороны тела, а затем распространяются на обе стороны. Эти симптомы обычно включают следующее:
- Замедленные движения (брадикинезия).
- Тугоподвижность и ригидность при движении, что приводит к сгорбленной позе.
- Падение во время ходьбы.
- Бормотание или невнятная речь.
Что вызывает множественную системную атрофию?
Эксперты точно не знают, почему возникает MSA. Но они подозревают, что это как-то связано с определенным белком, α-синуклеином (alpha sy-nu-clee-in), который может накапливаться в различных частях вашего мозга. Эксперты подозревают, что тот же самый белок является ключевой частью развития болезни Паркинсона.
Эксперты подозревают, что тот же самый белок является ключевой частью развития болезни Паркинсона.
Белки являются жизненно важными химическими веществами для работы вашего тела, помогая наладить связь между различными системами организма, перенося различные химические соединения по всему телу и многое другое. Но когда белки накапливаются в неправильных местах, они могут нанести ущерб. Эксперты подозревают, что повреждение является причиной прогрессирующего ухудшения мозговой ткани при МСА.
Ученые все еще пытаются понять, почему α-синуклеин накапливается в определенных областях мозга. Они подозревают, что это связано с генетическими мутациями, которые влияют на то, как определенные клетки используют α-синуклеин. Есть также свидетельства того, что MSA-C передается по наследству. Однако экспертам еще предстоит обнаружить доказательства такой генетической связи с MSA-P.
Является ли множественная системная атрофия заразной?
MSA не заразен, и вы не можете передать его другим людям или заразиться от них.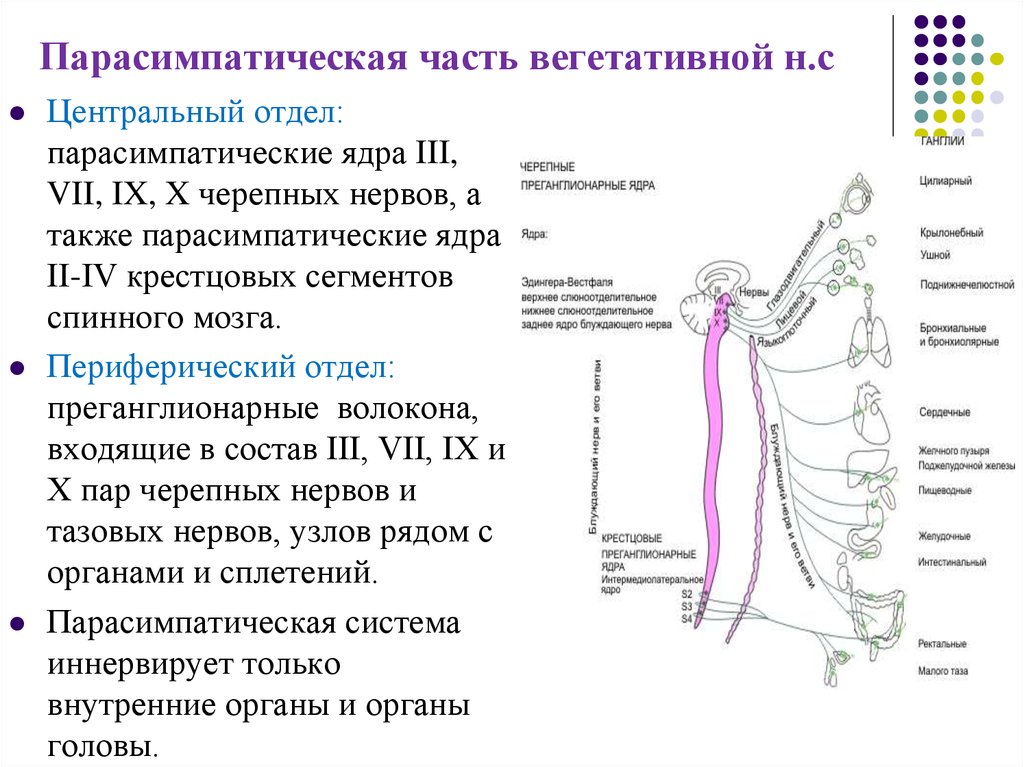
Диагностика и тесты
Как диагностируется множественная системная атрофия?
Есть только один способ окончательно подтвердить MSA: анализ ткани мозга после смерти человека. Это потому, что невозможно определить накопление α-синуклеина в областях мозга, пока человек жив.
Пока человек жив, поставщики медицинских услуг могут заподозрить MSA на основании симптомов этого человека, истории болезни, семейного анамнеза и того, реагируют ли они на определенные виды лечения. Медицинские работники обычно сначала диагностируют у человека болезнь Паркинсона или другую форму паркинсонизма, а затем пересматривают диагноз, когда появляются другие симптомы или когда определенные методы лечения не работают.
Некоторые ключевые особенности, отличающие МСА от болезни Паркинсона, включают:
- МСА прогрессирует быстрее . У людей с болезнью Паркинсона обычно проходят годы, прежде чем разовьется вегетативная дисфункция. При МСА вегетативная дисфункция может начаться в течение года.

- Некоторые симптомы проявляются по-разному . В частности, вегетативные симптомы обычно более выражены при МСА, в то время как тремор менее выражен или может вообще не проявляться. То, как симптомы распространяются по всему телу, также может происходить по-разному.
- Лечение не работает должным образом . Препарат под названием леводопа является основным вариантом лечения болезни Паркинсона. Напротив, MSA также не реагирует на леводопу. Это часто является ключевым способом, с помощью которого поставщики медицинских услуг распознают, что у человека MSA, а не болезнь Паркинсона.
Какие анализы будут проводиться для диагностики этого состояния?
Существует очень мало тестов, которые могут помочь в прямой диагностике MSA. Вместо этого эти тесты помогают исключить другие состояния или предоставляют доказательства, подтверждающие диагноз MSA. Некоторые возможные тесты включают в себя:
- Магнитно-резонансная томография (МРТ) .
 Этот тест иногда может показать ухудшение в областях вашего мозга, что может помочь поставщикам сузить диагноз. Это также полезно при диагностике MSA-C, который может привести к тому, что часть вашего мозга покажет перекрестный узор (эксперты называют это признаком «горячей перекрестной булочки»). Этот признак появляется, когда некоторые участки мозговой ткани изнашиваются, а другие нет. Однако этот признак может появиться при других состояниях, поэтому одного этого недостаточно для диагностики МСА.
Этот тест иногда может показать ухудшение в областях вашего мозга, что может помочь поставщикам сузить диагноз. Это также полезно при диагностике MSA-C, который может привести к тому, что часть вашего мозга покажет перекрестный узор (эксперты называют это признаком «горячей перекрестной булочки»). Этот признак появляется, когда некоторые участки мозговой ткани изнашиваются, а другие нет. Однако этот признак может появиться при других состояниях, поэтому одного этого недостаточно для диагностики МСА. - Генетическое тестирование . Этот тест может показать, есть ли у человека мутация, которая меняет то, как его организм обрабатывает α-синуклеин. Генетические тесты с большей вероятностью выявят мутации, связанные с MSA-C, у людей японского происхождения.
- Биопсия кожи . Некоторые виды биопсии кожи могут выявить признаки накопления α-синуклеина в нервной ткани. Однако необходимы дополнительные исследования, прежде чем ученые определят, достаточно ли это полезно, чтобы рекомендовать сделать его стандартной частью диагностического процесса.

Ваш лечащий врач может рассказать вам о других возможных тестах, которые они рекомендуют, и почему, по его мнению, они могут помочь. Информация, которую они предоставят, будет наиболее актуальной для вашей ситуации, учитывая вашу историю болезни, семейную историю и многое другое.
Управление и лечение
Как лечить множественную системную атрофию и есть ли лекарство?
В настоящее время лекарства от MSA не существует. Вместо этого лечение почти всегда направлено на то, чтобы симптомы не создавали проблемы как можно дольше. Возможные методы лечения симптомов MSA зависят от многих факторов, особенно от симптомов, которые есть у человека, и их тяжести.
Какие лекарства или методы лечения используются?
Многие лекарства могут помочь в лечении симптомов MSA. Лекарства, которые вы получаете, частично зависят от имеющихся у вас симптомов, а также от многих других факторов. Ваш лечащий врач лучше всего порекомендует вам лекарства, поскольку информация, которую он предоставит, будет наиболее актуальной для вашей ситуации. Они также могут объяснить возможные побочные эффекты лечения, которое они рекомендуют.
Они также могут объяснить возможные побочные эффекты лечения, которое они рекомендуют.
Как позаботиться о себе/справиться с симптомами?
Множественная системная атрофия — это состояние, которое может диагностировать только обученный квалифицированный медицинский работник. Из-за этого вы не должны пытаться самостоятельно диагностировать или управлять симптомами, не посоветовавшись сначала с врачом.
Профилактика
Как снизить риск или предотвратить это заболевание?
Эксперты не знают, что вызывает MSA или есть ли факторы, способствующие его возникновению. Из-за этого невозможно предотвратить его или снизить риск его развития.
Перспективы/прогноз
Чего мне ожидать, если у меня такое заболевание?
У людей с MSA обычно сначала появляются симптомы, связанные с движением. Это состояние со временем становится все хуже. Около половины людей с этим заболеванием нуждаются в помощи при ходьбе в течение этого периода времени. Обычно это означает ходьбу с тростью, ходунками или другим вспомогательным устройством. Около 60% людей с MSA нуждаются в использовании инвалидной коляски примерно через пять лет после начала MSA. В течение шести-восьми лет по крайней мере половина людей с этим заболеванием оказывается прикованной к постели.
Обычно это означает ходьбу с тростью, ходунками или другим вспомогательным устройством. Около 60% людей с MSA нуждаются в использовании инвалидной коляски примерно через пять лет после начала MSA. В течение шести-восьми лет по крайней мере половина людей с этим заболеванием оказывается прикованной к постели.
По мере обострения этого заболевания многим людям требуются дополнительные процедуры или вмешательства для поддержания или изменения процессов в организме и предотвращения опасных осложнений. Некоторые из этих вмешательств включают:
- Трахеостомия для сохранения способности дышать.
- Зондовое питание (энтеральное питание).
- Постоянные катетеры или уростомы при недержании мочи.
- Колостомия при недержании кала.
Как долго действует MSA?
MSA — это постоянное состояние, которое длится всю оставшуюся жизнь человека. Среднее время выживания при этом состоянии составляет от шести до 10 лет. В менее тяжелых случаях люди могут прожить до 15 лет. Однако в очень тяжелых случаях время выживания может быть намного меньше. Эти случаи обычно связаны со следующими особенностями и характеристиками:
Однако в очень тяжелых случаях время выживания может быть намного меньше. Эти случаи обычно связаны со следующими особенностями и характеристиками:
- Вегетативные симптомы, которые достигают тяжелой степени до того, как начинаются двигательные симптомы.
- Пожилой возраст на момент постановки диагноза.
- Двигательные симптомы, приводящие к повторным падениям.
Каковы перспективы этого состояния?
Перспективы MSA плохие. Симптомы этого состояния постепенно ухудшаются и всегда нарушают функции организма, что приводит к смертельным осложнениям. Осложнения, которые могут привести к смерти, включают:
- Пневмония.
- Инфекции мочевыводящих путей (ИМП), приводящие к сепсису.
- Внезапная смерть (обычно ночью из-за нарушений в том, как ваш мозг контролирует дыхание во время сна).
Жить с
Как мне позаботиться о себе?
Люди с MSA имеют симптомы, которые постепенно ухудшаются. Это означает, что люди с этим заболеванием не могут жить самостоятельно, как только их симптомы достигают определенной точки. Состояние также в конечном итоге вызывает проблемы с вашей способностью думать, говорить и делать выбор для себя. Из-за всех этих факторов рекомендуется поговорить с близкими о своих пожеланиях на будущее и составить план того, что должно произойти с вашим медицинским обслуживанием, когда вы больше не сможете выбирать для себя.
Это означает, что люди с этим заболеванием не могут жить самостоятельно, как только их симптомы достигают определенной точки. Состояние также в конечном итоге вызывает проблемы с вашей способностью думать, говорить и делать выбор для себя. Из-за всех этих факторов рекомендуется поговорить с близкими о своих пожеланиях на будущее и составить план того, что должно произойти с вашим медицинским обслуживанием, когда вы больше не сможете выбирать для себя.
Когда мне следует обратиться к врачу?
Многие из самых ранних симптомов MSA — это те, которые вам следует обсудить со своим лечащим врачом. К ним относятся:
- Сексуальная дисфункция.
- Ортостатическая гипотензия (или потеря сознания или головокружение, которые повторяются без объяснения причин).
- Нарушения сна и апноэ во сне (когда вы останавливаете дыхание во сне).
Если поставщик медицинских услуг диагностирует у вас двигательное расстройство, такое как болезнь Паркинсона, важно поговорить с ним, если вы заметите изменения в своих симптомах. Ваш поставщик медицинских услуг запланирует последующие визиты для наблюдения за вашим состоянием, корректировки лекарств и т. д. Эти визиты — это возможность для вас рассказать о любых изменениях, которые вы заметили в своих симптомах. Нередко люди с диагнозом болезни Паркинсона позже меняют этот диагноз на MSA из-за новых симптомов или когда лекарство леводопа не помогает симптомам должным образом.
Ваш поставщик медицинских услуг запланирует последующие визиты для наблюдения за вашим состоянием, корректировки лекарств и т. д. Эти визиты — это возможность для вас рассказать о любых изменениях, которые вы заметили в своих симптомах. Нередко люди с диагнозом болезни Паркинсона позже меняют этот диагноз на MSA из-за новых симптомов или когда лекарство леводопа не помогает симптомам должным образом.
Люди с MSA часто испытывают другие симптомы, особенно проблемы с психическим здоровьем. Важно обращаться за медицинской помощью в связи с проблемами психического здоровья, связанными с MSA, а также лечить ваши физические симптомы. Ваш поставщик медицинских услуг может помочь вам, порекомендовав лечение или направив вас к поставщику, специализирующемуся на психиатрической помощи.
Записка из Кливлендской клиники
Множественная системная атрофия (MAS) — тяжелое, в конечном счете смертельное заболевание. К сожалению, нет никакого способа вылечить или лечить это состояние напрямую.


 Для закрепления результатов терапии необходимо пересмотреть свои привычки, режим работы и отдыха, питание, предпочтения, вкусы. Обязательно принимать витамины, регулярно сдавать анализы, отказаться от кофеина, сигарет, алкоголя. Придется приучить себя к физкультуре, пусть сначала это будут простые прогулки. Но главное – не нервничать по пустякам. Ведь все болезни «от нервов».
Для закрепления результатов терапии необходимо пересмотреть свои привычки, режим работы и отдыха, питание, предпочтения, вкусы. Обязательно принимать витамины, регулярно сдавать анализы, отказаться от кофеина, сигарет, алкоголя. Придется приучить себя к физкультуре, пусть сначала это будут простые прогулки. Но главное – не нервничать по пустякам. Ведь все болезни «от нервов». Это связано со стрессом и интоксикацией, которые они вызывают;
Это связано со стрессом и интоксикацией, которые они вызывают;

 , Инк.)
Также на Испанский
, Инк.)
Также на Испанский gov: Заболевания вегетативной нервной системы
(Национальные институты здоровья)
gov: Заболевания вегетативной нервной системы
(Национальные институты здоровья) gov: Множественная системная атрофия
(Национальные институты здоровья)
gov: Множественная системная атрофия
(Национальные институты здоровья) ..
.. ..
..


 Этот тест иногда может показать ухудшение в областях вашего мозга, что может помочь поставщикам сузить диагноз. Это также полезно при диагностике MSA-C, который может привести к тому, что часть вашего мозга покажет перекрестный узор (эксперты называют это признаком «горячей перекрестной булочки»). Этот признак появляется, когда некоторые участки мозговой ткани изнашиваются, а другие нет. Однако этот признак может появиться при других состояниях, поэтому одного этого недостаточно для диагностики МСА.
Этот тест иногда может показать ухудшение в областях вашего мозга, что может помочь поставщикам сузить диагноз. Это также полезно при диагностике MSA-C, который может привести к тому, что часть вашего мозга покажет перекрестный узор (эксперты называют это признаком «горячей перекрестной булочки»). Этот признак появляется, когда некоторые участки мозговой ткани изнашиваются, а другие нет. Однако этот признак может появиться при других состояниях, поэтому одного этого недостаточно для диагностики МСА.