Противопоказания к донорству — Служба крови
Стать донором может практически любой здоровый человек, если он старше 18 лет, не имеет противопоказаний к донорству, а его вес больше 50 кг.
С другой стороны, стать донором крови и ее компонентов может только Человек с большой буквы. Человек, который готов встать пораньше, потратить свое время, чтобы спасти чью-то жизнь.
При каждом визите в учреждение Cлужбы крови потенциальный донор проходит бесплатное медицинское обследование, которое включает в себя приема врачом-трансфузиологом и предварительное лабораторное исследование.
При этом есть ряд противопоказаний к донорству: постоянных, то есть независящих от давности заболевания и результатов лечения, и временных — действующих лишь определенный срок.
Постоянными противопоказаниями является
наличие таких серьезных заболеваний как инфекционные и паразитарные болезни, онкологические заболевания, болезни
крови, а также ряд других состояний.
Временные противопоказания имеют различные сроки в зависимости от причины. Самыми распространенными запретами являются: нанесение татуировки, пирсинг или лечение иглоукалыванием (120 календарных дней), ангина, грипп, ОРВИ (30 календарных дней после выздоровления), период беременности и лактации (1 год после родов, 90 календарных дней после окончания лактации), прививки.
(согласно Приказу Министерства здравоохранения Российской Федерации от 28 октября 2020 г. №1166н «Об утверждении порядка прохождения донорами медицинского обследования и перечня медицинских противопоказаний (временных и постоянных) для сдачи крови и (или) ее компонентов и сроков отвода, которому подлежит лицо при наличии временных медицинских противопоказаний, от донорства крови и (или) ее компонентов»)
1. Инфекционные и паразитарные болезни:
- болезнь, вызванная вирусом иммунодефицита человека (ВИЧ-инфекция), вирусами гепатита B и C,
- сифилис, врожденный или приобретенный,
- туберкулез (все формы),
- бруцеллез
- сыпной тиф,
- туляремия,
- лепра (болезнь Гансена),
- африканский трипаносомоз,
- болезнь Чагаса,
- лейшманиоз,
- токсоплазмоз,
- бабезиоз,
- хроническая лихорадка Ку,
- эхинококкоз,
- филяриатоз,
- дракункулез,
- повторный положительный результат исследования на маркеры болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция),
- повторный положительный результат исследования на маркеры возбудителя сифилиса.

2. Злокачественные новообразования.
3. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм.
4. Болезни центральной нервной системы (органические нарушения).
5. Полное отсутствие слуха и (или) речи, и (или) зрения.
6. Психические расстройства и расстройства поведения в состоянии обострения и (или) представляющие опасность для больного и окружающих.
7. Психические расстройства и расстройства поведения, вызванные употреблением психоактивных веществ.
8. Болезни системы кровообращения:
- гипертензивная (гипертоническая) болезнь сердца II — III степени,
- ишемическая болезнь сердца,
- облитерирующий тромбангиит,
- неспецифический аортоартериит,
- флебит и тромбофлебит,
- эндокардит,
- миокардит,
- порок сердца (врожденный, приобретенный).

9. Болезни органов дыхания:
- бронхиальная астма,
- бронхоэктатическая болезнь,
- эмфизема.
10. Болезни органов пищеварения:
- ахилический гастрит,
- хронические болезни печени, в том числе неуточненные, токсические поражения печени,
- калькулезный холецистит с повторяющимися приступами и явлениями холангита,
- цирроз печени.
11. Болезни мочеполовой системы в стадии декомпенсации:
- диффузные и очаговые поражения почек,
- мочекаменная болезнь.
12. Болезни соединительной ткани, а также острый и (или) хронический остеомиелит.
13. Лучевая болезнь.
14. Болезни эндокринной системы в стадии декомпенсации.
15. Болезни глаза и его придаточного аппарата:
- увеит,
- ирит,
- иридоциклит,
- хориоретинальное воспаление,
- трахома,
- миопия 6 диоптрий и более.

16. Болезни кожи и подкожной клетчатки:
- псориаз,
- эритема,
- экзема,
- пиодермия,
- сикоз,
- пузырчатка (пемфигус),
- дерматофитии,
- фурункулез.
17. Оперативные вмешательства (резекция, ампутация, удаление органа (желудок, почка, селезенка, яичники, матка и прочее)), трансплантация органов и тканей, повлекшие стойкую утрату трудоспособности (I и II группа инвалидности), ксенотрансплантация органов.
18. Стойкая утрата трудоспособности (I и II группа инвалидности).
19. Женский пол донора для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза.
20. Лица с повторными неспецифическими реакциями на маркеры вирусов иммунодефицита
человека, гепатитов B и C и возбудителя сифилиса.
21. Лица с повторно выявленными аллоиммунными антителами к антигенам эритроцитов (за исключением доноров плазмы для производства лекарственных препаратов).
22. Лица с повторно выявленными экстраагглютининами анти-A1 (за исключением доноров плазмы для производства лекарственных препаратов).
Наименования
Срок отвода от донорства
Масса тела менее 50 кг
До достижения массы тела 50 кг
Возраст младше 20 лет
для донации 2 единиц эритроцитной массы или взвеси,
полученной методом афереза
До достижения 20 лет
Масса тела менее 70 кг
для донации 2 единиц эритроцитной массы или взвеси,
полученной методом афереза
До достижения массы тела 70 кг
Гемоглобин менее 140 г/л
для донации 2 единиц эритроцитной массы или взвеси,
полученной методом афереза
До достижения уровня гемоглобина 140 г/л
Температура тела выше 37 °C
До нормализации температуры тела (37 °C и ниже)
Пульс — менее 55 ударов в минуту и более 95 ударов в минуту
До нормализации пульса от 55 до 95 ударов в минуту
Артериальное давление:
систолическое менее 90 мм рт. ст. и более 149 мм рт. ст.;
ст. и более 149 мм рт. ст.;
диастолическое — менее 60 мм рт. ст. и более 89 мм рт. ст.
До нормализации
систолического давления: 90 — 149 мм рт. ст.;
диастолического давления: 60 — 89 мм рт. ст.
Индекс массы тела
Менее 18,5 и более 40
Несовпадение результатов исследования группы крови AB0, резус-принадлежности, антигенов C, c, E, e, K с результатами исследования при предыдущей донации
До выполнения подтверждающего исследования
Трансфузия крови и (или) ее компонентов
120 календарных дней со дня трансфузии
Первичное выявление в образце крови донора аллоиммунных антител к антигенам эритроцитов
До подтверждения отсутствия в образце крови донора аллоиммунных антител к антигенам эритроцитов не ранее, чем через 180 календарных дней после первичного выявления
Оперативные вмешательства, в том числе искусственное прерывание беременности
120 календарных дней со дня оперативного вмешательства
Лечебные и косметические процедуры с нарушением кожного покрова (татуировки, пирсинг, иглоукалывание и иное)
120 календарных дней с момента окончания процедур
До подтверждения отсутствия маркеров вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса, но не ранее, чем через 120 календарных дней после получения сомнительного результата лабораторного исследования
120 календарных дней после прекращения последнего контакта
Сомнительный результат на маркеры вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса
До подтверждения отсутствия маркеров вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса, но не ранее, чем через 120 календарных дней после получения сомнительного результата лабораторного исследования
Перенесенные инфекционные заболевания:
малярия в анамнезе при отсутствии симптомов и при наличии отрицательных результатов иммунологических тестов
3 года
брюшной тиф после выздоровления и полного клинического обследования при отсутствии выраженных функциональных расстройств
1 год
ангина, грипп, острая респираторная вирусная инфекция
30 календарных дней после выздоровления
Перенесенные инфекционные и паразитарные заболевания, не указанные в перечне постоянных и временных противопоказаний
120 календарных дней после выздоровления
Острые или хронические воспалительные процессы в стадии обострения независимо от локализации
30 календарных дней после купирования острого периода
Обострение язвы желудка и (или) двенадцатиперстной кишки
1 год с момента купирования острого периода
Болезни почек, не указанные в пункте 12 перечня постоянных противопоказаний
1 год с момента купирования острого периода
Аллергические заболевания в стадии обострения
60 календарных дней после купирования острого периода
Период беременности, лактации
1 год после родов, 90 календарных дней после окончания лактации
Вакцинация:
прививка инактивированными вакцинами (в том числе, против столбняка, дифтерии, коклюша, паратифа, холеры, гриппа), анатоксинами
10 календарных дней после вакцинации
прививка живыми вакцинами (в том числе, против бруцеллеза, чумы, туляремии, туберкулеза, оспы, краснухи, полиомиелита перорально), введение противостолбнячной сыворотки (при отсутствии выраженных воспалительных явлений на месте инъекции)
30 календарных дней после вакцинации
прививка рекомбинантными вакцинами (в том числе, против вирусного гепатита B, коронавирусной инфекции)
30 календарных дней после вакцинации
введение иммуноглобулина против гепатита B
120 календарных дней после вакцинации
введение иммуноглобулина против клещевого энцефалита
120 календарных дней после вакцинации
вакцинация против бешенства
1 год после вакцинации
Прием лекарственных препаратов:
антибиотики
14 календарных дней после окончания приема
анальгетики, антикоагулянты, антиагреганты (в том числе салицилаты)
3 календарных дня после окончания приема
Прием алкоголя
48 часов
Отклонение пределов состава и биохимических показателей периферической крови
Отклонение пределов состава и биохимических показателей периферической крови
Показатель
Допустимые пределы значений показателей
Гемоглобин:
мужчины (130 г/л и более)
женщины (120 г/л и более)
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
130 г/л и более
120 г/л и более
Гематокрит:
мужчины (0,40 и более)
женщины (0,38 и более)
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
0,40 и более
0,38 и более
Количество тромбоцитов
от 180 x 109/л
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
Количество эритроцитов
мужчины (4,0 x 1012/л и более)
женщины (3,8 x 1012/л и более)
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
4,0 x 1012/л и более
3,8 x 1012/л и более
Количество лейкоцитов
от 4 x 109/л до 9 x 109/л
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
Общий белок
от 65 г/л до 85 г/л
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
Соотношение белковых фракций (альбумина, глобулинов)
отсутствие отклонений от нормативных значений, указанных в инструкциях к
используемым наборам реагентов и методам
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
До достижения допустимых пределов значений показателей, но не ранее 30 календарных дней
Гемотрансмиссивные заболевания — инфекционные заболевания, возбудитель которых может передаваться с донорской кровью или ее компонентами.
Трансфузия — (от латинского tranfusio — «переливание») — операция по переливанию компонентов или препаратов донорской крови реципиенту.
Гипертоническая болезнь — Лечение в многопрофильной семейной клинике «К медицина»
Гипертоническая болезнь
Арланова Арина Геннадьевна
Врач высшей категории
Кардиолог, Терапевт, Ревматолог
Записаться на прием Получить консультацию
Гипертоническая болезнь – это заболевание, характеризующееся стойким и длительным повышением артериального давления. Оно обусловлено нарушением регуляции сосудистого тонуса, а также изменениями работы сердца. По определению Всемирной организации здравоохранения, повышением давления считаются показатели выше 140/90 мм ртутного столба. Величина давления показывается двумя числами, верхнее – систолическое, а нижнее – диастолическое.
- Причины гипертонии
- Симптомы гипертонии
- Диагностика
- Лечение гипертонической болезни
- Диета при гипертонии
- Профилактика гипертонической болезни
По статистике, у 30% взрослого населения бывают периоды повышенного давления, при этом практически всегда оно является признаком самостоятельной патологии или так называемой первичной гипертензии. Российская Федерация стоит на 49 месте в мире по количеству больных с этим заболеванием.
Без лечения возникают осложнения гипертонической болезни:
- инфаркт миокарда;
- инсульт;
- острая сердечная недостаточность;
- гипертонический криз.
Коварство патологии в том, что в половине случаев пациенты и не подозревают у себя опасной болезни, поэтому не предпринимают никаких действий, и гипертония начинает проявлять себя неприятными симптомами. Во многих странах развернуты профилактические программы, которые направлены на борьбу с патологией. Разрабатываются новые безопасные лекарства для контроля над уровнем давления. При этом только 1/3-я часть гипертоников принимает адекватную терапию и заботится о своем здоровье.
Во многих странах развернуты профилактические программы, которые направлены на борьбу с патологией. Разрабатываются новые безопасные лекарства для контроля над уровнем давления. При этом только 1/3-я часть гипертоников принимает адекватную терапию и заботится о своем здоровье.
Врачи во всем мире считают, что в каждом доме обязательно должен быть прибор для измерения давления, наряду с градусником. Особенно это касается семей, где родственники уже страдали сердечно-сосудистыми болезнями.
Причины гипертонии
В настоящее время точные причины гипертонической болезни не установлены. Основным фактором риска считается длительное или сильное психоэмоциональное напряжение. К другим причинам возникновения патологии относятся:
- избыточная масса тела: при лишнем весе каждый килограмм прибавляет артериальное давление на два мм рт.ст.;
- малоподвижный образ жизни;
- употребление в пищу консервов, копченостей, жирной пищи, острого сыра;
- чрезмерное использование соли при приготовлении блюд;
- частые стрессы;
- курение – вредные вещества, которые содержатся в сигаретах, способствуют механическому повреждению стенок артерий;
- напряженный график работы;
- употребление алкоголя;
- очень высокий или слишком низкий рост у мужчин;
- физическое и нервное переутомление;
- употребление белков животного происхождения, которое не ограничивается.

Также к факторам риска можно отнести наследственную предрасположенность. Повышенное артериальное давление у родственников первой линии гарантирует высокий риск развития болезни.
Стоит уделить внимание и возрасту, после 35 лет у мужчин возрастают шансы приобрести данную болезнь. У женщин патология связана с наступлением менопаузы.
Симптомы гипертонии
Часто при патологии нет никаких признаков, но иногда могут наблюдаться следующие симптомы:
- головная боль;
- учащенное или слабое биение сердца;
- головокружения;
- отеки век, ног и рук, одутловатость лица;
- ухудшение памяти;
- онемение пальцев;
- покраснение лица;
- озноб;
- повышение потливости;
- тревога;
- внутреннее напряжение;
- снижение работоспособности;
- раздражительность;
- появление «мошек» перед глазами.

Все эти проявления не беспокоят пациентов постоянно, а возникают лишь в определенный период времени. В этом и заключается коварство болезни, поэтому при появлении вышеперечисленных симптомов стоит обратиться к врачу за консультацией. Если вовремя не начать терапию, то со временем заболевание начнет прогрессировать и может привести к серьезным осложнениям. Поэтому важно контролировать артериальное давление. Для этого сейчас существует множество специальных тонометров, от обычных механических приборов до полностью автоматизированных моделей. Работа тонометров с фонендоскопом сложнее, не всегда удается различить звуки пульсации, но после определенной подготовки и практики этому способен научиться практически каждый.
Перед тем как измерить давление, не стоит курить, употреблять алкоголь или кофе, желательно несколько минут провести в покое. Измерение проводится в положении сидя, манжетка должна закрепляться несколько выше локтя, где лучше всего ощущается пульс. Чаще всего для определения давления применяются анероидные (рычажного и надувного типа) и автоматические аппараты. В амбулаторных условиях используются приборы, которые могут контролировать изменения давления целые сутки.
Чаще всего для определения давления применяются анероидные (рычажного и надувного типа) и автоматические аппараты. В амбулаторных условиях используются приборы, которые могут контролировать изменения давления целые сутки.
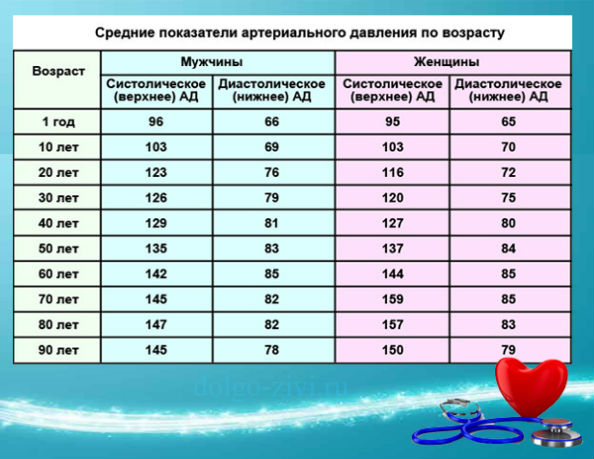
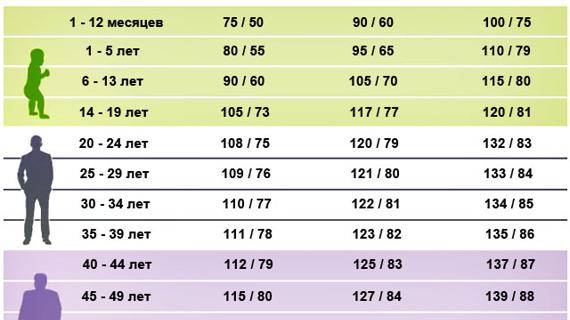
Для каждого возраста существуют свои нормативы давления:
- 16-20 лет – давление 100/70 – 120/80;
- до сорока лет норма – 120/70 – 130/80;
- от сорока до шестидесяти – до 135/85;
- после шестидесяти лет нормальным давлением считаются показатели до 140/90.
В тех случаях, когда показатели превышают норму несколько дней подряд, это является обязательным поводом для посещения врача, даже если никаких симптомов, кроме данных прибора, нет. Грамотный врач даст рекомендации по образу жизни при гипертонической болезни на ранней стадии, что позволит избежать осложнений.
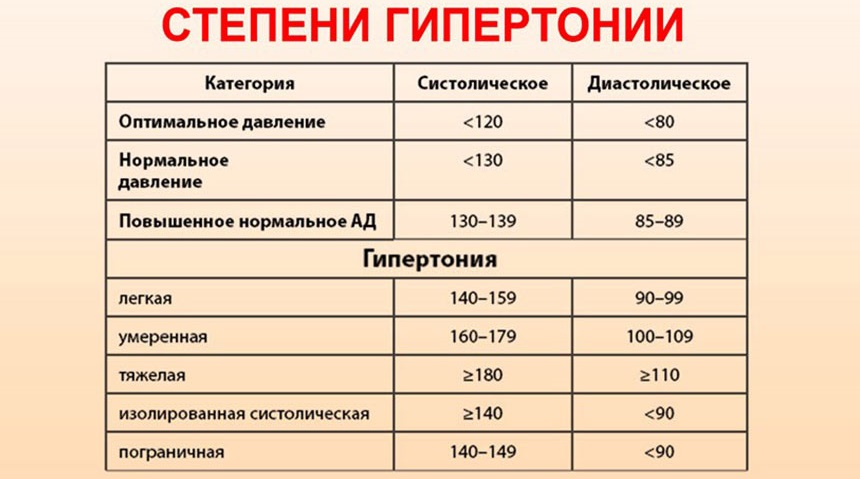
Гипертоническая болезнь – классификация
За время изучения заболевания было разработано множество различных классификаций с подразделением: по этиологии, внешнему виду пациента, стабильности и уровню давления, причинам повышения, характеру течения. Некоторыми из них медики пользуются и в настоящее время.
Некоторыми из них медики пользуются и в настоящее время.
Самая первая классификация гипертонической болезни подразделяла ее на красную и бледную. Решающую роль в данном разделении играл внешний вид больного. При бледной разновидности пациент имел холодные конечности и нездоровый цвет лица, что объясняется спазмом сосудов. При красной гипертонии в момент повышения артериального давление лицо больного, наоборот, приобретает красный цвет и покрывается пятнами.
В практике одной из самых важных классификаций является разделение болезни по происхождению. Выделяют первичную, или эссенциальную, форму, которая возникает как изолированная патология. При этом заболевания других органов и систем отсутствуют.
Вторичная форма является симптомом патологии органов, которые принимают участие в регулировании сосудистого тонуса. К ним относят – почки, эндокринную и нервную системы.
Единой систематизации гипертонии не существует, но, как правило, врачи пользуются классификацией, которая была рекомендована Всемирной организацией здравоохранения. Она характеризуется степенью повышения давления.
Она характеризуется степенью повышения давления.
- Гипертоническая болезнь 1 степени – это мягкая форма, для которой характерно давление от 140/90 до 159/99 мм ртутного столба.
- Гипертоническая болезнь 2 степени – умеренная гипертония, давление повышается до 79/109 мм рт. ст. Иногда врачи ставят диагноз «гипертоническая болезнь 2 степени риск 2», это означает, что есть один или два фактора риска и появилась возможность развития осложнений.
- Гипертоническая болезнь 3 степени отличается тяжелым течением, давление повышается до 180/110 мм рт. ст. и даже выше. Если при осмотре врач поставил диагноз «гипертоническая болезнь 3 степени риск 4», то нужно немедленно начать лечение и обратиться за помощью в стационар. В этом случае вероятность развития осложнений увеличивается до 30%.
Органы, которые наиболее подвержены осложнениям при гипертонической болезни:
- мозг – ДЭП, деменция, инсульты, снижение памяти;
- почки – развитие хронической почечной недостаточности;
- сердце – сердечная недостаточность, инфаркт, коронарная смерть;
- сосуды;
- глаза.

Медики классифицируют болезнь в зависимости от поражения вышеперечисленных органов. Стадии гипертонической болезни:
- I стадия – работа сердечно-сосудистой системы не нарушена, пациенты обычно не предъявляют жалоб на свое состояние.
- II стадия – увеличение левого желудочка, артериальное давление повышается. Может отмечаться локальное сужение сосудов сетчатки глаза.
- III стадия – появляются признаки поражения органов: хроническая почечная недостаточность, стенокардия, гипертоническая энцефалопатия, нарушения, которые окулист сможет обнаружить при осмотре глазного дна (отек зрительного нерва, кровоизлияния), аневризма аорты.
При классификации учитываются варианты повышения давления. В этом случае выделяются следующие формы:
- диастолическая – повышается нижнее давление;
- систолическая – повышаются только верхние показатели;
- систолодиастолическая;
- лабильная форма — в этом случае давление повышается кратковременно и приходит в норму без специальных препаратов.

Существуют отдельные виды гипертонии, которые не входят ни в одну из классификаций. Это рефрактерная гипертония и гипертонические кризы.
Рефрактерная гипертония – это артериальная гипертензия, которая не корректируется при помощи медикаментов. Давление не снижается даже при применении более трех препаратов. Иногда эта форма болезни ставится ошибочно, когда неправильно подобраны лекарства или даже неверно поставлен диагноз.
Гипертонический криз – состояние, при котором давление повышается до критических показателей. Из-за этого пациент испытывает головокружение, сильные головные боли, нарушается мозговое кровообращение, может возникнуть гипертермия мозга.
Гипертоническая болезнь во время беременности
У здоровой женщины на всем протяжении беременности давление должно оставаться в пределах нормы. Однако, начиная с 20 недели у некоторых пациенток может развиться гестоз, который возникает из-за спазма сосудов. В результате появляется повышение давления, отеки и тошнота. В тяжелых случаях высокое давление грозит инсультом, такое состояние опасно и для ребенка, и для женщины.
В результате появляется повышение давления, отеки и тошнота. В тяжелых случаях высокое давление грозит инсультом, такое состояние опасно и для ребенка, и для женщины.
Поэтому беременным важно постоянно контролировать свое давление. При повышении АД необходимо сообщить об этом врачу, который подберет адекватное лечение гипертонии, безопасное во время данного периода.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Запишитесь на прием к высококвалифицированным специалистам
Диагностика
В зависимости от степени и стадии гипертонической болезни подбирается лечение. Перед тем как начать терапию, доктор обязательно назначит диагностические обследования, которые должны подтвердить наличие заболевания.
Лабораторные исследования включают в себя: общий анализ крови и мочи,анализ мочи по Нечипоренко, биохимический анализ крови, а также бакпосев.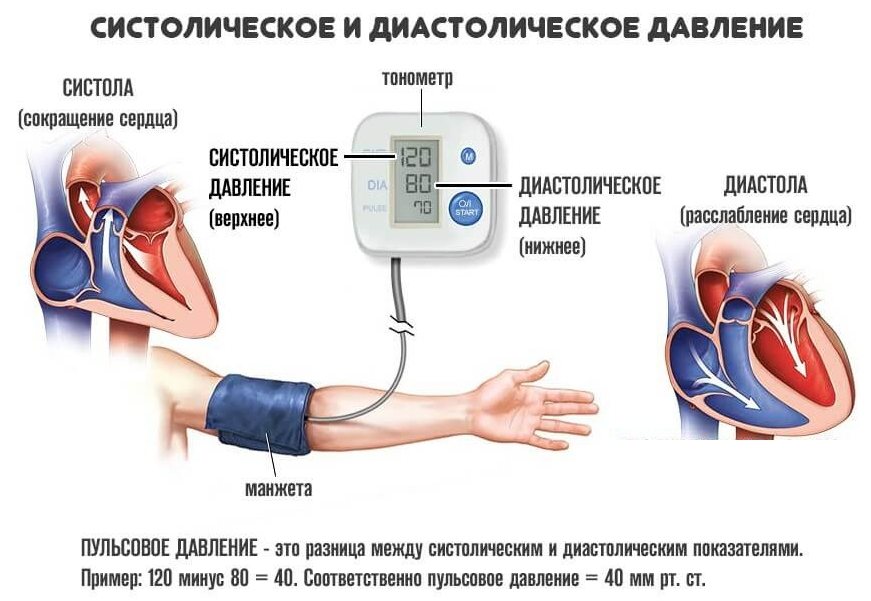
В обязательную диагностическую программу входит:
- клинический осмотр;
- сбор анамнеза;
- измерение массы тела и окружности талии;
- измерение артериального давления на обеих руках;
- ЭКГ и ФКГ;
- осмотр глазного дна.
Лечение гипертонической болезни
Гипертония 1 степени, симптомы и лечение
Для гипертонии 1 степени характерно периодическое повышение давления, которое через некоторое время самостоятельно приходит в норму. При этом пациент может ощущать головную боль, головокружение, шум в ушах, перед глазами могут мелькать «мушки». При первой стадии заболевания врач расскажет, как лечить гипертонию без специальных медикаментов. Пациенту необходимо скорректировать образ жизни, следить за своим весом, отказаться от употребления алкоголя и курения, регулярно заниматься физическими упражнениями, а также пересмотреть свое питание и стараться избегать стрессов и чрезмерного физического напряжения.
К вспомогательным средствам лечения относят: рефлексотерапию, массаж, физиотерапию, терапию лекарственными травами.
Медикаментозные средства назначаются редко, только в тех случаях, когда остальные методы терапии оказались неэффективны, и болезнь переходит на следующую ступень развития.
Гипертония 2 степени, симптомы и лечение
Как правило, болезнь не развивается за короткий промежуток времени. Перед тем как гипертония перейдет на 2 степень, проходит несколько лет. К симптомам патологии можно отнести:
- тошноту;
- головокружение;
- головную боль;
- онемение пальцев на ногах и руках;
- быструю утомляемость;
- учащенное сердцебиение.
Когда развивается устойчивое повышение давления, врач назначает специальные лекарства для лечения гипертонии. Они должны применяться непрерывно, вне зависимости от показателей тонометра. Рекомендуется прием диуретиков, которые помогают вывести лишнюю жидкость из организма.
Рекомендуется прием диуретиков, которые помогают вывести лишнюю жидкость из организма.
В отдельных случаях принимается решение о назначение ингибиторов АПФ, влияющих на сужение кровеносных сосудов. Они могут усилить действие диуретиков, снижая способность выработки альдостерона.
Применяются препараты, снижающие вязкость крови, а также лекарственные средства, уменьшающие уровень холестерина.
Большой выбор препаратов дает возможность подобрать лечение для каждого пациента индивидуально. При этом не стоит забывать о немедикаментозных и вспомогательных средствах. Комбинированная терапия дает положительные результаты.
Гипертония 3 степени, симптомы и лечение
Врач может поставить диагноз «гипертония 3 степени» в том случае, когда наблюдается поражение органов-мишеней. Поскольку сегодня уровень артериального давления может успешно корректироваться препаратами, на величину показателей давления обращается меньшее внимание.
Причиной развития данной степени заболевания, в большинстве случаев, является несвоевременное обращение к врачу и отсутствие адекватного лечения. Современные диагностические возможности позволяют обнаружить даже самые незначительные изменения в работе сердечно-сосудистой системы. Часто пациенты сами пренебрегают возможностью посетить специалиста. Прием лекарств (таблеток) от гипертонии на определенных стадиях болезни помогает достичь уровня физиологической нормы, не ограничиваясь «рабочим артериальным давлением». Это позволяет больным избежать третьей степени заболевания и существенно улучшить качество жизни.
К симптомам заболевания добавляются признаки поражения органов. Чаще всего в головном мозге диагностируется поражение кровеносных сосудов, а также структур центральной нервной системы. Значительно повышается риск инфаркта миокарда и развития гемодинамической нестабильности. Страдают почки, появляются проблемы, связанные с повреждением сетчатки глаза.
Важно понимать, что при поражении органов возникает замкнутый круг. Появившиеся заболевания ухудшают течение гипертонии, она плохо поддается лечению.
Как и в других случаях, лечение должно складываться из нескольких этапов. Это дозированные физические нагрузки, оздоровительные мероприятия. Пациентам необходимо соблюдать режим работы и отдыха, наладить здоровое питание и не забывать о медикаментозной терапии.
Лечение гипертонии у пожилых людей
Люди старшего возраста, страдающие данным заболеванием, составляют отдельную группу пациентов, которым нужен особый подход в лечении. Лекарственное снижение давления у лиц пожилого возраста имеет свои особенности.
Стандартная терапия не всегда подходит пациентам после 60 лет, но это не повод забросить лечение. Здесь важно индивидуально подобрать действенные препараты и настраиваться на положительный результат.
В том случае когда у пожилых людей нет осложнений, рекомендуется начать лечение с тиазидного диуретика. Их эффективность возрастает с возрастом больного, так, после 55 лет данные лекарства гораздо действеннее, чем в более раннем возрасте. Важно помнить, что диуретики назначаются в малых дозах, поскольку их увеличение может спровоцировать повышение холестерина. В том случае когда у больного понижен уровень калия или натрия, рекомендуются калийсберегающие средства. Дополнительный прием калия запрещен. У лиц пожилого возраста почки уже плохо справляются с его выведением.
Их эффективность возрастает с возрастом больного, так, после 55 лет данные лекарства гораздо действеннее, чем в более раннем возрасте. Важно помнить, что диуретики назначаются в малых дозах, поскольку их увеличение может спровоцировать повышение холестерина. В том случае когда у больного понижен уровень калия или натрия, рекомендуются калийсберегающие средства. Дополнительный прием калия запрещен. У лиц пожилого возраста почки уже плохо справляются с его выведением.
Если пациент по объективным причинам не может принимать диуретики, то препаратами выбора становятся бета-адреноблокаторы.
При низкорениновой форме гипертонии назначаются антагонисты кальция, они поддерживают мозговой и почечный кровоток. Также данные препараты являются действенными средствами от стенокардии и позволяют снизить риск сердечно-сосудистых осложнений.
Блокаторы рецепторов ангиотензина II и ингибиторы АПФ не так действенны, как вышеперечисленные лекарственные средства, но их можно использовать, когда другие препараты не дают должного эффекта. Сильнодействующие препараты гуанабенз, метилдофа, клонидин, блокаторы альфа-адренорецепторов назначаются редко, поскольку они вызывают дремоту, депрессию и пониженное давление даже в состоянии стоя.
Сильнодействующие препараты гуанабенз, метилдофа, клонидин, блокаторы альфа-адренорецепторов назначаются редко, поскольку они вызывают дремоту, депрессию и пониженное давление даже в состоянии стоя.
Комбинированные препараты для лечения гипертонии доказано снижают давление эффективнее, чем одно лекарственное средство в повышенной дозировке. Поэтому в современной медицине назначаются комбинации препаратов:
- диуретик и антагонисты кальция;
- бета-блокаторс диуретиком;
- ингибитор АПФ с антагонистом кальция;
- ингибитор АПФ сдиуретиком.
Когда случается гипертонический криз, пациент нуждается в реабилитации. Обычно эта задача решается в условиях санатория. Больным показаны следующие мероприятия:
- лечебная физкультура;
- диетическое питание;
- лечебные ванны;
- аппаратная физиотерапия;
- фитотерапия;
- ароматерапия;
- кислородные коктейли;
- курсы медикаментозного лечения.

В виде поддерживающей терапии пациентам рекомендуется электросон, лазерная терапия, электрофорез. Благодаря электрическим импульсам снижается давление, оздоровляются почки и сердце.
При помощи сульфидных и углекислых ванн улучается работа иммунитета и нормализуется давление. Выбор процедур обуславливается возрастом пациента и стадией заболевания.
Народные средства в лечении
Лечение гипертонической болезни должно быть комплексным, вместе с традиционными лекарственными формами можно использовать средства народной медицины, где присутствует множество действенных рецептов.
- Отвар красного клевера. Растение заваривается так же, как и обычный чай, затем употребляется по половине стакана на ночь. Желательно использовать только свежий отвар, но можно хранить лекарство в холодильнике до трех дней.
- Мед и чеснок. Необходимо взять полстакана меда, размять пять зубчиков чеснока и перетереть один лимон вместе с кожурой.
 Все хорошо перемешать и поставить на неделю в темное место, после чего состав нужно хранить в холодильнике, в закрытой банке (можно обернуть ее тряпочкой или фольгой). Принимать по одной чайной ложке три раза в день.
Все хорошо перемешать и поставить на неделю в темное место, после чего состав нужно хранить в холодильнике, в закрытой банке (можно обернуть ее тряпочкой или фольгой). Принимать по одной чайной ложке три раза в день. - Овощные соки. По одному стакану соков моркови, черной редьки, свеклы перемешать со стаканом меда и соком одного лимона. Употреблять по одной столовой ложке три раза в день перед едой. Продолжительность курса – полтора месяца.
- Настой шиповника можно пить без ограничений.
- Семечки. В кастрюлю насыпать хорошо промытых неочищенных семечек подсолнечника. Залить полутора литрами холодной воды и прокипятить около двух часов на маленьком огне. Отвар необходимо процедить, затем в течение дня выпивать по одному стакану.
- Золотой ус. Мелко нарезать коленец темно-фиолетового цвета и залить 0,5 литра водки. Настоять двенадцать дней в темном месте, через каждые три дня аккуратно встряхивая содержимое. Принимать за полчаса до еды по одной десертной ложке.

- Лимон.1 стакан сока белого репчатого лука и 1 стакан меда смешать и добавить 50 граммов предварительно размельченных корок лимона. Плотно закрыть посуду, в которой будет храниться настой, и поставить в темное место. Употреблять настой по чайной ложке после еды, через два-три часа. Или столовую ложку натертого лимона 1:1 смешать с измельченной клюквой, добавить половину столовой ложки свежего шиповника (можно перекрутить через мясорубку). Смесь добавить в один стакан меда и употреблять по одной столовой ложке утром и вечером.
- Мед. Пятьсот граммов майского меда смешать с полулитром водки, подогреть, пока не появится пенка. При этом смесь нужно постоянно помешивать. Дать настояться. Для второго состава в одном литре воды необходимо заварить по щепотке следующие травы: ромашка, сушеница топяная, валериана, спорыш, пустырник. Отвару дать настояться, после чего процедить его и смешать с первым составом. Поставить настойку в темное место на три дня. На первой неделе состав принимается два раза в день по одной чайной ложке, на следующей неделе уже по столовой, пока отвар не закончится.
 Лечение таким способом длительное, с перерывами в 7 – 10 дней.
Лечение таким способом длительное, с перерывами в 7 – 10 дней.
Диета при гипертонии
Правильное и сбалансирование питание при гипертонии является залогом успешной борьбы с болезнью. Стоит помнить, что каждый лишний килограмм прибавляет цифры на тонометре. Главной задачей является прийти к оптимальному весу, если он не соответствует нормативам. Для нормализации давления необходимо соблюдать следующие рекомендации.
- Сократить потребление соли. Поскольку натрий задерживает воду в организме, увеличивается объем циркулирующей крови, что сказывается на повышении давления. Норма соли будет составлять около 4 граммов. В идеале дополнительно солить пищу при приготовлении уже не нужно.
- Чтобы нормализовать обмен веществ, необходимо выпивать достаточное количество жидкости, около 1,5 литров в сутки. Необходимо отдавать предпочтение чистой воде, отвару шиповника, а также «здоровым» супам.
- Исключить из рациона кофе, крепкий чай и алкоголь.

- Дробное питание. Важно распределить рацион таким образом, чтобы питаться равномерными порциями пять – восемь раз в день.
- Снизить количество употребляемого мяса и животных жиров. Пациентам рекомендуется выбирать нежирное мясо – индейка, телятина, курица, кролик. Лучше всего готовить без масла, если мясо кажется пресным, можно добавить зелень и лимонный сок, которые заменят соль. Как можно реже стоит включать в рацион копчености, колбасы, сливочное масло.
- Важно увеличить количество употребляемых овощей и продуктов, богатых калием и магнием: крупы, свекла, морковь, курага, капуста.
- Рекомендуется отказаться от употребления кондитерских изделий с повышенным количеством сахара, предпочтение отдается сухофруктам, меду, продуктам из цельного зерна.
- При гипертонии пациентам нельзя голодать. Строгие посты и диеты противопоказаны.
Инвалидность при гипертонии
Гипертония является серьезным заболеванием, и в ряде случаев пациентам положена инвалидность.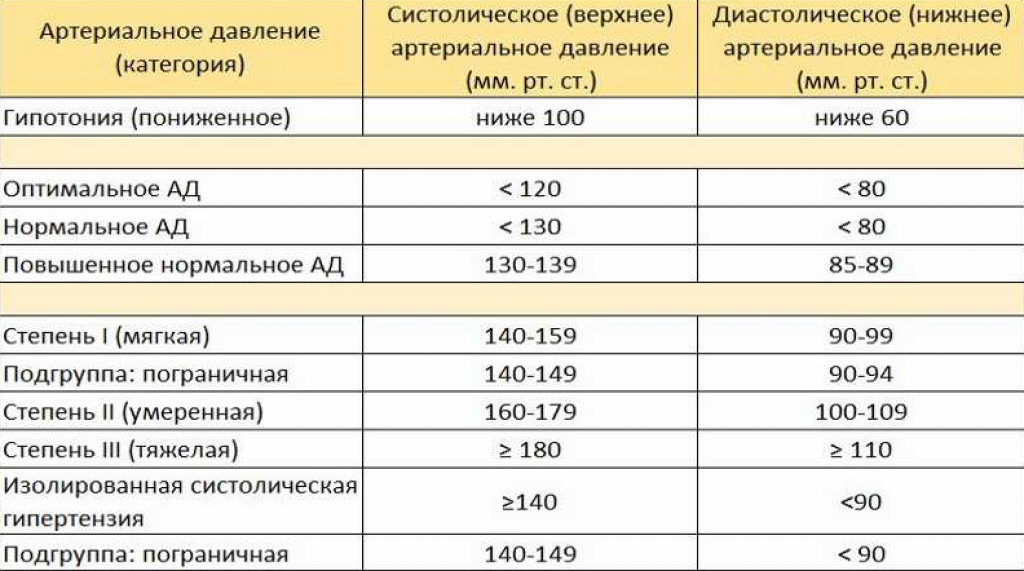 Обычно она дается больным со второй – третьей стадией заболевания или при постоянном прогрессировании.
Обычно она дается больным со второй – третьей стадией заболевания или при постоянном прогрессировании.
При гипертонии на 1 стадии врачебно-трудовая комиссия должна помочь при трудоустройстве, поскольку следует избегать повышенных нагрузок, работы по ночам и труда, связанного с контактами с опасными веществами.
При установлении инвалидности специальная врачебная комиссия оценивает нарушения, наличие осложнений, анамнез гипертонических кризов. Иногда уже при второй стадии гипертонии может быть поставлена третья группа.
Инвалидность второй группы могут получить пациенты со злокачественным течением болезни, в большинстве случаев она является нерабочей.
У пациентов с 3 степенью гипертонии может быть установлена первая группа инвалидности в случае:
- неуклонного прогрессирования;
- выраженной сердечной недостаточности;
- тяжелых нарушений в работе органов;
- пациент не может самостоятельно себя обслуживать, ограничен в передвижении и общении.

Профилактика гипертонической болезни
Первичная профилактика должна исключать факторы риска, которые способствуют возникновению гипертонической болезни:
- поддержание нормальной массы тела;
- ограничение употребления поваренной соли;
- исключение вредных привычек – курение, алкоголь;
- стараться избегать физических и нервных перенапряжений;
- предупреждение гиподинамии;
- лечение хронических заболеваний.
Вторичная профилактика заключается в подборе препаратов, стабилизирующих давление, а также в выборе комплекса поддерживающих мер.
Вам может быть полезным
Гинекология
Физиотерапия
Хирургия
Анестезиология
Амбулаторная хирургия
Ортопедия
Эндоскопия
Офтальмология
Косметология
Гематология
Дерматология
Аллергология и иммунология
Пульмонология
Маммология
Диетология
Мануальная терапия
Нефрология
Андрология
Неврология
Отоларингология
Урология
Онкология
Гепатология
Остеопатия
Венерология
Флебология
Трихология
Травматология
Терапия
Рефлексотерапия
Проктология
Массаж
Кардиология
Иммунология
Гастроэнтерология
Эндокринология
Наши врачи по данному направлению
384
Подробнее
258
Подробнее
Подобрать своего врача
Возврат к списку
10 мифов и фактов о кровяном давлении, которые необходимо знать
Повышает ли употребление алкоголя артериальное давление? Каковы признаки высокого кровяного давления? Узнайте ответы — и правду о распространенных заблуждениях об артериальном давлении.

Высокое кровяное давление встречается почти у половины взрослых в Соединенных Штатах, но только каждый четвертый держит его под контролем. Также называемое гипертонией, высокое кровяное давление возникает, когда сила, необходимая для перекачивания крови через кровеносные сосуды, слишком велика. Это может привести к повреждению ваших кровеносных сосудов, сделать их более жесткими и уменьшить приток крови и кислорода к сердцу, что в конечном итоге приведет к сердечным заболеваниям — основной причине смерти в стране.
Здесь мы развеем некоторые мифы и расскажем о способах снижения риска высокого кровяного давления.
1. Миф: Высокое артериальное давление выше 140/90 мм рт.ст.
Факт: Высокое артериальное давление выше 130/80 мм рт.ст.
«Раньше высокое кровяное давление определялось как более 140/90 мм рт. в Медицинской школе Кека USC. «Сегодня, если у кого-то кровяное давление выше 130/80 мм рт.
Что делать, если только одно число является высоким?
«И верхнее, и нижнее число имеют значение — если любое из них высокое, то у вас гипертония, а риск сердечного приступа или инсульта повышен», — говорит он.
2. Миф: признаки повышенного давления очевидны.
Факт: Высокое кровяное давление не имеет симптомов.
«Если ваше кровяное давление не опасно высокое, у вас не будет никаких симптомов, — говорит Гарг. «Однако долгосрочный ущерб, который высокое кровяное давление наносит вашим артериям, происходит независимо от того, есть ли у вас симптомы или нет».
Хронически высокий уровень стресса и недостаточный сон могут способствовать повышению артериального давления.
Parveen Garg, MD
3. Миф: пока я не добавляю в пищу слишком много соли, я могу есть все, что хочу.
Факт: вам нужно беспокоиться не только о поваренной соли.
Возможно, вы уже знаете, что соль вызывает высокое кровяное давление. Но соль — это не только то, что вы добавляете в пищу из солонки. По словам Гарга, некоторые из наиболее распространенных источников пищевого натрия также включают:
- Breads and rolls
- Poultry
- Meat dishes, like meat loaf
- Cheeseburgers and other sandwiches
- Luncheon meats, like deli ham or turkey
- Pizza
- Pasta dishes
- Soups
- Cheese
- Snack foods , такие как картофельные чипсы и крендели с солью
«Это помогает снизить потребление натрия с пищей до уровня менее 2400 мг в день и следовать плану питания DASH (Dietary Approaches to Stop Hypertension), который состоит из диеты, богатой фруктами, овощами и нежирные молочные продукты», — говорит он. «Соблюдение диеты DASH может снизить систолическое артериальное давление на 8–14 мм рт.
«Соблюдение диеты DASH может снизить систолическое артериальное давление на 8–14 мм рт.
4. Миф: кофе повышает кровяное давление.
Факт: обычно нет, но алкоголь может.
Поскольку кофеин является стимулятором, вы можете подумать, что он повышает кровяное давление, однако большинство исследований не показывает, что это так.
«Регулярное потребление кофеина обычно не повышает кровяное давление, но это может быть фактором для людей, которые потребляют его в больших количествах из таких напитков, как газированные напитки, кофе или энергетические напитки», — говорит Гарг.
С другой стороны, алкоголь оказывает влияние. «Чрезмерное потребление алкоголя может повысить кровяное давление», — говорит он.
Сокращение потребления алкоголя может оказать положительное влияние на ваше кровяное давление. Гарг отмечает, что ограничение потребления алкоголя не более чем 2 порциями в день для мужчин и 1 порцией в день для женщин может снизить систолическое артериальное давление на 2–4 мм рт.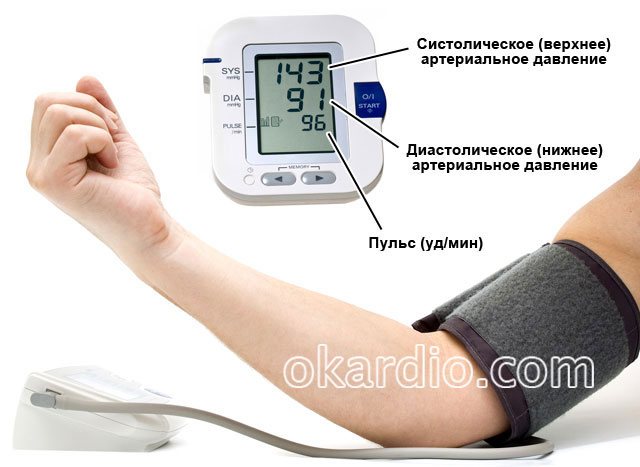
5. Миф: высокое кровяное давление чаще встречается у мужчин.
Факт: Это зависит от возраста.
«До 50 лет гипертония чаще встречается у мужчин, чем у женщин, но после менопаузы риск у женщин увеличивается и может быть даже выше, чем у мужчин», — говорит Гарг.
У женщин есть несколько дополнительных соображений по поводу высокого кровяного давления. Прием противозачаточных таблеток может повысить риск гипертонии. Женщины с высоким кровяным давлением могут иметь больший риск осложнений во время беременности; и женщины, у которых во время беременности развивается высокое кровяное давление, больше подвержены риску высокого кровяного давления в более позднем возрасте.
6. Миф: Риск высокого кровяного давления одинаков для людей всех рас.
Факт: Взрослые чернокожие имеют повышенный риск развития высокого кровяного давления.
«Хотя причины этого не совсем ясны, гипертония чаще встречается среди взрослых чернокожих, чем среди взрослых других рас и национальностей», — говорит Гарг.
Высокое кровяное давление также может развиться в более молодом возрасте, быть более тяжелым и с большей вероятностью привести к госпитализации. Эксперты считают, что это может быть связано с тем, что ожирение и диабет более распространены среди афроамериканцев. Также могут быть генетические и социально-экономические компоненты.
7. Миф: Мне не нужно беспокоиться об артериальном давлении, если я молод.
Факт: хотя гипертония поражает пожилых людей, она может быть и у молодых людей.
«Это правда, что высокое кровяное давление чаще встречается у пожилых людей, — говорит Гарг. «Это потому, что наши артерии естественным образом становятся жестче с возрастом, и это увеличивает сопротивление в наших артериях, что увеличивает кровяное давление».
Но у молодых людей также может быть высокое кровяное давление, и это может быть причиной тревожной тенденции к большему количеству инсультов среди молодых людей. У детей и подростков также может быть высокое кровяное давление, возможно, из-за увеличения детского ожирения.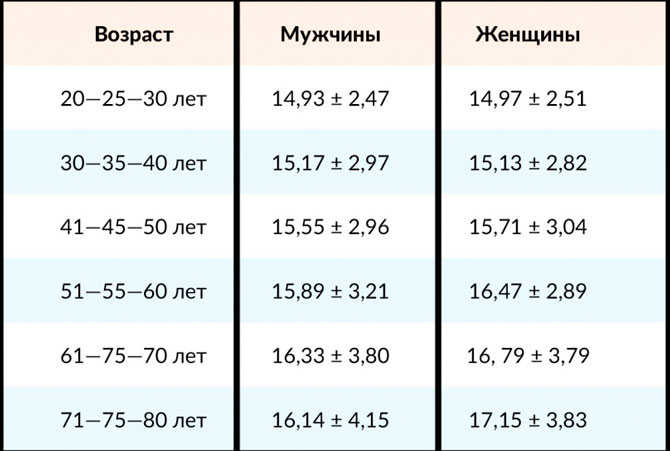
8. Миф: я ничего не могу сделать, чтобы предотвратить высокое кровяное давление, если оно встречается в моей семье.
Факт: изменение образа жизни может снизить риск.
«Высокое артериальное давление может передаваться по наследству — если у ваших родителей или близких кровных родственников было высокое кровяное давление, у вас также больше шансов заболеть им», — говорит Гарг. «Однако выбор образа жизни позволил многим людям с семейной историей высокого кровяного давления избежать этого».
По словам Гарга, в дополнение к здоровому питанию поддержание здорового веса и регулярные физические упражнения могут оказать большое влияние на снижение артериального давления.
«Значительная потеря веса может снизить систолическое артериальное давление на 5–20 мм рт. ст., — говорит он. «Упражнения в течение 30 минут каждый день могут снизить систолическое артериальное давление на 4–9 мм рт.
Также важно снизить уровень стресса и убедиться, что вы достаточно спите.
«Хронически высокий уровень стресса и недостаточный сон могут способствовать высокому кровяному давлению, — говорит Гарг. «Управление стрессом и обеспечение достаточного сна могут помочь снизить кровяное давление».
9. Миф: если я принимаю лекарства от кровяного давления, мне не нужно заниматься спортом или следить за тем, что я ем.
Факт: Вам по-прежнему необходимо вести здоровый образ жизни.
«Ничто не заменит попытки придерживаться здоровой для сердца диеты и заниматься спортом! Это самая важная мера, которую вы можете предпринять, чтобы снизить риск сердечного приступа или инсульта», — говорит Гарг. «Когда ваш врач назначает вам лекарства от кровяного давления, это только потому, что они считают, что этих мер образа жизни недостаточно, чтобы снизить ваше кровяное давление до нормы».
10. Миф: если мое кровяное давление снизится из-за лекарств, я могу перестать их принимать.
Факт: Вы должны продолжать принимать его.
«Высокое кровяное давление — это пожизненное состояние.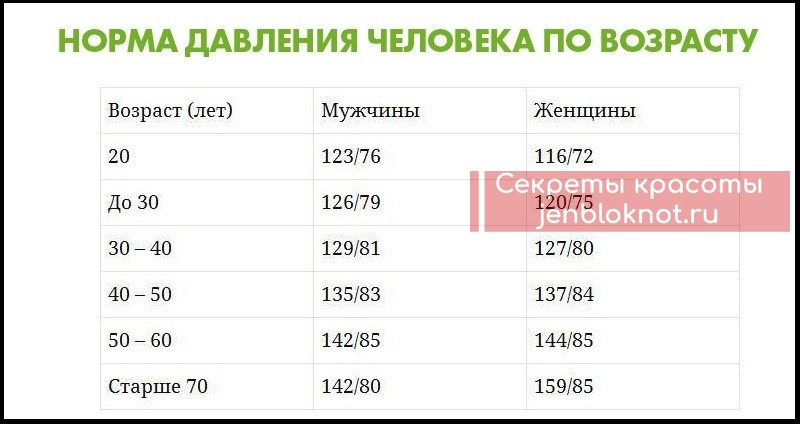 Лекарства не лечат гипертонию», — говорит Гарг. «Если вы перестанете принимать лекарства, ваше кровяное давление снова поднимется».
Лекарства не лечат гипертонию», — говорит Гарг. «Если вы перестанете принимать лекарства, ваше кровяное давление снова поднимется».
Если у вас есть какие-либо вопросы или опасения по поводу ваших лекарств или плана лечения высокого кровяного давления, поговорите со своим врачом.
Темы
Артериальное давление
Д-р Парвин Гарг
Тина Донвито
Тина Донвито — внештатный автор статей о здоровье, культуре, путешествиях и воспитании детей.
Высокое кровяное давление во время беременности: симптомы, причины и осложнения
Высокое кровяное давление во время беременности (гипертония) может вызвать серьезные проблемы у вас и вашего ребенка, поэтому ваш лечащий врач будет проверять его при каждом дородовом посещении. Во время беременности симптомы высокого кровяного давления часто отсутствуют, поэтому вы можете не знать об этом, пока не измерите свое кровяное давление. Большинство женщин с высоким кровяным давлением могут иметь здоровую беременность и управлять состоянием с помощью изменений образа жизни, лекарств и тщательного наблюдения.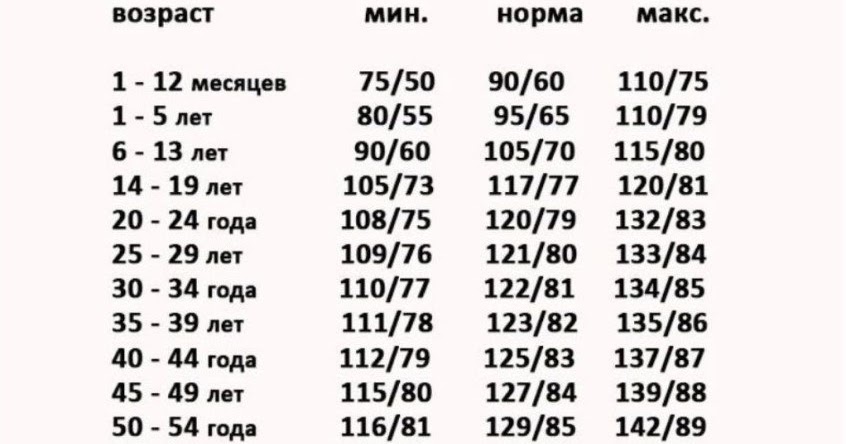
Что такое высокое кровяное давление?
Высокое кровяное давление означает, что сила тока крови, протекающей через ваши кровеносные сосуды, слишком велика. Определенное давление необходимо для движения крови по телу, но слишком большое давление, называемое гипертонией, может вызвать серьезные проблемы у вас и вашего ребенка во время беременности. Вот почему ваш лечащий врач будет проверять ваше кровяное давление при каждом дородовом посещении.
Около 8 процентов женщин в Соединенных Штатах имеют какую-либо форму гипертонии во время беременности. Некоторые женщины имеют высокое кровяное давление до беременности, а у некоторых оно развивается во время беременности. Преэклампсия, опасное нарушение артериального давления, может возникнуть во время беременности или после родов.
Что такое нормальное артериальное давление при беременности?
Нормальное артериальное давление при беременности составляет менее 120/80 мм рт.ст. Это выражается как «120 на 80».
Артериальное давление измеряется в миллиметрах ртутного столба (мм рт. ст.) и измеряется двумя числами. Верхнее (систолическое) число — это давление крови на стенки артерий, когда сердце сокращается и перекачивает кровь. Нижнее (диастолическое) число – это когда сердце расслабляется и наполняется кровью.
Высокое кровяное давление диагностируется, когда либо систолическое, либо диастолическое число находятся на нездоровом уровне, либо оба.
Рекомендации по измерению артериального давления во время беременности:
- Нормальное: менее 120/80 мм рт.ст.
- Легкая гипертензия: выше 140/90 мм рт.ст.
- Тяжелая гипертензия: выше 160/110 мм рт.ст.
Эти цифры отличаются от рекомендаций по артериальному давлению для людей, которые не беременны.
Ваш врач или помощник врача будет измерять ваше артериальное давление при каждом дородовом посещении. Ваш лечащий врач может также попросить вас контролировать артериальное давление дома.
Реклама | страница продолжается ниже
Прежде чем заключить, что у вас гипертония, ваш врач, вероятно, измерит ваше артериальное давление по крайней мере два раза. Это связано с тем, что ваше кровяное давление меняется в течение дня и может снижаться, когда вы расслаблены, и повышаться, когда вы активны или испытываете стресс. У некоторых людей артериальное давление может быть выше нормы, потому что они нервничают в кабинете врача — явление, называемое «гипертония белого халата».
Если показания вашего артериального давления повышены, ваш врач снова измерит их через 15 минут. Если оно все еще повышено, они решат, что делать дальше, исходя из вашего текущего артериального давления, истории болезни, предыдущего артериального давления и гестационного возраста.
Если ваши показания находятся в тяжелом диапазоне, вас направят в больницу для обследования, где вам сделают внутривенное введение лекарств, сделают анализ крови и наблюдение за плодом. Если ваши показания находятся в умеренном диапазоне, вам все равно может потребоваться обратиться в больницу для анализа крови и мониторинга, или вы можете пройти дальнейшее тестирование в офисе, пероральные лекарства и указания вернуться в офис для мониторинга.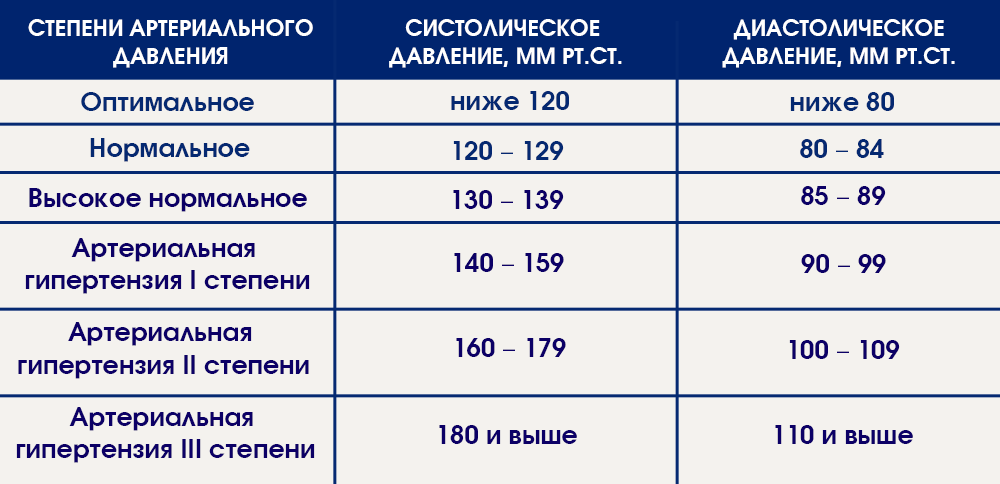
Акушеры и акушерки очень серьезно относятся к артериальной гипертензии во время беременности из-за возможных серьезных осложнений как для матери, так и для ребенка (см. ниже), поэтому обязательно следуйте указаниям врача.
Типы высокого кровяного давления во время беременности
Существуют три основных типа высокого кровяного давления, с которыми женщины сталкиваются во время беременности:
Хроническая гипертензия — это высокое кровяное давление, существовавшее до беременности или диагностированное до 20 недель. Если у вас высокое давление на ранних сроках беременности, скорее всего, у вас была гипертония до того, как вы забеременели. (Это также называется предсуществующей или прегестационной гипертензией.) Хроническая гипертензия также является диагнозом для женщин, у которых высокое кровяное давление сохраняется более 12 недель после родов.
Наличие хронической гипертензии может привести к развитию преэклампсии на более поздних сроках беременности. Примерно у 1 из 4 женщин с хронической гипертензией развивается преэклампсия.
Примерно у 1 из 4 женщин с хронической гипертензией развивается преэклампсия.
Новое исследование предполагает, что женщинам с артериальной гипертензией до беременности следует лечиться лекарствами от кровяного давления во время беременности, чтобы поддерживать их кровяное давление ниже 140/90. Ранее общепринятое мнение рекомендовало лечение только тем, у кого показатели выше 160/110. У женщин, которые в ходе исследования лечились быстрее, было меньше тяжелых осложнений, и их дети росли так же хорошо, как дети в группе, не получавшей лечения.
Гестационная гипертензия — это высокое кровяное давление, которое обычно возникает впервые на 20-й неделе беременности или позднее. Диагноз ставится, если у вас впервые возникло высокое кровяное давление во время беременности, но не преэклампсия. У женщин с гестационной гипертензией обычно наблюдается небольшое повышение артериального давления, но от 10 до 25 процентов женщин с этим заболеванием могут проявлять признаки преэклампсии на более поздних сроках беременности.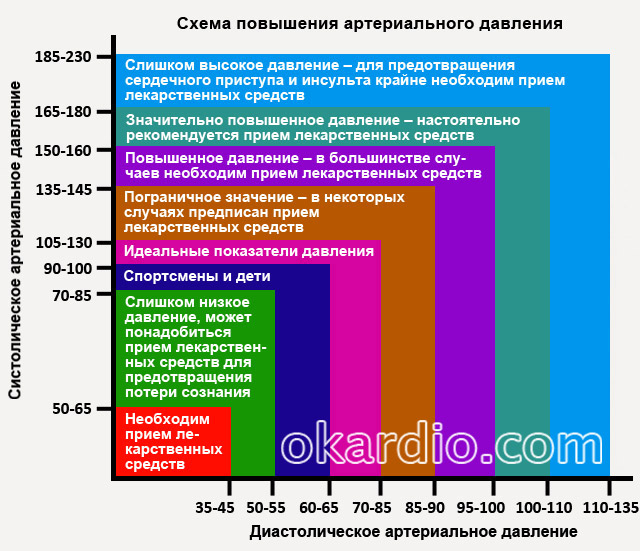
Более чем у 6 процентов беременных женщин в США развивается гестационная гипертензия. Она носит временный характер и почти всегда проходит после родов, но повышает риск развития у некоторых женщин хронической гипертонии в более позднем возрасте.
Преэклампсия — это серьезное состояние, при котором у женщин после 20 недель беременности развивается высокое кровяное давление и появляются признаки того, что определенные органы не работают должным образом. Ваш поставщик медицинских услуг проверит анализы крови и мочи на наличие признаков преэклампсии (например, белка в моче).
Уровень преэклампсии вырос на 25 процентов за последние два десятилетия и в настоящее время затрагивает примерно 1 из каждых 25 беременностей в Соединенных Штатах. Это увеличение может быть связано с тем, что больше женщин рожают детей в более позднем возрасте, или из-за более высоких показателей ожирения, диабета и гипертонии, которые увеличивают риск преэклампсии. Если преэклампсия возникает до 32 недель беременности, это называется преэклампсией с ранним началом.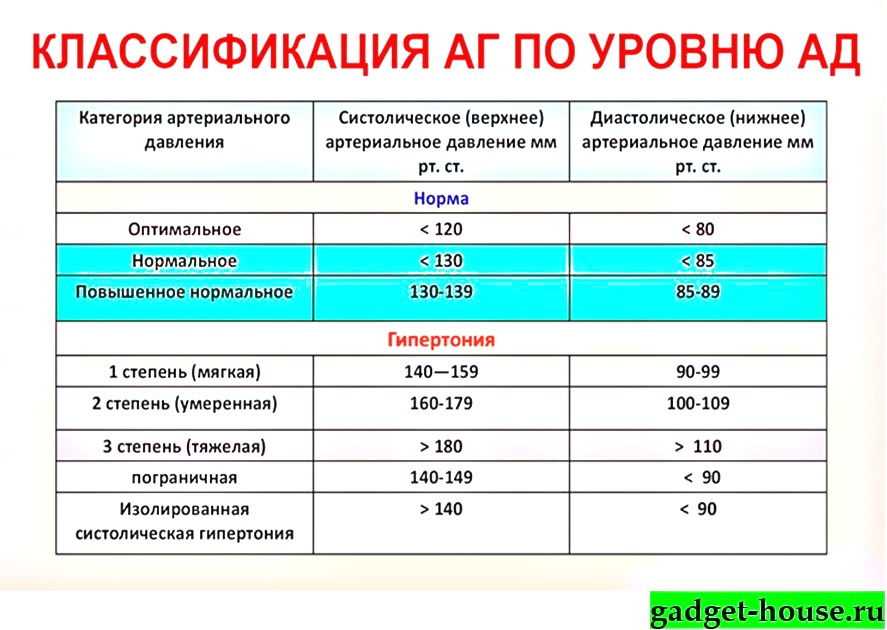 Преэклампсия также может возникнуть после родов.
Преэклампсия также может возникнуть после родов.
Если у вас была преэклампсия, вы подвержены повышенному риску высокого кровяного давления, заболеваний почек, сердечного приступа и инсульта в более позднем возрасте. Ваш риск преэклампсии во время будущей беременности также повышен.
Если у вас уже есть хроническое высокое кровяное давление и развивается преэклампсия, это называется наложенной преэклампсией.
Симптомы высокого кровяного давления во время беременности
Высокое кровяное давление часто не вызывает каких-либо заметных симптомов, если только оно не опасно высокое. Таким образом, вы можете не знать об этом, пока ваше кровяное давление не будет измерено.
Но иногда высокое кровяное давление может вызывать:
- Постоянную головную боль
- Изменения зрения – нечеткость или двоение в глазах
Что вызывает высокое кровяное давление во время беременности?
Не всегда ясно, что вызывает высокое кровяное давление во время беременности, но факторы риска включают:
- Возраст (чем старше вы, тем выше риск).
 0037 Быть афроамериканцем
0037 Быть афроамериканцем - Определенные заболевания до беременности, включая диабет, хроническую гипертензию, волчанку или хроническую болезнь почек. Преэклампсия во время предыдущей беременности
- Плохое питание, особенно диета без фруктов и овощей
- Вынашивание близнецов и более близнецов
- Имеющие вспомогательные репродуктивные технологии
Осложнения высокого кровяного давления во время беременности
Большинство будущих мам с высоким кровяным давлением чувствуют себя нормально. Если у вас хроническая гипертония, вы и лицо, осуществляющее уход за вами, скорее всего, сможете справиться с ней, изменив образ жизни, приняв лекарства и тщательно наблюдая за осложнениями.
Большинство женщин с гестационной гипертензией имеют только легкую форму заболевания и не развивают ее почти до конца беременности. Если вы относитесь к этой категории, у вас несколько выше риск стимуляции родов. Но кроме этого, вы и ваш ребенок, вероятно, чувствуете себя так же хорошо, как если бы у вас было нормальное кровяное давление.
Но иногда высокое кровяное давление приводит к снижению притока крови к ребенку, что означает, что он может не получать достаточно питательных веществ и кислорода для нормального роста. Чем серьезнее ваше высокое кровяное давление и чем раньше оно проявляется во время беременности, тем выше риск возникновения проблем. Также существует больший риск осложнений, если у вас долгое время было высокое кровяное давление, и оно повредило ваше сердце, почки или другие органы. Риск также выше для женщин с высоким кровяным давлением, вызванным другим заболеванием, таким как диабет или заболевание почек.
Риски высокого кровяного давления во время беременности включают:
- Рождение ребенка меньшего размера, чем обычно: Высокое кровяное давление может ограничивать кровоток в плаценте, что означает, что ваш ребенок не получает все необходимые питательные вещества и растет больше медленнее, чем обычно (это называется задержкой внутриутробного развития или ЗВУР).

- Роды с помощью кесарева сечения : Женщины с высоким кровяным давлением могут подвергаться более высокому риску родов с помощью кесарева сечения.
- Отслойка плаценты : В этом состоянии часть или вся плацента отделяется от стенки матки до рождения ребенка. Существуют разные степени отслойки плаценты, и в тяжелых случаях ребенку может не хватать кислорода, и его нужно будет родить сразу.
- Преждевременные роды : Если развиваются осложнения или кажется, что ваш ребенок плохо растет, может потребоваться досрочное родоразрешение. Чем тяжелее ваше высокое кровяное давление, тем больше вероятность того, что вам потребуются досрочные роды.
Если ваше высокое кровяное давление перерастет в преэклампсию, вы подвержены риску:
- Судорог (эклампсия)
- Инсульт
- Сердечно-сосудистые заболевания в будущем
- HELLP-синдром 7
- Поддерживайте здоровый вес и диету. Поговорите со своим врачом о том, сколько веса нужно набрать во время беременности. Было показано, что диета DASH (которая рекомендует много фруктов, овощей и цельного зерна и ограничивает насыщенные жиры, соль и сахар) снижает кровяное давление и уровень холестерина.
- Узнайте у своего врача, безопасно ли заниматься спортом. В большинстве случаев вы можете продолжать тренироваться, хотя ваш врач может порекомендовать вам изменить виды деятельности, которые вы выполняете.
- Не курите
- Не употребляйте алкоголь
- Справляйтесь со стрессом, который может ухудшить высокое кровяное давление
- Приходите на все дородовые консультации, чтобы ваш врач мог наблюдать за вами и вашим ребенком и выявлять любые проблемы.
- Принимайте лекарства от кровяного давления в соответствии с предписаниями.

- Ведите здоровый образ жизни, хорошо питайтесь, занимайтесь спортом, не курите и не употребляйте алкоголь.
- Контролируйте артериальное давление между визитами к врачу, если это рекомендовано вашим врачом. Они могут предложить устройство для домашнего мониторинга и показать вам, как его использовать. Вы также можете измерить артериальное давление в местной аптеке. Измеряя кровяное давление, измеряйте его в одно и то же время каждый день и используйте одну и ту же руку для каждого измерения.
- Сильная головная боль, которая не проходит
- Изменения зрения, включая двоение в глазах, размытость, пятна или мигающие огни, свет чувствительность или временная потеря зрения
- Сильная боль или болезненность в верхней части живота или плеча
- Боль в груди
- Тошнота или рвота (кроме утренней тошноты на ранних сроках беременности)
- Затрудненное дыхание
Некоторые факторы риска нельзя изменить, например, ваши гены или наличие определенных заболеваний. Но вы можете внести изменения, чтобы уменьшить другие факторы риска, и о них важно знать, когда вы пытаетесь забеременеть.
Но вы можете внести изменения, чтобы уменьшить другие факторы риска, и о них важно знать, когда вы пытаетесь забеременеть.
Некоторые шаги, которые вы можете предпринять, чтобы снизить риск высокого кровяного давления:
Безопасны ли лекарства от высокого кровяного давления во время беременности?
Многие лекарства от высокого кровяного давления безопасно принимать во время беременности, но не все, поэтому поговорите со своим лечащим врачом, если вы принимаете лекарства и планируете забеременеть.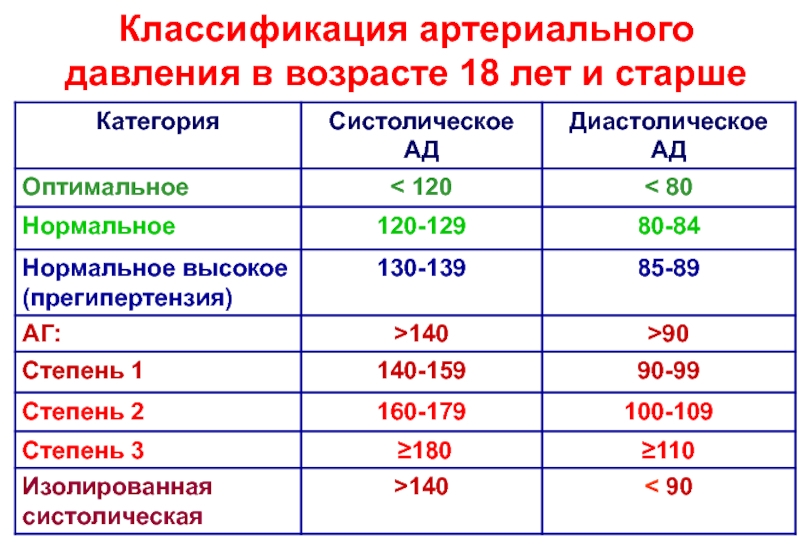 Визит перед зачатием — это идеальное время, чтобы рассмотреть ваши текущие лекарства и оптимизировать ваше здоровье до беременности.
Визит перед зачатием — это идеальное время, чтобы рассмотреть ваши текущие лекарства и оптимизировать ваше здоровье до беременности.
Важно: Не прекращайте принимать лекарства от кровяного давления во время беременности, если только ваш врач не скажет вам об этом. Ваш врач назначит безопасные лекарства, которые помогут держать ваше кровяное давление под контролем.
Если у вас развилось высокое кровяное давление во время беременности, поговорите со своим врачом о наилучшем для вас варианте лечения. Риски нелеченного высокого кровяного давления намного выше, чем риски лекарств.
Лечение высокого кровяного давления во время беременности
Большинство женщин с высоким кровяным давлением могут иметь нормальную, здоровую беременность. Чтобы помочь справиться с высоким кровяным давлением:
Когда следует обратиться к врачу по поводу высокого кровяного давления во время беременности?
Если вы измеряете артериальное давление дома, обратитесь к своему врачу, если ваше артериальное давление превышает определенный уровень. Ваш врач может сказать вам, какими должны быть эти уровни и что делать, если вы превысите их.
Немедленно сообщите своему врачу, если заметите какие-либо изменения в движениях вашего ребенка. Если ваш ребенок кажется менее активным, чем обычно, вам может потребоваться подсчет ударов.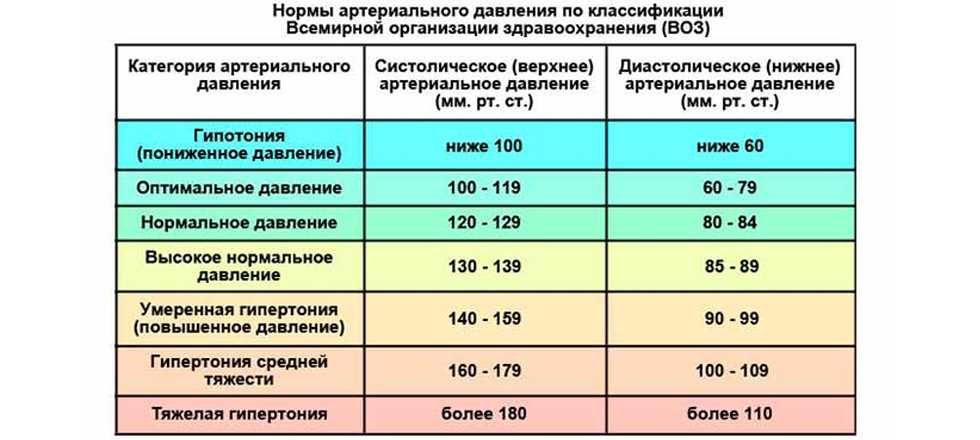
Также немедленно позвоните своему врачу, если у вас есть какие-либо признаки тяжелой преэклампсии или HELLP-синдрома:
Будет ли у меня высокое кровяное давление после беременности?
Если у вас нет ранее существовавшей или хронической гипертензии, ваше кровяное давление, скорее всего, вернется к нормальному уровню в течение нескольких недель после рождения ребенка.
После родов ваше кровяное давление будет тщательно контролироваться, и ваш опекун будет наблюдать за вами на предмет признаков ухудшения гипертонии и преэклампсии.
Однако у некоторых женщин артериальное давление остается повышенным.







 Все хорошо перемешать и поставить на неделю в темное место, после чего состав нужно хранить в холодильнике, в закрытой банке (можно обернуть ее тряпочкой или фольгой). Принимать по одной чайной ложке три раза в день.
Все хорошо перемешать и поставить на неделю в темное место, после чего состав нужно хранить в холодильнике, в закрытой банке (можно обернуть ее тряпочкой или фольгой). Принимать по одной чайной ложке три раза в день.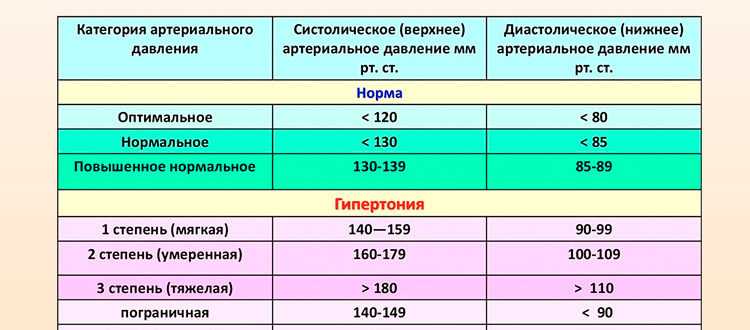
 Лечение таким способом длительное, с перерывами в 7 – 10 дней.
Лечение таким способом длительное, с перерывами в 7 – 10 дней.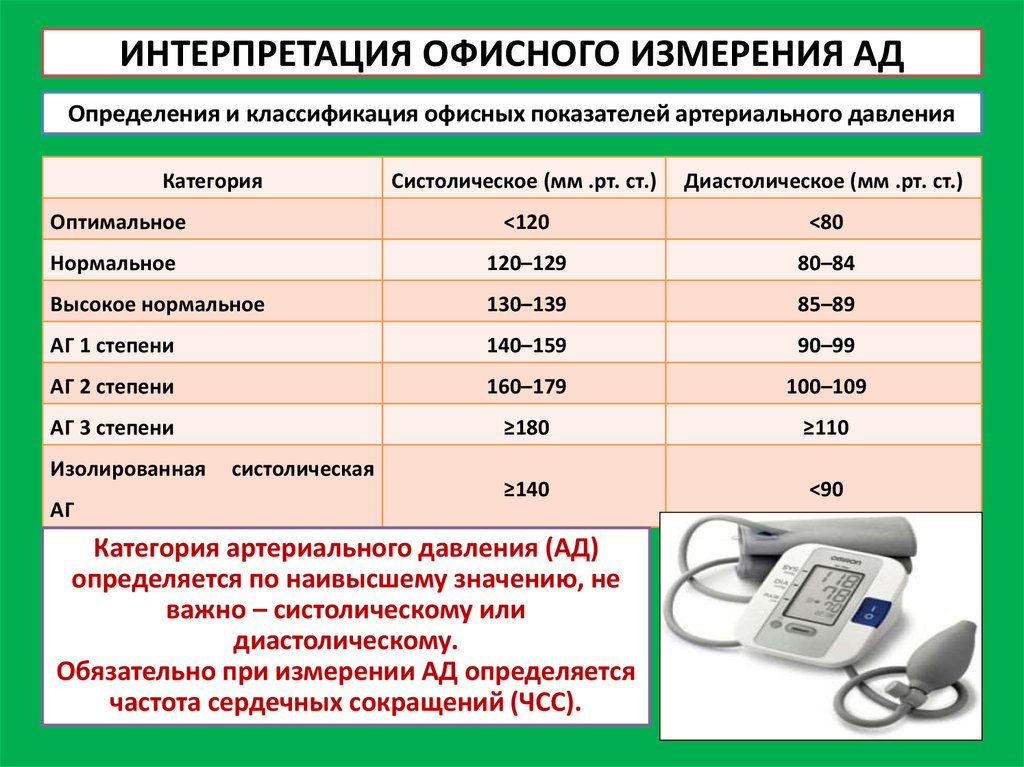

 0037 Быть афроамериканцем
0037 Быть афроамериканцем