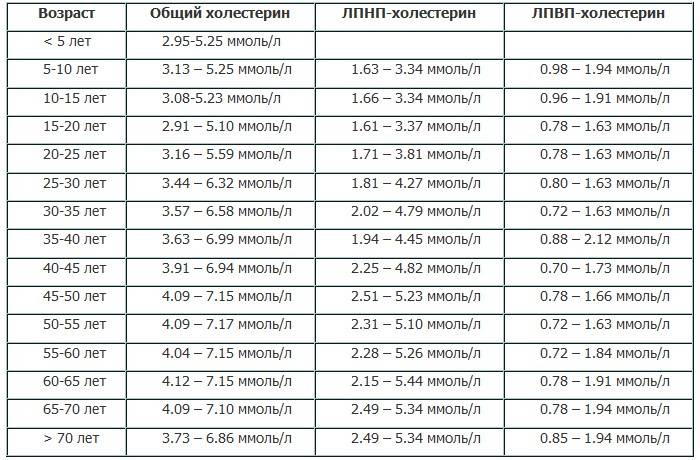
Повышенный холестерин у мужчин
Что такое холестерин?
Холестерин, или холестерол, — соединение, которое содержится в клеточных мембранах человека. Он играет в организме важную биологическую роль. Холестерин придает жесткость клеточным стенкам, участвует в выработке необходимых для пищеварения желчных кислот, некоторых витаминов и выполняет ряд других функций. Однако увеличение его уровня в крови опасно для здоровья1-2.
Холестерин циркулирует в крови в форме комплексных соединений – липопротеинов низкой, очень низкой и высокой плотности и других частиц. Первые две фракции связаны с образованием атеросклеротических бляшек, поэтому их атерогенными. Третья фракция защищает сосуды от атеросклероза и обладает антиатерогенными свойствами1-2.
При повышении уровня холестерина говорят о гиперхолестеринемии. Иногда врачи употребляют термин гиперлипидемия — под ним понимают высокий уровень липопротеинов низкой и очень низкой плотности и еще одной фракции, триглицеридов.
Причины повышенного холестерина в крови у мужчин: семейная гиперхолестеринемия
Повышение уровня липидов в крови может передаваться по наследству или развиваться на фоне каких-либо заболеваний или неблагоприятных условий1.
Самая частая форма наследственного повышения уровня холестерина — семейная гиперхолестеринемия. Она может передаваться от одного родителя (гетерозиготная форма) и от обоих (гомозиготная форма). Примерно в 5-10% случаев повышение содержания холестерина в крови вызвано семейной гипехолестеринемией2.
Больные семейной гиперхолестеринемией даже при текущем отсутствии болезней, вызванных атеросклерозом (ишемической болезни сердца), относятся к группе высокого риска по развитию сердечно-сосудистых заболеваний
2.
Повышенный холестерин у мужчин: другие причины и последствия
Вторичная гиперхолестеринемия — следствие неправильного образа жизни или осложнение каких-либо заболеваний. Рассмотрим более подробно причины повышения холестерина у мужчин.
Несбалансированная диета
При несбалансированном рационе человек принимает в пищу слишком много продуктов, богатых жирами. Поступая с пищей в избыточном количестве, холестерин образует комплекс с белками-переносчиками, превращаясь в частицы, которые направляются в печень, а затем возвращаются в кровеносное русло. Циркулирующие в избытке липиды накапливаются в эндотелии, внутренней поверхности сосудов, формируя атеросклеротические бляшки3.
Некоторые продукты изменяют обмен холестерина в организме, в связи с чем происходит его накопление4.
Продукты, способствующие повышению уровня холестерина в крови
- Насыщенные жиры — жирная свинина, говядина, другие виды жирного мяса, необезжиренные молочные и молочнокислые продукты.
 Много насыщенных жиров содержится в пальмовом и кокосовом маслах.
Много насыщенных жиров содержится в пальмовом и кокосовом маслах. - Транс-жиры — трансизомеры жирных кислот — маргарин, масла, которые подверглись термической обработке (запеканию, жарке, особенно во фритюре). Транс-жирами богат фастфуд.
- Простые (быстрые) углеводы, которые содержатся в продуктах с высоким гликемическим индексом. К ним относятся белый хлеб, мучные изделия (торты, печенье, пирожные), мед, сладкие газированные напитки, сладкие соки, конфеты, мороженое, джемы, варенья. Богаты быстрыми углеводами картофель, особенно жареный и картофель фри, фастфуд, макароны из мягких сортов пшеницы, колбасные изделия.
Повышенный холестерин у мужчин: причины — вредные привычки
- алкоголь в чрезмерных количествах повышает уровень одной из фракций липидов — триглицеридов;
- курение — один из важных факторов риска развития гиперхолестеринемии и ее осложнений – ишемической болезни, инсульта, инфаркта миокарда.

Заболевания, при которых увеличивается содержание холестерина в крови
Ожирение (индекс массы тела превышает 30 кг/м2) и малоподвижный образ жизни значительно увеличивают риск гиперхолестеринемии и сердечно-сосудистых заболеваний. Значение имеет и распределение жира: наиболее неблагоприятно с точки зрения увеличения риска абдоминальное ожирение, когда избыточная жировая ткань концентрируется в области живота
Сахарный диабет — известный фактор риска гиперхолестеринемии и сердечно-сосудистых заболеваний среди мужчин и женщин. Сахарный диабет 2 типа тесно связан с ожирением, в том числе абдоминальным, артериальной гипертензией, инсулинорезистентностью (устойчивостью тканей к действию гормона, регулирующего уровень глюкозы в крови, инсулина)4-5.
Неалкогольная жировая болезнь печени — очень распространенное заболевание, которое часто развивается на фоне сахарного диабета 2 типа и ожирения. При этой патологии в печени накапливаются триглицериды. Последующее высвобождение их из жировой ткани способствует возникновению окислительного стресса и развитию воспаления – стеатогепатита. При этом повышается содержание липидов в крови
При этой патологии в печени накапливаются триглицериды. Последующее высвобождение их из жировой ткани способствует возникновению окислительного стресса и развитию воспаления – стеатогепатита. При этом повышается содержание липидов в крови
Гипотиреоз — дефицит гормонов щитовидной железы, вызванный ее заболеванием или патологией гипоталамуса или гипофиза. При гипотиреозе повышается уровень липопротеинов низкой плотности (ХС-ЛПНП), триглицеридов. Нарушения липидного обмена могут возникать при недостаточности функции щитовидной железы любой степени, но более выраженные нарушения все-таки проявляются, если уровень тиреотропного гормона превышает 10 мМЕ/л4.
Расстройство пищевого поведения — нервная анорексия. По современным данным, при этом состоянии повышается общего холестерина, липопротеинов низкий плотности, триглицеридов. Скорее всего это происходит из-за увеличения всасывания жиров в кишечнике4.
Стресс — состояние, при котором вследствие повышения уровня гормонов адреналина, кортизола и других биологически-активных веществ увеличивается аппетит.
Хроническая болезнь почек сопровождается изменением уровня липидов: увеличением содержания триглицеридов и снижением уровня липопротеинов высокой плотности4.
Холестаз вследствие заболеваний желчевыводящих путей, печени сопровождается накоплением жирных кислот в печени и повреждением гепатоцитов (клеток печени)4.
Уровень липидов может повышаться и при других заболеваниях или при приеме некоторых лекарственных препаратов4.
Повышенный холестерин у мужчин: лечение
Чтобы снизить уровень холестерина в крови, нужно в первую очередь изменить образ жизни.
Коррекция рациона, гипохолестериновая диета играет одну из ведущих ролей в нормализации уровня липидов и профилактике сердечно-сосудистых заболеваний. В ее основе лежит снижение содержания потребление пищи, богатой жирами, и повышение количества продуктов-источников клетчатки2.
- снижение потребления насыщенных жиров;
- исключение из рациона трансжиров;
- повышение в рационе количества продуктов, богатых омега-3 кислотами;
- повышение содержания в рационе продуктов-источников пищевой клетчатки;
- увеличение доли в рационе продуктов, содержащих фитостеролы;
- 1 снижение потребления насыщенных жиров — красного жирного мяса, необезжиренных молочных продуктов, колбас;
- 2 исключение из рациона трансжиров — картофеля фри, фастфуда, майонеза, выпечки с содержанием маргарина;
- 3 повышение в рационе количества продуктов, богатых омега-3 кислотами: жирной морской рыбы (лосось, макрель, сельдь), орехов, семян;
- 4 повышение содержания в рационе продуктов-источников пищевой клетчатки – овощей, фруктов, бобовых, цельнозерновых продуктов;
- 5
увеличение доли в рационе продуктов, содержащих фитостеролы — растительных масел, семян, орехов, бобовых.

Некоторые разработанные системы питания отвечают всем требованиям гипохолестеринемического рациона. Это диета, которая составлена для больных артериальной гипертензией (DASH-диета), и средиземноморская диета. И первая, и вторая основаны на высоком уровне потребления фруктов, овощей, цельнозерновых продуктов, бобовых, рыбы, птицы, обезжиренных молочнокислых продуктов, диетических жиров из растительных масел7.
Изменение образа жизни для нормализации уровня липидов наряду с диетой предусматривает повышение физической активности. Доказано, что умеренные физические нагрузки позволяют нормализовать уровень липидов. Согласно современным рекомендациям, для снижения уровня холестерина и рисков сердечно-сосудистых болезней необходимы нагрузки не менее 30 минут по крайней мере 3-5 дней в неделю7.
Нагрузки подразумевают аэробные упражнения, например, прогулка умеренным шагом, езда на велосипеде, плавание, работа в саду и так далее.
Увеличение физической активности и корректировка рациона помогают сделать первые шаги к нормализации массы тела. Известно, что лишний вес и абдоминальное ожирение (распределение жировой ткани в области живота) связаны с повышением уровня липидов7.
Индекс массы тела не должен достигать и, тем более, превышать 30 кг/м2, а объем талии у мужчин европейского происхождения должен быть менее 94 см (азиатского происхождения – менее 90 см)7.
Еще одна важная мера по изменению образа жизни — отказ от вредных привычек. Прежде всего для снижения уровня холестерина, рисков сердечно-сосудистых и других заболеваний нужно бросить курить. Кроме того, важно контролировать потребление алкоголя, а лучше – отказаться от спиртных напитков7.Медикаментозное лечение повышенного уровня холестерина
При гиперхолестеринемии наряду с диетой и изменением образа жизни врач может назначать лекарственные препараты. Для лечения этого состояния используются средства разных фармакологических групп и, в первую очередь, статины. Они уменьшают синтез холестерина в печени и достоверно снижают его уровень в крови2,7.
Для лечения этого состояния используются средства разных фармакологических групп и, в первую очередь, статины. Они уменьшают синтез холестерина в печени и достоверно снижают его уровень в крови2,7.
Клинические исследования подтвердили высокую эффективность медикаментозного лечения гиперхолестеринемии. Тем не менее, решение о назначении лекарств должен принимать врач. Пациент же должен следовать всем рекомендациям врача, в том числе в отношении введения диеты и изменения образа жизни2,7.
Лечение повышенного холестерина в крови у женщин и мужчин в Рязани — Причины и симптомы повышенного холестерина в крови
Известно, что главным «виновником» развития такого заболевания, как атеросклероз, является повышенный уровень холестерина в крови. Это синтезируемый собственной печенью человека воскообразный по консистенции жир, который оседает на внутренней поверхности кровеносных сосудов, собираясь в так называемые бляшки.
Несмотря на то, что определенное количество холестерина необходимо для нормального функционирования организма, все же необходимо контролировать его уровень.
Симптомы и признаки
Важно знать, что холестерин повышает вероятность развития большого количества заболеваний кровеносной и эндокринной систем. Узнать, находитесь ли вы в зоне риска можно, сдав анализ крови на повышенный холестерин, что особенно важно для контроля состояния при беременности, у женщин после 50, а у мужчин — после 40 лет. Если вы достигли этой возрастной черты, исследование рекомендуется проводить ежегодно. В ОН КЛИНИК вы сможете сдать все необходимые анализы, чтобы быть уверенными в своем здоровье и вовремя обратить внимание на показатели, если холестерин повышен.
Отрицательные показатели результатов анализа часто встречаются у женщин в период менопаузы. На этом этапе для данного отклонения характерно развитие атеросклероза. Мужчины сталкиваются с ним еще раньше. Часто повышенное содержание холестерина в случае с мужчинами среднего возраста связано с особенностями их образа жизни и наличием таких сопутствующих заболеваний, как гипертоническая болезнь и диабет. Известно, что холестерин способен повышать давление, поэтому при гипертонической болезни очень важно знать, какие нужно сдавать анализы, и делать это регулярно. Очень высок риск развития атеросклероза и у тех пациентов, которые не могут или не хотят бросить курить.
Мужчины сталкиваются с ним еще раньше. Часто повышенное содержание холестерина в случае с мужчинами среднего возраста связано с особенностями их образа жизни и наличием таких сопутствующих заболеваний, как гипертоническая болезнь и диабет. Известно, что холестерин способен повышать давление, поэтому при гипертонической болезни очень важно знать, какие нужно сдавать анализы, и делать это регулярно. Очень высок риск развития атеросклероза и у тех пациентов, которые не могут или не хотят бросить курить.
Основные симптомы:
- сужение коронарных артерий сердца и, как следствие, стенокардия;
- боли в ногах после чрезмерных физических нагрузок, долгого бега или ходьбы;
- подкожное образование кровяных сгустков или лопнувших кровеносных сосудов;
- сердечная недостаточность, вызванная разрывом холестериновых бляшек;
- появление желтых пятен (ксантом) в области глаз.
причины повышенного холестерина
Если говорить о факторах, провоцирующих увеличение концентрации этого вещества в крови, то наиболее значимыми из них являются:
- неправильное питание с большим количеством продуктов животного происхождения и насыщенных жиров: красного мяса и субпродуктов, сыров и колбас, сала и сливок, пирожных и тортов и т.
 д.;
д.; - гиподинамия: доказано, что избавиться от высоких показателей холестерина помогает разумная физическая активность, которая присутствует в жизни человека на регулярной основе;
- избыточная масса тела — провокатор увеличения концентрации холестерина в крови и развития ожирения тяжелой степени;
- алкогольная и никотиновая зависимости способны спровоцировать повышение уровня «плохого» холестерина, способствующего образованию бляшек внутри сосудов;
- болезни, повышающие холестерин: диабет и гипертония, нефрологические патологии и гепатиты, а также гипофункция щитовидной железы.
Одну из ключевых ролей в повышении рисков играет рацион человека. Необходимо учитывать, повышает ли холестерин тот или иной продукт, который вы регулярно употребляете в пищу: сахар, печень, яйца, сало, при неразумном употреблении, ведут к жировому перенасыщению крови. Помимо этого, важно следить за режимом сна и бодрствования: углеводы и жиры активно перерабатываются в ночное время, пока вы спите. Если сна недостаточно, жир начинает активно откладываться на стенках сосудов. На приеме у специалистов ОН КЛИНИК в Рязани вы узнаете, какие продукты повышают холестерин, можно ли делать поблажки в питании при высоких показателях этого вещества в крови, и как правильно составить свое меню, чтобы выйти из зоны риска и сохранить здоровье сердечно-сосудистой системы.
Если сна недостаточно, жир начинает активно откладываться на стенках сосудов. На приеме у специалистов ОН КЛИНИК в Рязани вы узнаете, какие продукты повышают холестерин, можно ли делать поблажки в питании при высоких показателях этого вещества в крови, и как правильно составить свое меню, чтобы выйти из зоны риска и сохранить здоровье сердечно-сосудистой системы.
Лечение повышенного холестерина в Рязани
Чрезмерная концентрация в крови этого жира может привести не только к атеросклерозу, но еще и спровоцировать повреждение подводящих к сердцу кислород и кровь артерий. У страдающих от повышенного холестерина пациентов, при несоблюдении специальной диеты, существует высокий риск инфарктов и инсультов, а также стенокардии и других кардиологических заболеваний. Именно поэтому необходима качественная профилактика данного отклонения и лечение, в случае если показатели всё-таки высокие.
Если говорить о том, что делать, если холестерин повышен, то по-настоящему эффективная схема лечения разрабатывается врачом индивидуально для каждого пациента и включает в себя:
- при наличии лишних килограммов — меры по избавлению от них;
- разрешенная доктором физическая активность;
- пересмотр рациона в пользу увеличения в нем овощей, фруктов, круп и т.
 д. одновременно с сокращением животных жиров;
д. одновременно с сокращением животных жиров; - избавление от вредных привычек;
- нормализация режима работы и отдыха;
- прием по предписанной лечащим врачом схеме разжижающих кровь и снижающих кровяное давление препаратов, а также блокирующих выработку холестерина в печени и витаминосодержащих фармпрепаратов.
Уточнить стоимость лечения повышенного холестерина в ОН КЛИНИК, записаться на прием в Рязани можно по телефону или через форму обратной связи. Опытные врачи помогут вам позаботиться о своем здоровье и предупредить развитие тяжелых заболеваний, связанных с повышением холестерина в крови.
Высокий уровень холестерина у мужчин
Автор Peter Jaret
В этой статье
- Почему меня должен волновать высокий уровень холестерина у мужчин?
- Что такое высокий уровень холестерина?
- Каковы факторы риска высокого уровня холестерина?
- Какая связь между тестостероном и высоким уровнем холестерина?
- Как врач узнает, что у меня высокий уровень холестерина?
- Как предотвратить высокий уровень холестерина?
- Какие существуют методы лечения высокого уровня холестерина?
Высокий уровень холестерина, также называемый гиперхолестеринемией, повышает риск сердечных приступов, инсультов и заболеваний периферических артерий у мужчин. Для многих мужчин риск высокого уровня холестерина начинается в возрасте 20 лет и увеличивается с возрастом.
Для многих мужчин риск высокого уровня холестерина начинается в возрасте 20 лет и увеличивается с возрастом.
Высокий уровень холестерина, как правило, передается по наследству, поэтому определенную роль играют гены. Но разнообразие образа жизни, включая диету, активность и вес, также влияет на уровень холестерина. Единственный способ узнать, насколько высок ваш уровень холестерина, — сдать анализ крови. Каждый человек старше 20 лет должен сдавать анализ на холестерин не реже одного раза в 5 лет. Если ваши цифры высоки, ваш врач может порекомендовать тест чаще.
Холестерин – воскообразное жироподобное вещество, вырабатываемое в печени и других клетках. Он также содержится в некоторых продуктах, таких как молочные продукты, яйца и мясо.
Организму необходимо некоторое количество холестерина для выработки гормонов, витамина D и желчных кислот, помогающих переваривать жир. Но организму нужно лишь ограниченное количество холестерина. Когда его слишком много, могут развиться проблемы со здоровьем, такие как болезни сердца.
Существуют разные виды холестерина, и если в крови слишком много определенных видов, на стенках артерий могут образовываться жировые отложения, называемые бляшками. Это как ржавчина внутри трубы. Это накопление бляшек может блокировать приток крови к сердечной мышце, уменьшая ее снабжение кислородом. Если уровень крови и кислорода в сердце падает достаточно сильно, вы можете начать чувствовать боль в груди или ощущать одышку.
Сердечный приступ случается, когда бляшка полностью блокирует кровеносный сосуд, питающий участок сердечной мышцы. Если бляшка блокирует кровеносный сосуд, идущий к мозгу, у вас может случиться инсульт.
Холестерин, блокирующий артерии, называется липопротеином низкой плотности (ЛПНП). Другой вид холестерина, называемый липопротеином высокой плотности (ЛПВП), известен как хороший холестерин, поскольку он помогает удалять ЛПНП из крови и из организма. Для хорошего здоровья вам нужно поддерживать низкий уровень ЛПНП и повышать уровень ЛПВП. Если этот баланс не поддерживается, особенно если он нарушен, говорят, что у вас высокий уровень холестерина.
Если этот баланс не поддерживается, особенно если он нарушен, говорят, что у вас высокий уровень холестерина.
Риск высокого уровня холестерина повышается, если:
- В вашем рационе много насыщенных жиров. Эти жиры, содержащиеся в мясе и жирных молочных продуктах, повышают уровень холестерина ЛПНП. Диетический холестерин, содержащийся в яйцах и субпродуктах, также может повышать уровень холестерина в крови, но не так сильно, как насыщенные жиры.
- Вы едите продукты с трансжирами. Это искусственные жиры, содержащиеся в частично гидрогенизированных маслах. Они повышают уровень холестерина ЛПНП и снижают уровень холестерина ЛПВП — совершенно неправильное сочетание.
- Вы едите обработанные пищевые продукты или продукты с высоким содержанием углеводов. Также было показано, что эти типы продуктов повышают уровень холестерина ЛПНП.
- У вас избыточный вес или ожирение. Дополнительный вес увеличивает уровень ЛПНП и снижает уровень ЛПВП.

- Вы мало занимаетесь спортом. Исследования показывают, что частые физические упражнения могут повысить уровень ЛПВП, хорошего холестерина. Отсутствие физических упражнений может привести к увеличению веса.
Тестостерон является важным гормоном для мужчин. Он помогает контролировать рост и развитие и связан с половым влечением, мышечной и костной массой. Исследователи изучают идею о том, что он также каким-то образом связан с холестерином. Некоторые считают, что это может помочь предотвратить сердечные заболевания.
Исследования показали, что тестостерон, по-видимому, не оказывает никакого влияния на уровень ЛПНП — «плохого» — холестерина. Но более высокий уровень тестостерона может привести к снижению уровня «хорошего» холестерина у здоровых мужчин в возрасте от 20 до 50 лет. Однако исследователи не наблюдали этого у пожилых мужчин, принимающих добавки тестостерона.
Тестостерон и болезни сердца
С возрастом мужчины вырабатывают меньше тестостерона. Пожилые мужчины также чаще имеют проблемы с сердцем и высокий уровень холестерина. Тестостерон может помочь избавиться от жира и нарастить мышечную массу, что снижает вероятность сердечного приступа.
Пожилые мужчины также чаще имеют проблемы с сердцем и высокий уровень холестерина. Тестостерон может помочь избавиться от жира и нарастить мышечную массу, что снижает вероятность сердечного приступа.
Итак, может ли повышение уровня гормона предотвратить сердечные заболевания?
В 2015 году Американская ассоциация клинических эндокринологов, изучающих гормоны и их влияние на организм, попыталась ответить на этот вопрос. Они узнали, что существует тесная связь между низким уровнем тестостерона, сердечными приступами и другими проблемами с сердцем, особенно у пожилых мужчин.
Но другие исследования показывают, что у некоторых мужчин чаще возникают проблемы с сердцем, если они принимают добавки тестостерона.
В 2010 году исследователи прервали исследование добавок тестостерона у пожилых мужчин, у которых были проблемы с передвижением. Из 209 мужчин, участвовавших в исследовании, у 23 мужчин, получавших лечение тестостероном, развилось высокое кровяное давление, нарушения сердечного ритма или сердечные приступы.
Поскольку в испытаниях участвовало небольшое количество мужчин, которые были старше и нездоровы по другим причинам, ученые заявили, что они не могут многому научиться из результатов.
Суть в том, что врачам необходимы дополнительные исследования, чтобы лучше понять риски и преимущества использования добавок тестостерона.
Существует два разных типа тестов на холестерин. Самый простой измеряет уровень общего холестерина в крови. Большинство врачей используют анализ липопротеинов, который включает:
- Уровень общего холестерина
- Уровень холестерина ЛПНП
- Уровень холестерина ЛПВП
- Триглицериды (еще один жир в крови, повышающий риск сердечных заболеваний)
900 40 Ешьте здоровую пищу диета. Чтобы снизить уровень холестерина, одним из наиболее важных изменений является сокращение количества насыщенных жиров и трансжиров в вашем рационе. Это означает сокращение употребления мяса и птицы — либо за счет уменьшения порций, либо за счет их более редкого употребления — и выбора обезжиренных или нежирных молочных продуктов. Это также означает употребление меньшего количества жареной пищи, обработанной пищи и продуктов с высоким содержанием сахара.
Это также означает употребление меньшего количества жареной пищи, обработанной пищи и продуктов с высоким содержанием сахара.
Также важно увеличить количество потребляемой растворимой клетчатки. Эта форма клетчатки, содержащаяся, например, в овсянке, фасоли и яблоках, помогает выводить ЛПНП из организма.
Похудеть. Если у вас избыточный вес или ожирение, потеря даже нескольких килограммов поможет снизить уровень холестерина. Волшебной формулы для похудения, конечно же, не существует, но уменьшение размеров порций и отказ от продуктов, без которых вы легко можете обойтись, таких как напитки, подслащенные сахаром, — хорошее начало. Средний американец теперь получает более 20% калорий из напитков. Переход на воду безболезненный и может иметь большое значение в общем количестве калорий.
Регулярно делайте физические упражнения. Даже быстрая 30-минутная прогулка в большинстве дней повышает уровень ЛПВП и может немного снизить уровень ЛПНП. Упражнения особенно важны, если у вас высокий уровень триглицеридов и ЛПНП, а также больше, чем ваша доля абдоминального жира.
Упражнения особенно важны, если у вас высокий уровень триглицеридов и ЛПНП, а также больше, чем ваша доля абдоминального жира.
Первый метод лечения высокого уровня холестерина — это вести более здоровый образ жизни. У многих мужчин с уровнем холестерина в погранично-высокой категории более здоровые привычки могут привести цифры к норме. Если изменения образа жизни недостаточно, доступны различные препараты для снижения уровня холестерина.
Основной выбор — статины — очень эффективны для снижения уровня ЛПНП. Недавние исследования подтвердили, что, помимо снижения уровня холестерина, эти препараты снижают риск сердечных заболеваний. Лекарства наиболее эффективны в сочетании с диетой с низким содержанием холестерина. 10 0001 Посмотреть все части этого руководства Скрыть направляющие части
- 1.
 О повышенном холестерине
О повышенном холестерине - 2. Причины высокого уровня холестерина
- 3. Диагностика высокого уровня холестерина
- 4. Лечение высокого уровня холестерина
- 5. Предотвращение высокого уровня холестерина
О повышенном холестерине
Холестерин представляет собой жировое вещество, известное как липид. Это жизненно важно для нормального функционирования организма. Клеточные мембраны, гормоны и витамин D создаются организмом с использованием холестерина.
Это жизненно важно для нормального функционирования организма. Клеточные мембраны, гормоны и витамин D создаются организмом с использованием холестерина.
Есть 2 основных источника холестерина в крови:
- холестерин в пище, которую вы едите
- холестерин, вырабатываемый вашей печенью
Чрезмерно высокий уровень липидов в крови (гиперлипидемия) может отрицательно сказаться на вашем здоровье.
Высокий уровень холестерина сам по себе обычно не вызывает никаких симптомов, но увеличивает риск серьезных заболеваний.
О холестерине
Холестерин переносится в крови белками. Когда они объединяются, они называются липопротеинами. Существует два основных типа липопротеинов.
Липопротеины высокой плотности (ЛПВП) переносят холестерин из клеток обратно в печень. Оттуда он либо расщепляется, либо выводится из организма в виде отходов. По этой причине ЛПВП называют «хорошим холестерином», и чем выше его уровень, тем лучше.
Липопротеины низкой плотности (ЛПНП) переносят холестерин к клеткам, которые в нем нуждаются.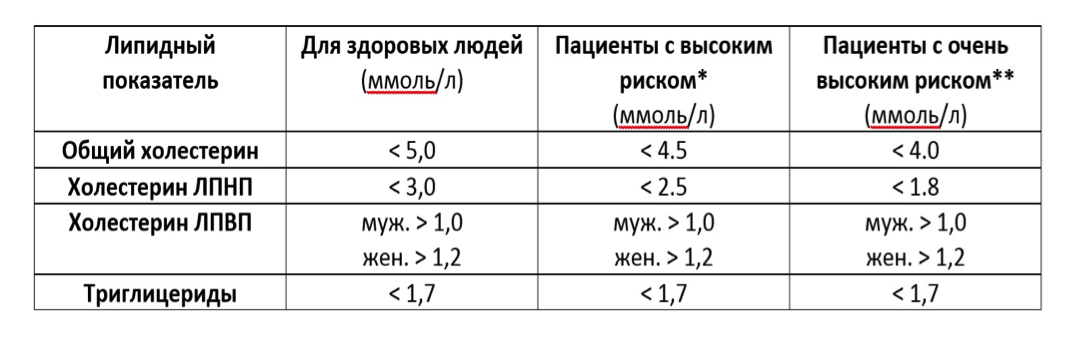 Если холестерина слишком много для использования клетками, он может накапливаться в стенках артерий, что приводит к заболеванию артерий. По этой причине ЛПНП известен как «плохой холестерин».
Если холестерина слишком много для использования клетками, он может накапливаться в стенках артерий, что приводит к заболеванию артерий. По этой причине ЛПНП известен как «плохой холестерин».
Количество холестерина в крови, как ЛПВП, так и ЛПНП, измеряется с помощью анализа крови.
Рекомендуемые уровни холестерина в крови различаются для пациентов с более высоким или более низким риском развития заболевания артерий.
Зачем мне снижать уровень холестерина?
Доказательства убедительно свидетельствуют о том, что высокий уровень холестерина может увеличить риск:
- сужения артерий (атеросклероза)
- сердечный приступ
- ход
- транзиторная ишемическая атака (ТИА), часто известная как «мини-инсульт»
- заболевание периферических артерий (ЗПА)
Это связано с тем, что холестерин может накапливаться в стенках артерий, ограничивая приток крови к сердцу, мозгу и остальным частям тела. Это также увеличивает риск образования тромба где-то в вашем теле.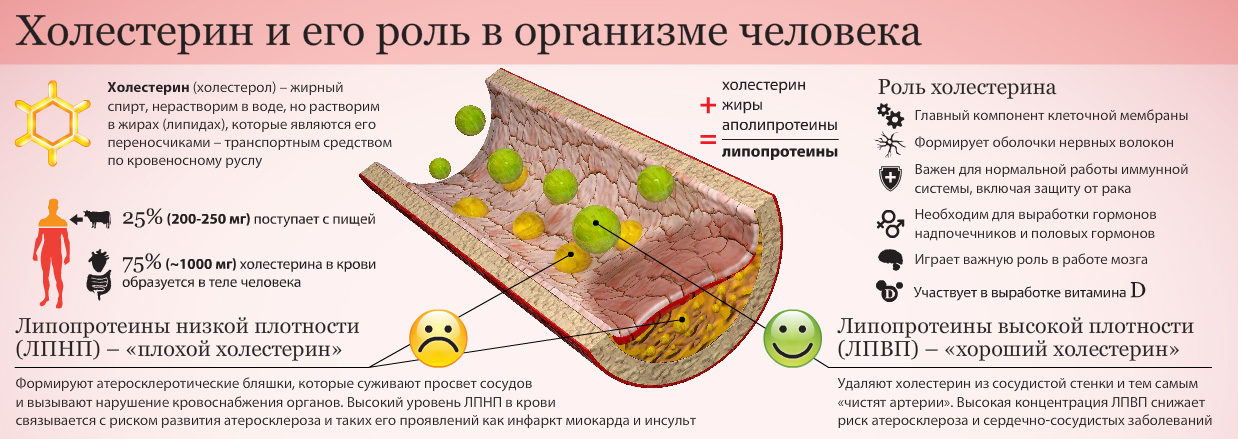
Риск развития ишемической болезни сердца также возрастает по мере повышения уровня холестерина в крови. Это может вызвать боль в груди или руке во время стресса или физической активности (стенокардия).
Что вызывает высокий уровень холестерина?
Многие факторы могут увеличить ваши шансы на проблемы с сердцем или инсульт, если у вас высокий уровень холестерина.
К ним относятся:
- нездоровое питание, в частности, употребление большого количества насыщенных жиров
- курение – химическое вещество под названием акролин, содержащееся в сигаретах, останавливает перенос холестерина ЛПВП из жировых отложений в печень, что приводит к сужению артерий (атеросклерозу)
- диабет или высокое кровяное давление (гипертония)
- наличие в семейном анамнезе инсульта или болезни сердца
Существует также наследственное заболевание, называемое семейной гиперхолестеринемией. Это может вызвать высокий уровень холестерина даже у тех, кто питается здоровой пищей.
Узнайте больше о причинах высокого уровня холестерина
Когда следует проверять уровень холестерина?
Ваш лечащий врач может порекомендовать вам проверить уровень холестерина в крови, если вы:
- у вас диагностирована ишемическая болезнь сердца, инсульт или мини-инсульт (ТИА) или заболевание периферических артерий (ЗПА)
- имеют семейный анамнез ранних сердечно-сосудистых заболеваний
- есть близкий член семьи, у которого есть заболевание, связанное с холестерином
- имеют лишний вес
- имеют высокое кровяное давление, диабет или состояние здоровья, которое может повысить уровень холестерина
Подробнее о том, как измеряется уровень холестерина
Каким должен быть мой уровень холестерина?
Холестерин крови измеряется в миллимолях на литр крови, часто сокращаемых до ммоль/л.
Общий уровень холестерина должен быть:
- 5 ммоль/л или менее для здоровых взрослых
- 4 ммоль/л или менее для лиц с высоким риском
Как правило, уровни ЛПНП должны быть:
- 3 ммоль/л или менее для здоровых взрослых
- 2 ммоль/л или менее для лиц с высоким риском
Идеальный уровень ЛПВП выше 1 ммоль/л. Более низкий уровень ЛПВП может увеличить риск сердечных заболеваний.
Более низкий уровень ЛПВП может увеличить риск сердечных заболеваний.
Также можно рассчитать отношение общего холестерина к ЛПВП. Это ваш общий уровень холестерина, разделенный на ваш уровень ЛПВП. Как правило, это соотношение должно быть ниже четырех, так как более высокое соотношение увеличивает риск сердечных заболеваний.
Холестерин является лишь одним из факторов риска. Уровень, при котором требуется конкретное лечение, будет зависеть от того, присутствуют ли также другие факторы риска, такие как курение и высокое кровяное давление.
Как снизить уровень холестерина?
Первым шагом к снижению уровня холестерина является соблюдение здоровой сбалансированной диеты. Важно, чтобы в вашем рационе было мало жирной пищи.
Вы можете заменить продукты, содержащие насыщенные жиры, на фрукты, овощи и цельнозерновые злаки. Это также поможет предотвратить возвращение высокого уровня холестерина.
Другие изменения образа жизни, такие как регулярные физические упражнения и отказ от курения, также могут иметь большое значение для снижения уровня холестерина.
Если эти меры не снижают уровень холестерина и у вас сохраняется высокий риск развития сердечно-сосудистых заболеваний, врач общей практики может назначить препараты для снижения уровня холестерина, например статины.
Ваш лечащий врач примет во внимание риск любых побочных эффектов от статинов. Польза от снижения уровня холестерина должна перевешивать любые риски.
Подробнее о лечении высокого уровня холестерина
Причины высокого уровня холестерина
Повышению уровня холестерина в крови могут способствовать многие факторы, в том числе образ жизни, например курение, нездоровое питание и малоподвижный образ жизни, а также наличие основного заболевания, таких как высокое кровяное давление или диабет.
Образ жизни
Ваш образ жизни может увеличить риск развития высокого уровня холестерина в крови.
Это включает:
- нездоровое питание — некоторые продукты, такие как печень, почки и яйца, содержат холестерин (пищевой холестерин), но это мало влияет на уровень холестерина в крови: это общее количество насыщенных жиров в вашем рационе важнее смотреть; подробнее о предотвращении высокого уровня холестерина
- отсутствие физических упражнений или физической активности — это может повысить уровень «плохого холестерина» (липопротеинов низкой плотности или ЛПНП)
- ожирение — если у вас избыточный вес, вполне вероятно, что у вас будет более высокий уровень холестерина ЛПНП и триглицеридов и более низкий уровень липопротеинов высокой плотности (ЛПВП)
- употребление чрезмерного количества алкоголя — регулярное употребление большого количества алкоголя может повысить уровень холестерина и триглицеридов
- курение – химическое вещество в сигаретах под названием акролеин останавливает перенос «хорошего холестерина» (ЛПВП) из жировых отложений в печень, что приводит к сужению артерий (атеросклерозу)
Сопутствующие заболевания
Люди с высоким кровяным давлением (гипертонией) и диабетом часто имеют высокий уровень холестерина.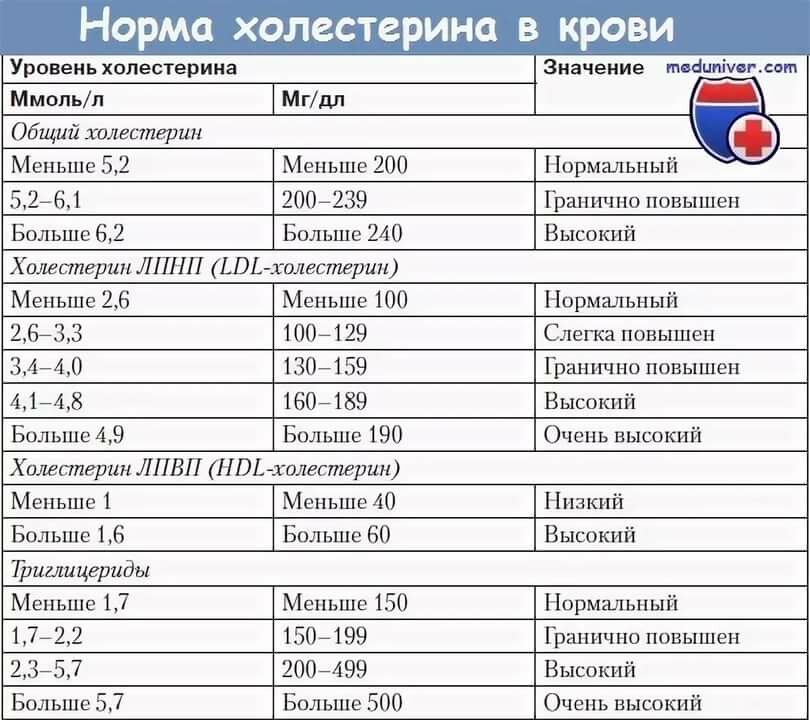
Некоторые другие состояния здоровья, которые также могут вызывать повышение уровня холестерина, включают:
- болезни почек
- болезнь печени
- пониженная активность щитовидной железы (гипотиреоз)
Лечение основного заболевания может помочь снизить уровень холестерина.
Другие факторы
Существует ряд факторов, связанных с высоким уровнем холестерина, которые нельзя изменить и которые повышают риск сердечного приступа или инсульта. Врачи называют их «постоянными факторами».
К ним относятся:
- семейный анамнез ранней ишемической болезни сердца (ИБС) или инсульта — у вас больше шансов иметь высокий уровень холестерина, если у вас есть близкий родственник мужского пола (отец или брат) в возрасте до 55 лет или родственница женского пола (мать или сестра) в возрасте до 65 лет, перенесшие ИБС или инсульт
- семейный анамнез заболевания, связанного с холестерином, например, наличие родителя, брата или сестры с семейной гиперхолестеринемией
- возраст – чем вы старше, тем больше вероятность сужения артерий (атеросклероза)
- этническая группа – лица индийского, пакистанского, бангладешского и шри-ланкийского происхождения подвержены повышенному риску сердечного приступа
- секс – у мужчин чаще случаются сердечные приступы, чем у женщин
Если у вас есть фиксированный фактор риска или несколько фиксированных факторов риска, еще важнее обратить внимание на ваш образ жизни и возможные сопутствующие заболевания.
Семейная гиперхолестеринемия
Семейная гиперхолестеринемия — это медицинский термин, обозначающий высокий уровень холестерина, который передается по наследству. Это вызвано изменением гена, унаследованным от родителей, а не нездоровым образом жизни.
Люди с семейной гиперхолестеринемией имеют повышенный уровень холестерина с рождения, что может привести к раннему развитию проблем с сердцем, таких как атеросклероз и ИБС.
Считается, что в Великобритании семейной гиперхолестеринемией страдает примерно 1 из 500 человек, что означает, что примерно 120 000 человек страдают.
Вероятность того, что ребенок, брат или сестра человека с семейной гиперхолестеринемией также будет иметь это заболевание, составляет один к двум (50%).
Подробнее о важности раннего выявления и диагностики семейной гиперхолестеринемии
Диагностика высокого уровня холестерина
Уровень холестерина в крови измеряется с помощью простого анализа крови.
Анализ на холестерин
Берется образец крови, который будет использоваться для определения количества плохого холестерина (липопротеинов низкой плотности, или ЛПНП), хорошего холестерина (липопротеинов высокой плотности, или ЛПВП) и других жировых веществ ( триглицериды) в крови.
Вас могут попросить не есть за 10-12 часов до анализа на холестерин, обычно в том числе, когда вы спите ночью. Это гарантирует, что вся пища полностью переварится и не повлияет на результат теста.
Ваш врач общей практики или практикующая медсестра могут провести тест на холестерин и взять образец крови либо с помощью иглы и шприца, либо путем укола пальца.
В настоящее время иногда используется более новый тип теста, который измеряет липопротеины низкой плотности (не-ЛПВП), поскольку он считается более точным способом оценки риска сердечно-сосудистых заболеваний (ССЗ), чем ЛПНП.
Холестерин, не относящийся к ЛПВП, представляет собой общий холестерин за вычетом холестерина ЛПВП. Также не нужно голодать перед тестом, так удобнее.
Кто должен пройти тестирование?
Ваш лечащий врач может порекомендовать вам проверить уровень холестерина в крови, если у вас:
- диагностирована ишемическая болезнь сердца, инсульт или микроинсульт (ТИА) или заболевание периферических артерий (ЗПА)
- старше 40 лет – люди старше 40 лет должны регулярно пересматривать оценку риска сердечно-сосудистых заболеваний
- имеют семейный анамнез раннего сердечно-сосудистого заболевания — например, если у вашего отца или брата развилось заболевание сердца или он перенес сердечный приступ или инсульт в возрасте до 55 лет, или если ваша мать или сестра страдали этими заболеваниями до 65 лет
- есть близкий член семьи, у которого есть заболевание, связанное с холестерином, такое как семейная гиперхолестеринемия
- имеют избыточный вес или страдают ожирением
- имеют высокое кровяное давление или диабет
- имеют другое заболевание, такое как заболевание почек, недостаточная активность щитовидной железы или воспаление поджелудочной железы (панкреатит) — эти состояния могут вызывать повышение уровня холестерина или триглицеридов
Результаты
После теста на холестерин ваш врач общей практики или медсестра объяснит ваши результаты и рассчитает, есть ли у вас высокий, средний или низкий риск развития болезни сердца или инсульта (сердечно-сосудистых заболеваний) в течение следующих 10 лет.
Однако этот риск связан не только с показаниями уровня холестерина. Он также принимает во внимание:
- ваш ИМТ (индекс массы тела) — который измеряет ваш вес по отношению к вашему росту
- излечимых факторов риска, таких как высокое кровяное давление (гипертония), диабет и другие заболевания
- ваш возраст, пол, семейная история и этническая принадлежность
На основании ваших результатов ваш врач общей практики или медсестра/медбрат порекомендует шаги, которые вы можете предпринять, чтобы снизить риск развития сердечно-сосудистых заболеваний.
Сюда могут входить советы по изменению образа жизни, например, по переходу на более здоровую пищу – например, за счет увеличения потребления жирных кислот омега-3 – и увеличению количества упражнений.
Также могут быть рекомендованы препараты для снижения уровня холестерина, такие как статины.
Подробнее о лечении высокого уровня холестерина
Семейная гиперхолестеринемия
Люди с семейной гиперхолестеринемией или наследственным высоким уровнем холестерина подвержены повышенному риску развития сердечно-сосудистых заболеваний.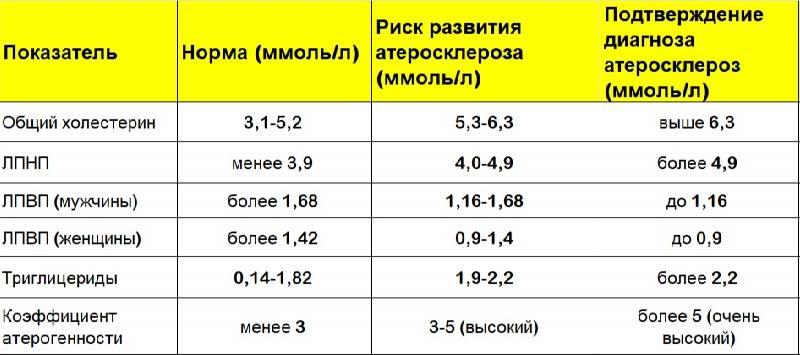
В Великобритании большинству из 120 000 человек, у которых предположительно есть это заболевание, не поставлен диагноз и не проводится лечение.
В связи с повышенным риском развития сердечно-сосудистых заболеваний очень важно как можно раньше диагностировать семейную гиперхолестеринемию и предложить соответствующее лечение.
Национальный институт здравоохранения и передового опыта (NICE) рекомендует, чтобы взрослые с уровнем общего холестерина выше 7,5 ммоль/л перед лечением проходили обследование на семейную гиперхолестеринемию.
Если у вас диагностирована семейная гиперхолестеринемия, вас направят на обследование у специалиста, которое может включать анализ ДНК для подтверждения диагноза.
Вам будет рекомендовано соответствующее лечение, и другие члены вашей семьи, которые могут быть затронуты, также будут протестированы.
Вы будете находиться под пристальным наблюдением и должны проходить полный осмотр не реже одного раза в год, чтобы проверить, насколько хорошо работает ваше лечение, и оценить возможные симптомы.
Дети
Дети, подверженные риску семейной гиперхолестеринемии, будут проверены к тому времени, когда им исполнится 10 лет.
Это связано с тем, что к этому возрасту можно идентифицировать любые признаки сердечно-сосудистых заболеваний, такие как утолщение стенки сонной артерии.
Оценка проводится специалистом, специализирующимся на семейной гиперхолестеринемии у детей и молодых людей.
Ранняя диагностика семейной гиперхолестеринемии означает, что можно рекомендовать изменение образа жизни и другие подходящие методы лечения для уменьшения долгосрочных проблем, связанных с высоким уровнем холестерина, и улучшения здоровья в долгосрочной перспективе.
Для получения дополнительной информации см. руководство NICE о семейной гиперхолестеринемии
Лечение высокого уровня холестерина
Если у вас диагностирован высокий уровень холестерина, вам будет рекомендовано внести изменения в свой рацион и увеличить уровень физической активности.
Через несколько месяцев, если уровень холестерина не снизился, вам могут порекомендовать принимать препараты для снижения уровня холестерина.
Изменение диеты, отказ от курения и больше физических упражнений также помогут предотвратить развитие высокого уровня холестерина.
Ниже описаны различные методы лечения высокого уровня холестерина.
Диета
Соблюдение здоровой, сбалансированной диеты с низким содержанием насыщенных жиров может снизить уровень «плохого холестерина» (ЛПНП).
Старайтесь избегать или сократить потребление следующих продуктов с высоким содержанием насыщенных жиров:
- жирные куски мяса и мясные продукты, такие как колбасы и пироги
- сливочное масло, топленое масло и сало
- сливки, сметана, крем-фреш и мороженое
- сыр, особенно твердый сыр
- торты и печенье
- молочный шоколад
- кокосовое масло, кокосовые сливки и пальмовое масло
Правительство рекомендует, чтобы максимум 11% пищевой энергии человека приходилось на насыщенные жиры. Это соответствует не более чем:
Это соответствует не более чем:
- 30 г насыщенных жиров в день для среднего мужчины
- 20 г насыщенных жиров в день для средней женщины
Детям должно быть меньше.
Проверьте этикетки продуктов, которые вы едите, чтобы узнать, сколько насыщенных жиров вы потребляете.
Омега-3 жирные кислоты
Многие эксперты считают, что жиры, содержащиеся в авокадо и жирной рыбе, такой как скумбрия, лосось и тунец, полезны для вас.
Они известны как омега-3 жирные кислоты, и высокие дозы могут улучшить (понизить) уровень триглицеридов у некоторых людей. Однако слишком большое количество омега-3 жирных кислот может способствовать ожирению.
Считается, что людям с высоким уровнем триглицеридов полезно есть не менее двух порций жирной рыбы в неделю. Тем не менее, нет никаких доказательств того, что прием добавок омега-3 жирных кислот имеет такую же пользу.
Препараты для снижения уровня холестерина
Существует несколько различных типов препаратов для снижения уровня холестерина, которые действуют по-разному.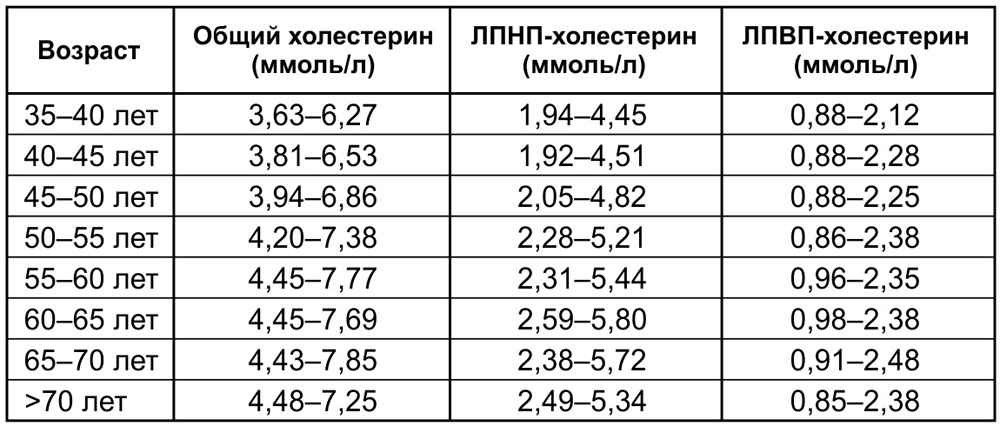 Ваш лечащий врач может посоветовать вам наиболее подходящий тип лечения, а также может прописать лекарства для снижения высокого кровяного давления (гипертонии), если это влияет на вас.
Ваш лечащий врач может посоветовать вам наиболее подходящий тип лечения, а также может прописать лекарства для снижения высокого кровяного давления (гипертонии), если это влияет на вас.
Ниже перечислены наиболее часто назначаемые лекарства.
Статины
Статины блокируют фермент (тип химического вещества) в печени, который помогает вырабатывать холестерин. Это приводит к снижению уровня холестерина в крови.
Обычно вам назначают лекарство под названием аторвастатин. Другие статины включают симвастатин и розувастатин.
Когда у кого-то возникают побочные эффекты от приема статинов, это описывается как «непереносимость» к ним. Побочные эффекты статинов включают головные боли, мышечные боли и проблемы с желудком, такие как расстройство желудка, диарея или запор.
Статины будут назначаться только людям с высоким риском сердечно-сосудистых заболеваний, поскольку их необходимо принимать на протяжении всей жизни. Уровень холестерина снова начинает расти, как только вы прекращаете их принимать.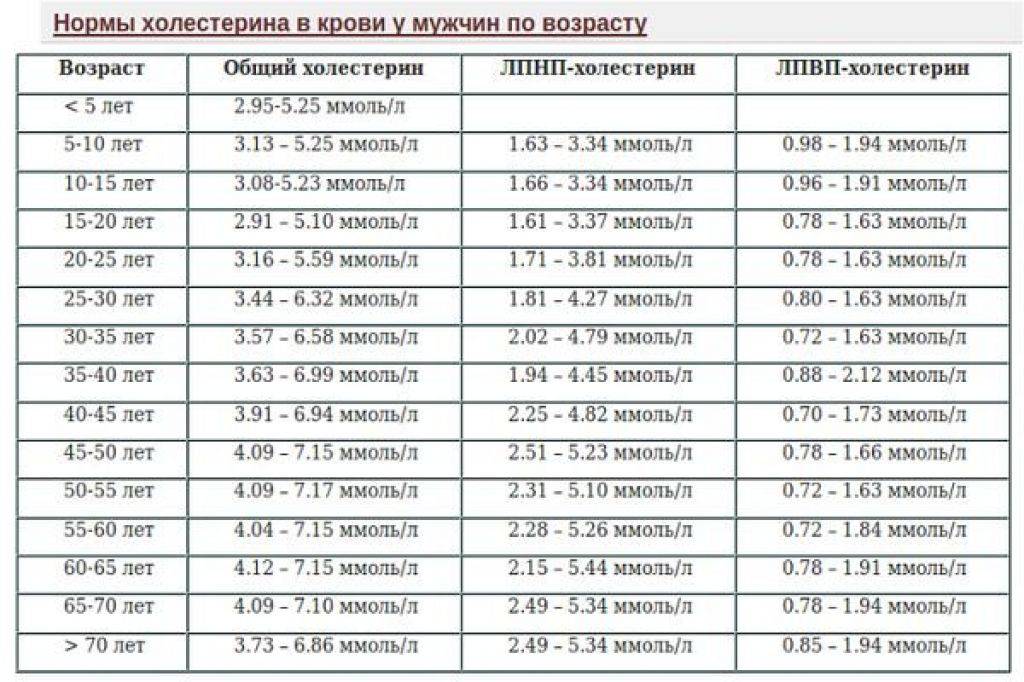
Аспирин
В некоторых случаях может быть назначена низкая суточная доза аспирина, в зависимости от вашего возраста (обычно старше 40 лет) и других факторов риска.
Низкие дозы аспирина могут помочь предотвратить образование тромбов, особенно у тех, кто перенес сердечный приступ, у кого установлено заболевание сосудов, или у кого высокий риск развития сердечно-сосудистых заболеваний (ССЗ).
Вам также могут порекомендовать периодически сдавать анализы крови, чтобы убедиться в нормальном функционировании печени.
Эзетимиб
Эзетимиб — это лекарство, которое блокирует всасывание холестерина из пищи и желчных соков в кишечнике в кровь. Как правило, он не так эффективен, как статины, но с меньшей вероятностью вызывает побочные эффекты.
Вы можете принимать эзетимиб одновременно с обычными статинами, если уровень холестерина недостаточно низок при приеме только статина. Побочные эффекты этой комбинации, как правило, такие же, как и у статинов отдельно (мышечная боль и проблемы с желудком).
Вы можете принимать эзетимиб отдельно, если не можете принимать статины. Это может быть связано с другим заболеванием, приемом лекарств, которые мешают действию статинов, или с побочными эффектами от статинов. Эзетимиб, принимаемый сам по себе, редко вызывает побочные эффекты.
Для получения дополнительной информации вы можете ознакомиться с рекомендациями Национального института здравоохранения и передового опыта (NICE) об использовании эзетимиба для лечения высокого уровня холестерина.
Профилактика высокого уровня холестерина
Вы можете снизить уровень холестерина, придерживаясь здоровой сбалансированной диеты с низким содержанием насыщенных жиров, регулярно занимаясь спортом, отказавшись от курения и сократив потребление алкоголя.
Диета
Если вы придерживаетесь нездоровой диеты с высоким содержанием жиров, вероятность образования жировых бляшек в артериях повышается. Это связано с тем, что жирная пища содержит холестерин.
Жиры бывают двух видов: насыщенные и ненасыщенные.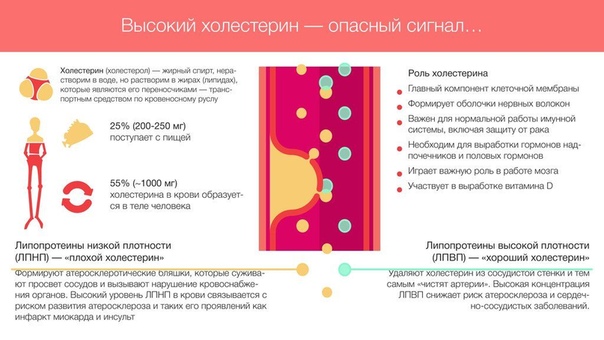 Вам следует избегать продуктов, содержащих насыщенные жиры, так как они повышают уровень «плохого холестерина» (липопротеинов низкой плотности или ЛПНП) в крови.
Вам следует избегать продуктов, содержащих насыщенные жиры, так как они повышают уровень «плохого холестерина» (липопротеинов низкой плотности или ЛПНП) в крови.
К продуктам с высоким содержанием насыщенных жиров относятся:
- мясные пироги
- колбасы и жирные куски мяса
- сливочное масло
- топленое масло — тип масла, часто используемого в индийской кухне
- лярд
- кремовый
- твердый сыр
- торты и печенье
- пищевые продукты, содержащие кокосовое или пальмовое масло
Однако полностью исключать из рациона все виды жиров вредно для здоровья. Важно заменить насыщенные жиры ненасыщенными жирами – было показано, что они повышают уровень «хорошего холестерина» (липопротеинов высокой плотности или ЛПВП) и уменьшают закупорку артерий.
К продуктам с высоким содержанием ненасыщенных жиров относятся:
- жирная рыба – например, скумбрия, лосось и тунец
- авокадо
- орехи и семена
- подсолнечное, рапсовое и оливковое масло
Диета с низким содержанием жиров, включающая большое количество клетчатки, такой как цельнозерновой рис, хлеб и макаронные изделия, а также большое количество фруктов и овощей, также помогает снизить уровень холестерина.
Фрукты и овощи полны витаминов, минералов и клетчатки и помогают поддерживать ваше тело в хорошем состоянии. Старайтесь съедать пять порций фруктов и овощей по 80 г каждый день.
Курение
Химическое вещество акролеин, содержащееся в сигаретах, останавливает перенос ЛПВП в печень, что приводит к повышению уровня холестерина и сужению артерий (атеросклерозу). Это означает, что курение является основным фактором риска как сердечных приступов, так и инсультов.
Если вы решите бросить курить, ваш врач общей практики может направить вас в Службу NHS по прекращению курения, которая предоставит вам специальную помощь и советы о том, как лучше всего бросить курить.
Вы также можете позвонить в программу Quit Your Way Scotland по телефону 0800 84 84 84. Специально обученный персонал службы поддержки может дать вам бесплатную экспертную консультацию и поддержку.
Если вы полны решимости бросить курить, но не хотите, чтобы вас направили в службу по прекращению курения, ваш лечащий врач должен иметь возможность назначить лечение, чтобы помочь с любыми симптомами отмены, которые могут возникнуть у вас после отказа от курения.
 Много насыщенных жиров содержится в пальмовом и кокосовом маслах.
Много насыщенных жиров содержится в пальмовом и кокосовом маслах.

 д.;
д.; д. одновременно с сокращением животных жиров;
д. одновременно с сокращением животных жиров;
 О повышенном холестерине
О повышенном холестерине